Боковой амиотрофический склероз (лечение)
Источник:
Клиническая фармакология по Гудману и Гилману том 1.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Содержание
Боковой амиотрофический склероз
Патогенез и клиническая картина
Боковой амиотрофический склероз — это поражение мотонейронов передних рогов спинного мозга и посылающих к ним волокна корковых мотонейронов. Болезнь в 1,5 раза чаще встречается у мужчин (Kurtzke, 1982) и характеризуется быстропрогрессирующей слабостью и атрофией мышц, фасцикуляциями, спастичностью, дизартрией, дисфагией, дыхательной недостаточностью. Чувствительность, интеллект, вегетативные реакции, глазодвигательные рефлексы обычно сохранены. Боковой амиотрофический склероз обычно неуклонно прогрессирует, и через 2—3 года обычно наступает смерть из-за дыхательной недостаточности или пневмонии; описаны единичные случаи более благоприятного течения болезни, когда больные прожили довольно долго. Симптомы бокового амиотрофического склероза полностью соответствуют патогенезу, который заключается в массовой гибели спинальных и стволовых мотонейронов (нервные пути, отвечающие за глазодвигательные рефлексы, не страдают), а также крупных пирамидных нейронов V слоя моторной коры, дающих начало кортикоспинальным путям. При семейном боковом амиотрофическом склерозе иногда поражаются грудной столб и задние рога спинного мозга (Caroscio et al., 1987; Rowland, 1994).
Этиология
Около 10% всех случаев бокового амиотрофического склероза являются семейными, как правило, с аутосомно-до-минантным типом наследования (Jackson and Bryan, 1998). В настоящее время известны далеко не все мутации, но многие случаи семейного бокового амиотрофического склероза обусловлены мутацией гена цитозольной супероксиддисмутазы (Rosen et al., 1993); на них приходится около 20%. Большинство мутаций являются точечными, но в разных семьях обнаружено более 30 различных аллелей мутантного гена. У трансгенных мышей, экспрессирующих мутантную цитозольную супероксидцисмутазу человека, развивается прогрессирующая дегенерация мотонейронов, которая очень напоминает боковой амиотрофический склероз; следовательно, их можно использовать как модель для исследований, в том числе фармакологических. Интересно, что многие мутации цитозольной супероксиддисмутазы, приводящие к болезни, не отражаются на основной функции этого фермента — обезвреживании супероксидных радикалов. Таким образом, как и при болезни Гентингтона, мутации могут по неизвестным причинам приводить не к выпадению, а к изменению функций определенного белка (в данном случае цитозольной супероксиддисмутазы).
Спорадические случаи бокового амиотрофического склероза, на долю которых приходится 90%, не связаны с мутациями какого-либо известного гена. Их этиология не ясна; выдвигаются теории аутоиммунного поражения, нейротоксического действия возбуждающих медиаторов, свободнорадикального окисления, вирусной инфекции (Rowland, 1994; Cleveland, 1999). Имеются доказательства, что при боковом амиотрофическом склерозе нарушается обратный захват глутамата, что ведет к его накоплению и нейротоксичности (Rothstein et al., 1992). На основании этих наблюдений для лечения бокового амиотрофического склероза сегодня одобрен единственный препарат — рилузол.
Спастичность и нарушения спинальных рефлексов
Один из основных симптомов бокового амиотрофического склероза — спастичность. Она представляет собой повышение мышечного тонуса, характеризующееся симптомом складного ножа (если попытаться согнуть конечность больного, то после преодоления начального сопротивления конечность свободно сгибается). Спастичность часто приводит к сильной боли и уменьшает двигательную активность, которая и без того снижена из-за слабости мышц. В настоящее время этот симптом лучше других поддается лечению. Спастичность связана с поражением нисходящих путей к спинальным мотонейронам, и ее характер зависит от того, какие именно пути поражены (Davidoff, 1990). Простейший спинальный механизм, который вносит вклад в возникновение спастичности, — это моносинаптический рефлекс на растяжение (сухожильный рефлекс). При быстром растяжении мышцы возникает активация мышечных веретен, возбуждение от которых по волокнам группы 1а передается непосредственно на мотонейроны, иннервирующие данную мышцу, — мышца сокращается. Одновременно через коллатерали волокон от мышечных веретен происходит активация тормозных вставочных нейронов, которые затормаживают мотонейроны мышцы-антагониста, — в результате она не препятствует сокращению растянутой мышцы. Корковые мотонейроны активируют тормозные вставочные нейроны спинного мозга и тем самым опосредованно тормозят спинальные мотонейроны и, следовательно, спинальные рефлексы; их медиатором служит глутамат. В отсутствие кортикоспинальных влияний происходит растормаживание спинальных рефлексов и, как следствие, гиперрефлексия. На активность спинальных мотонейронов влияют также нисходящие стволовые пути — рубро-, ретикуло- и вестибулоспинальный. При поражении только кортикоспинальных путей повышается тонус разгибателей ног и сгибателей рук. При поражении вестибулоспинального и тормозного центрального адренергического путей повышается тонус сгибателей всех конечностей, и легкое раздражение кожи может привести к сильнейшему спазму мышц всего тела. При боковом амиотрофическом склерозе страдают кортикоспинальные пути, в то время как другие нисходящие пути почти не затрагиваются; в результате усиливаются сухожильные рефлексы, нарушается координация тонких движений, возрастает тонус разгибателей ног и сгибателей рук. Обычно повышен рвотный рефлекс.
Лечение
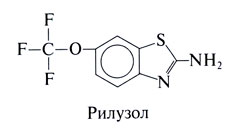
Рилузол, или 2-амино-6-(трифторметокси)бензотиазол — препарат со сложным действием на нервную систему (Bryson et al., 1996; Wagner and Landis, 1997). Его структурная формула следующая:
Рилузол всасывается при приеме внутрь и в значительной степени связывается с белками плазмы. Он элиминируется путем печеночного метаболизма: окисления под действием цитохрома Р450 и конъюгации с глюкуроновой кислотой. Т1/2 составляет около 12 ч. Исследования in vitro показали, что рилузол действует на пре- и постсинаптическом уровне — подавляет выделение глутамата, блокирует постсинаптические глутаматные NMDA- и каинатные рецепторы, а также подавляет ток через быстрые натриевые каналы. Полагают, что рилузол действует на некий рецептор, сопряженный с чувствительным к коклюшному токсину G-белком, так как in vitro этот токсин подавляет некоторые эффекты рилузола. В клинических исследованиях рилузол достоверно, хотя и ненамного, повышал выживаемость больных боковым амиотрофическим склерозом. В наиболее крупном исследовании участвовало почти 1000 больных, и средняя продолжительность их жизни увеличилась примерно на 60 дней (Lacomblez et al., 1996). Рилузол рекомендуют назначать в дозе 50 мг 2 раза в сутки за 1 ч до или через 2 ч после еды. Обычно он хорошо переносится, но иногда возникают тошнота и понос. Изредка препарат может вызывать поражение печени с повышением активности аминотрансфераз в сыворотке, поэтому в ходе лечения нужно периодически контролировать этот показатель. Эффект рилузола при боковом амиотрофическом склерозе невелик, но это первый препарат, который способен влиять на его течение.
Симптоматическое лечение спастичности
При спастичности, обусловленной боковым амиотрофическим склерозом, наиболее эффективен стимулятор ГАМКд-рецепторов баклофен. Начинают с суточной дозы 5—10 мг, при необходимости ее можно повысить вплоть до 200 мг, но в случае возникновения слабости мышц дозу снижают. Баклофен можно не только принимать внутрь, но и вводить интратекально через постоянный катетер при помощи имплантируемого дозатора. Последний способ введения помогает свести к минимуму риск побочных эффектов, особенно сонливости, но опасен угнетающим влиянием на ЦНС, а потому его должны выполнять только опытные врачи. Центральный а2-адреностимулятор тизанидин уменьшает спастичность мышц, предположительно, вызывая пресинаптическое торможение мотонейронов. Тизанидин наиболее широко применяется в лечении спастичности при рассеянном склерозе и инсульте, но может быть эффективен и при боковом амиотрофическим склерозе. Начинают с приема на ночь низких доз (2—4 мг), затем их постепенно повышают; повышение дозы может быть ограничено из-за сонливости, слабости и дурноты. Эффективны бензодиазепины (гл. 17), например клоназепам, но они могут способствовать угнетению дыхания на поздней стадии бокового амиотрофического склероза. Кроме того, в США для лечения спастичности разрешен дантролен. В отличие от всех перечисленных препаратов, он действует непосредственно на уровне скелетных мышц, препятствуя высвобождению кальция из саркоплазматического ретикулума. Дантролен не нашел применения при боковом амиотрофическом склерозе, так как может усиливать слабость мышц, но он эффективно уменьшает спастичность после инсульта и травмы спинного мозга; его назначают и при злокачественной гипертермии. Дантролен способен оказывать гепатотоксический эффект, поэтому важно оценивать показатели функции печени до и во время лечения.