Изониазид
Источник:
Клиническая фармакология по Гудману и Гилману том 3.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Содержание
Изониазид[править | править код]
Изониазид (гидразид изоникотиновой кислоты) по-прежнему остаётся основным средством лечения туберкулёза. При хорошей переносимости изониазид назначают всем больным туберкулёзом (при условии, что возбудитель чувствителен к препарату).
Историческая справка[править | править код]
Изониазид был открыт почти случайно. В 1945 г. Шорин показал, что никотинамид оказывает бактериостатическое действие на Mycobacterium tuberculosis. Дальнейшие исследования выявили, что таким же действием обладают многие производные пиридина, в том числе производные изоникотиновой кислоты. Зная, что тиосемикарбазоны тоже подавляют рост микобактерий туберкулёза, учёные предприняли попытку синтезировать тиосемикарбазон изоникотинового альдегида. Исходным материалом для синтеза послужил метиловый эфир изоникотиновой кислоты, а первым промежуточным продуктом стал гидразид изоникотиновой кислоты, то есть изониазид. История этого занимательного открытия приведена в обзоре Fox (1953).
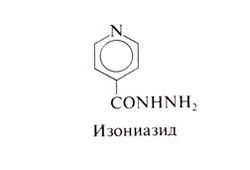
Химические свойства[править | править код]
Изониазид представляет собой гидразид изоникотиновой кислоты. Его структурная формула следующая:
Изопропиловое производное изониазида, и прониазид (1-изоникотинил-2-изопропилгидразид), тоже подавляет рост микобактерий туберкулёза. Будучи мощным ингибитором МАО, ипрониазид не нашёл применения в качестве противотуберкулёзного средства из-за своих побочных эффектов, зато стал родоначальником одной из групп антидепрессантов (гл. 19).
Антимикробная активность[править | править код]
На покоящиеся микобактерии изониазид действует бактериостатически, а на быстро делящиеся — бактерицидно; МПК составляет 0,025—0,05 мкг/мл. Прежде чем размножение прекратится, микобактерии успевают претерпеть одно или два деления. Изониазид высокоизбирателен в отношении микобактерий; МПК для других микроорганизмов превышает 500 мкг/мл.
В экспериментах на животных изониазид оказался намного эффективнее стрептомицина. В отличие от последнего, изониазид легко проникает в клетки и одинаково хорошо воздействует на микобактерии, расположенные внутри- и внеклеточно.
Среди атипичных микобактерий к изониазиду обычно чувствительны только Mycobacterium kansasii. Однако в любом случае необходимо определить степень чувствительности возбудителя, так как МПК может оказаться довольно высокой.
Устойчивость[править | править код]
Выращивание микобактерий туберкулёза в присутствии возрастающих концентраций изониазида приводит к быстрому отбору устойчивых штаммов, способных расти даже при очень высокой концентрации препарата. Перекрёстная устойчивость к другим противотуберкулёзным средствам не характерна (исключение составляет этионамид, так как по структуре он сходен с изониазидом). Основной механизм устойчивости — мутации гена, кодирующего бактериальный фермент каталазу-пероксидазу. Дефект этого фермента препятствует превращению изониазида в активный метаболит (Blanchard, 1996). Другой механизм устойчивости обусловлен миссенс-мутацией в бактериальном гене inhA, ответственном за синтез миколовых кислот (Baneijee et al., 1994).
Мутации, обусловливающие устойчивость к изониазиду, возникают с вероятностью примерно 1 на 106, а поскольку в туберкулёзной каверне содержится гораздо больше возбудителей (10 —10 ), на фоне монотерапии изониазидом (как и любым другим противотуберкулёзным средством) происходит быстрый отбор устойчивых штаммов. Иногда первоначально чувствительный штамм замещается устойчивым всего за несколько недель лечения. В США до последнего времени распространённость первичной устойчивости микобактерий туберкулёз изониазиду оставалась на уровне 2—5%. Сейчас этот показатель возрос до 8%. Более того, в крупных городах, прибрежных и приграничных районах, а также в некоторых популяциях пример среди выходцев из Азии и Латинской Америки, он может быть гораздо выше (Centers for Disease Control and Prevent' on, 1999; Iseman, 1993).
Механизм действия[править | править код]
Уже в 1975 г. было выдвинуто предположение о том, что изониазид подавляет синтез миколовых кислот, важного компонента клеточной стенки микобактерий (Такауа та et al., 1975). Миколовые кислоты есть только у микобактерий, поэтому на другие микроорганизмы изониазид не действует. Механизм действия изониазида сложен; в основе устойчивости к препарату могут лежать мутации по крайней мере пяти бактериальных генов (katG, inhA, ahpC, kasA и ndh). По многочисленным данным, главной мишенью изониазида служит продукт гена inhA — еноил-(ацилпереносящий белок)-редуктаза, участвующая в синтезе миколовых кислот. Этот фермент входит в состав синтазы жирных кислот II и превращает D2-нeнaсыщенные жирные кислоты в насыщенные (Vilcheze et al 2000). Изониазид нарушает синтез миколовых кислот; в клеточной стенке падает содержание липидов, экстрагируемых метанолом, и микобактерии теряют кислотоустойчивость.
Фармакокинетика[править | править код]
Как при приёме внутрь, так и при в/м введении изониазид быстро поступает в кровоток. Антациды, содержащие алюминий, затрудняют всасывание препарата в ЖКТ. После приёма внутрь в обычной дозе максимальная сывороточная концентрация достигается через 1—2 ч и составляет 3—5 мкг/мл.
Изониазид легко проникает в клетки и биологические жидкости, накапливается в очагах казеозного некроза. В значительном количестве он определяется в плевральном выпоте и асцитической жидкости; при менингите концентрация препарата в СМЖ примерно равна сывороточной (Holdiness, 1985). В инфицированных тканях изониазид накапливается постепенно (поначалу его содержание там ниже, чем в мышцах и крови) и сохраняется долгое время в концентрации, значительно превышающей МПК.
От 75 до 95% введённой дозы изониазида выводится с мочой в течение суток, преимущественно в виде метаболитов. Среди последних преобладают продукты ацетили-рования (ацетилизониазид) и ферментативного гидролиза (изоникотиновая кислота). Кроме того, в моче находят небольшое количество конъюгатов изоникотиновой кислоты (вероятно, конъюгата с глицином), одного или нескольких гидразонов изоникотиновой кислоты, а также следовые концентрации N-метилизониазида.
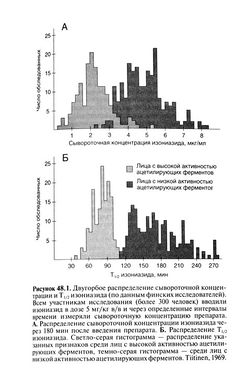
Существуют генетически обусловленные индивидуальные различия в скорости ацетилирования изониазида, вызванные разной активностью ацетилирующих ферментов (Evans et al., 1960). Скорость ацетилирования сильно влияет на сывороточную концентрацию препарата и его Т1/2. Кривая распределения активности ацетилирующих ферментов среди населения имеет два пика; соответственно, выделяют лиц с высокой и низкой активностью этих ферментов (рис. 48.1).
Скорость ацетилирования не зависит от пола и возраста, но зависит от этнической принадлежности. Высокая активность ацетилирующих ферментов характерна для эскимосов и японцев, низкая — для скандинавов, евреев, белого населения Северной Африки. Среди американцев доля лиц с низкой активностью ацетилирующих ферментов составляет примерно 50%. Поскольку высокая активность ферментов кодируется доминантным аллелем аутосомного гена, она наблюдается и у гомо-, и у гетерозигот поданному аллелю. Средняя сывороточная концентрация активного изониазида у таких людей в 2—3 раза ничем у лиц с низкой активностью ацетилирующих ферментов и терапевтический эффект может оказаться недостаточным Поскольку изониазид довольно редко вызывает побочные эффекты, у лиц с высокой активностью ацетилирующих ферментов дозу можно увеличить. Среди населения в целом Т1/2 изониазида колеблется от 1 ч и менее до 4 ч и более (рис. 48.1). У лиц с низкой активностью ацетилирующих ферментов Т1/2 составляет 2—5 ч, а у лиц с высокой активностью ацетилирующих Ферментов — в среднем 70 мин. При печёночной недостаточности Т1/2 изониазида удлиняется. У больных с низкой активностью ацетилирующих ферментов, страдающих печёночной недостаточностью, дозу снижают.
Функция почек мало влияет на элиминацию изониазида, однако у больных с низкой активностью ацетилирующих ферментов при почечной недостаточности концентрация препарата может нарастать до токсического уровня. В дозе 300 мг/сут препарат безопасен при концентрации креатинина в плазме менее 12мг%,или 1,1 ммоль/л (Bowersoxet al., 1973).
Применение[править | править код]
Изониазид по-прежнему остаётся важнейшим противотуберкулёзным средством во всём мире. Во избежание побочных эффектов за больным тщательно наблюдают; для профилактики авитаминоза В6 одновременно назначают пиридоксин. Монотерапию изониазидом применяют только в профилактических целях; для лечения туберкулёза его всегда используют в сочетании с другими противотуберкулёзными средствами.
Рисунок 48.1. Двугорбое распределение сывороточной концентрации и Тi/j изониазида (по данным финских исследователей). Всем участникам исследования (более 300 человек) вводили изониазид в дозе 5 мг/кг в/в и через определённые интервалы времени измеряли сывороточную концентрацию препарата. А. Распределение сывороточной концентрации изониазида через 180 мин после введения препарата. Б. Распределение Т|/2 изониазида. Светло-серая гистограмма — распределение указанных признаков среди лиц с высокой активностью ацетилирующих ферментов, тёмно-серая гистограмма — среди лиц с низкой активностью ацетилирующих ферментов. Tiitinen, 1969.
Изониазид назначают внутрь или в/м в дозе 5 мг/кг/сут (но не более 300 мг/сут). Как правило, препарат принимают 1 раз в сутки, но можно разделить суточную дозу на 2 приёма. В тяжёлых случаях дозу иногда увеличивают до 10—20 мг/кг/сут (но не более 600 мг/сут), хотя преимущества такого лечения не доказаны. Детям изониазид назначают по 10—20 мг/кг/сут (но не более 300 мг/сут). Если возбудитель чувствителен к препаратам первого ряда, то после ежедневного приёма изониазида, рифампицина и пиразинамида в течение 2 мес можно перейти на прерывистый приём изониазида (15 мг/кг внутрь 2 раза в неделю) и рифампицина (10 мг/кг, максимум 600 мг, 2 раза в неделю).
При высоком риске авитаминоза В6 (истощение, пожилой возраст, беременность, ВИЧ-инфекция, сахарный диабет, алкоголизм, уремия; Snider, 1980) вместе с изониазидом назначают пиридоксин в дозе 15—50 мг/сут (см. ниже).
Побочные эффекты[править | править код]
Из 2000 больных, получавших изониазид, побочные эффекты были отмечены у 5,4%; чаще всего наблюдались сыпь (2%), лихорадка (1,2%), желтуха (0,6%) и нейропатия (0,2%). Аллергические реакции на изониазид могут проявляться лихорадкой, гепатитом и сыпью (кореподобная, пятнисто-папулезная, геморрагическая, крапивница). Возможны гематологические нарушения (агранулоцитоз, эозинофилия, тромбоцитопения, анемия). Во время лечения иногда развивается васкулит, сопровождающийся появлением антинуклеарных антител; после отмены препарата васкулит исчезает. С применением изониазида связывают также боль в суставах (в спине, коленных, локтевых, проксимальных межфаланговых суставах, суставах запястья) и рефлекторную симпатическую дистрофию.
У больных, не получающих одновременно с изониазидом пиридоксин, может возникнуть нейропатия, обусловленная авитаминозом В6. Чаще всего она проявляется парестезией кистей и стоп. Это самый распространённый побочный эффект изониазида. При приёме препарата в дозе 5 мг/кг/сут он возникает в 2% случаев, при приёме в более высоких дозах — в 10—20% случаев. Нейропатия чаще развивается у лиц с низкой активностью ацетилирующих ферментов, а также у больных с сахарным диабетом, анемией и истощением. Профилактическое назначение пиридоксина предупреждает развитие авитаминоза В6 даже при длительном (в течение 2 лет) лечении изониазидом.
У больных эпилепсией изониазид может спровоцировать припадки; изредка этот побочный эффект возникает в отсутствие эпилептических припадков в анамнезе. Возможны нейропатия и атрофия зрительного нерва. К другим проявлениям нейротоксического действия изониазида относятся мышечные подёргивания, головокружение, атаксия, парестезия, спутанность сознания. Токсическая энцефалопатия может привести к смерти. Изониазид может вызвать психические расстройства — эйфорию, временное ухудшение памяти, бред, утрату самоконтроля, психоз.
Изониазид ингибирует гидроксилирование одного из фенольных колец фенитоина в пара-положении, поэтому при одновременном приёме этих препаратов у 27% больных (в первую очередь у лиц с низкой активностью ацетилирующих ферментов) возникают симптомы передозировки фенитоина. В таких случаях нужно следить за сывороточной концентрацией фенитоина и при необходимости снижать его дозу. Дозу изониазида менять не следует.
О том, что изониазид вызывает желтуху, известно уже давно, однако сообщения о смертельном поражении печени у больных, получавших этот препарат, появились только в начале 1970-х гг. (Garibaldi et al., 1972). Дальнейшие исследования подтвердили гепатотоксичность изониазида и выявили, что её морфологическим субстратом служат мостовидные и мультилобулярные некрозы гепатоцитов. Если после появления первых признаков гепа-тотоксичности приём препарата не прекратить, тяжесть поражения печени нарастает. Механизмы гепатотоксичности изониазида не ясны, но известно, что его метаболит, ацетилгидразин, вызывает повреждение печени у взрослых. Поэтому у лиц с высокой активностью ацетилирующих ферментов риск поражения печени, по-видимому, выше, хотя доказательств этому пока нет. Алкогольный гепатит усиливает повреждающее действие изониазида, а хроническое носительство вируса гепатита В — нет (McGlynn et al., 1986). Наиболее значимый фактор риска — возраст. У больных моложе 20 лет поражение печени возникает крайне редко, в возрасте 20—34 лет — в 0,3% случаев, в возрасте 35—49 лет — в 1,2% случаев, а в возрасте старше 50 лет — в 2,3% случаев (Bass et al., 1994; Comstock, 1983). Повышение активности аминотрансфераз наблюдается у 12% бальных (Bailey et al., 1974). Всех больных, получающих изониазид, ежемесячно обследуют для выявления признаков поражения печени (снижения аппетита, недомогания, утомляемости, тошноты, желтухи) и предупреждают о том, что в случае появления подобных симптомов приём препарата нужно прекратить. Некоторые авторы рекомендуют также ежемесячно определять активность АсАТ в плазме и отменять препарат, если этот показатель в 5 раз выше нормы (Byrd et al., 1979). Чаше всего гепатит развивается через 4—8 нед после начала лечения. Особую осторожность следует соблюдать при назначении изониазида больным с заболеваниями печени.
Кроме перечисленных выше побочных эффектов изониазид вызывает сухость во рту, боль в эпигастрии, мет-гемоглобинемию, шум в ушах и задержку мочи. Дефицит витамина В6 может проявляться не только неврологическими расстройствами, но и анемией. Лечение пиридоксином в больших дозах постепенно нормализует гематологические показатели (Goldman and В га man, 1972). На фоне терапии изониазидом может развиться волчаночный синдром. Передозировка препарата (например, при попытке самоубийства) проявляется тошнотой, рвотой, головокружением, дизартрией, зрительными галлюцинациями, после чего развиваются эпилептические припадки, метаболический ацидоз, гипергликемия и кома. Антидотом изониазида служит пиридоксин, который назначают в дозах, приблизительно равных количеству принятого изониазида.