Инсулинотерапия (препараты инсулина)
Содержание
Инсулинотерапия[править | править код]
Инсулином лечат почти всех больных инсулинозависимым и многих больных инсулинонезависимым сахарным диабетом. При необходимости инсулин можно вводить в/в и в/м, но для длительного, пожизненного лечения используют главным образом п/к инъекции. П/к инъекции инсулина не воссоздают полностью картину физиологической секреции этого гормона. Во-первых, из подкожной клетчатки инсулин всасывается постепенно, что не воспроизводит физиологического быстрого нарастания концентрации гормона при приеме пищи с последующим спадом концентрации. Во-вторых, из подкожной клетчатки инсулин попадает не в воротную систему печени, а в системный кровоток. Поэтому непосредственно на печеночный метаболизм инсулин не действует. Тем не менее при аккуратном соблюдении врачебных предписаний лечение может быть весьма успешным.
Препараты инсулина имеют разную длительность действия (короткого действия, средней длительности действия и длительного действия) и разное происхождение (человеческий, бычий, свиной, смешанный бычий/свиной). Сейчас доступны и широко используются человеческие инсулины, которые получают методами генной инженерии. Свиной инсулин отличается от человеческого одной аминокислотой (аланин вместо треонина в положении 30 В-цепи, то есть на ее С-конце). Бычий отличается от свиного и человеческого еще двумя аминокислотами (аланин и валин вместо треонина и изолейцина в положениях 8 и 10 A-цепи). До середины 1970-х гг. препараты инсулина содержали проинсулин, глюкагоноподобные пептиды, панкреатический полипептид, соматостатин и ВИП. Затем на рынке появились высокоочищенные свиные инсулины, которые были лишены этих примесей. В конце 1970-х гг. все усилия сосредоточились на получении рекомбинантного человеческого инсулина.
В последнее десятилетие XX века человеческий инсулин стал препаратом выбора в лечении сахарного диабета.
Из-за различий в аминокислотной последовательности человеческий, свиной и бычий инсулины неодинаковы по своим физико-химическим свойствам. Человеческий инсулин, полученный методами генной инженерии, лучше растворим в воде, чем свиной, так как имеет дополнительную гидроксильную группу (в составе треонина). Почти все препараты человеческого инсулина имеют нейтральный pH и потому более стабильны: их можно по нескольку дней держать при комнатной температуре.
Единицы[править | править код]
Фармацевты измеряют дозы и концентрации инсулина единицами (ед). Эта традиция пошла с тех времен, когда препараты гормона были насыщены примесями и их необходимо было стандартизовать по биологической активности. Одна единица инсулина — это количество гормона, которое у голодного кролика снижает концентрацию глюкозы в крови до 45 мг% (2,5 ммоль/л). В настоящее время международным стандартом служит смешанный бычий/свиной инсулин с удельной активностью 24 ед/мг. Гомогенные препараты человеческого инсулина обладают удельной активностью 25—30 ед/мг. Почти все выпускаемые сейчас препараты инсулина представляют собой растворы или суспензии с концентрацией 100 ед/мл (3,6 мг/мл, или 0,6 ммоль/л). Для больных с инсулинорезистентностью выпускаются более концентрированные растворы (500 ед/мл).
Классификация препаратов инсулина[править | править код]
Инсулины короткого действия — это растворы кристаллического цинк-инсулина, обычно в буфере с нейтральным pH. Эти препараты начинают действовать быстрее других, зато обладают самой маленькой длительностью действия (табл. 61.3). Их обычно вводят п/к за 30— 45 мин до еды (Dimitriadis and Gerich, 1983). Инсулины короткого действия можно также вводить в/в и в/м. После в/в струйного введения концентрация глюкозы в крови быстро падает, максимальный эффект развивается через 20—30 мин. Препарат быстро удаляется из крови, и контринсулярные гормоны (глюкагон, катехоламины, кортизол и СТГ) через 2—3 ч восстанавливают уровень глюкозы до исходного. При нарушениях секреции контринсулярных гормонов (например, у больных сахарным диабетом, страдающих вегетативной нейропатией) концентрация глюкозы в плазме остается низкой в течение многих часов после струйного введения инсулина в дозе 0,15 ед/кг, поскольку действие инсулина на клетки продолжается еще долго после его удаления из крови. При диабетическом кетоацидозе, в ходе реанимации и интенсивной терапии, а также в тех ситуациях, когда потребность в инсулине быстро меняется (послеоперационный период, роды), целесообразна в/в инфузия инсулина короткого действия.
При стабильном состоянии инсулин короткого действия обычно назначают в виде п/к инъекций в комбинации с инсулином средней длительности действия или длительного действия. Инсулины короткого действия — единственные препараты, которые годятся для носимых дозаторов инсулина. Дозаторы заряжают забуференными препаратами, что позволяет избежать кристаллизации гормона в подкожном катетере во время инфузии, которая проводится с очень малой скоростью (Loug-heed et al., 1980).
В выпускаемых ныне инсулинах короткого действия молекулы гормона полимеризованы и представляют собой гексамеры. Гексамеры инсулина всасываются медленно, и тот пик концентрации гормона в крови, какой бывает у здорового человека после еды, с помощью п/к инъекции создать невозможно. Для того чтобы преодолеть этот недостаток инсулинотерапии, стали разрабатывать полусинтетические аналоги инсулина, которые представляют собой мономеры или димеры. Было испытано множество соединений (Brange et al., 1990). Из них два — лизпро-инсулин и аспарт-инсулин — оказались клинически эффективными (Kang et al., 1991). Оба препарата всасываются из подкожной клетчатки в 3 раза быстрее, чем человеческий инсулин. Соответственно, быстрее увеличивается концентрация инсулина в плазме и быстрее начинается сахаропонижающее действие препарата. Инъекция полусинтетического аналога инсулина за 15 мин до еды равноценна инъекции человеческого инсулина за 30 мин до еды. Первым из таких препаратов (их иногда называют инсулинами сверхкороткого действия) был лизпро-инсулин — производное человеческого инсулина, полученное путем перестановки остатков лизина и пролина в положениях 28 и 29 В-цепи (именно так эти остатки расположены в молекуле ИФР-1, которому полимеризация не свойственна). Подобно человеческому инсулину, в выпускаемых препаратах лизпро-инсулин находится в виде гексамеров, однако почти сразу же после введения под кожу он распадается на мономеры. Поэтому лизпро-инсулин начинает действовать быстрее, чем инсулины короткого действия, и действует в течение меньшего времени. Результатам клинического применения этого препарата посвящен обзор Bolli et al. (1999). Лизпро-инсулин имеет два преимущества перед инсулинами короткого действия. Во-первых, среди больных, использующих лизпро-инсулин, на 20—30% снизился риск гипогликемии. Во-вторых, у них отмечено небольшое (на 0,3—0,5%), но статистически значимое уменьшение уровня гликозилированного гемоглобина А1с, что говорит о лучшей компенсации сахарного диабета. Аспарт-инсулин получен путем замены Про28 В-цепи на аспарагиновую кислоту. Подобно лизпро-инсулину, этот препарат после введения под кожу быстро распадается на мономеры.
Инсулины средней длительности действия хуже растворимы, медленнее всасываются из подкожной клетчатки и, следовательно, обладают более длительным эффектом, чем инсулины короткого действия. Шире всего применяют два препарата — инсулин NPH и инсулин ленте. Инсулин NPH представляет собой суспензию кристаллов цинк-инсулина и протамина (в стехио-метрическом соотношении) в фосфатном буфере, инсулин ленте — смешанную суспензию кристаллического цинк-инсулина (инсулина ультраленте) и аморфного цинк-инсулина (инсулина семиленте) в ацетатном буфере, где растворимость инсулина минимальна. Фармакокинетика человеческих инсулинов средней продолжительности действия слегка отличается от фармакокинетики аналогичных препаратов свиного инсулина. Разница может объясняться большей гидрофобностью человеческого инсулина, а также различиями во взаимодействии свиного и человеческого инсулина с протамином и цинком. В связи с этим возникает проблема выбора оптимального времени для вечерней инъекции инсулина средней продолжительности действия. Препараты человеческого инсулина, введенные перед ужином, не всегда обеспечивают нормогликемию наутро. Отметим, что разницы в действии сочетания инсулина NPH или инсулина ленте с инсулином короткого действия в режиме двукратных суточных инъекций не обнаружено (Tunbridge et al., 1989). Инсулины средней продолжительности действия назначают либо 1 раз в сутки перед завтраком, либо 2 раза в сутки. У больных инсулинонезависимым сахарным диабетом однократная инъекция этих препаратов на ночь нередко помогает избежать гипергликемии наутро (Riddle, 1985). Когда инсулин ленте комбинируют с инсулином короткого действия, часть последнего через несколько часов может образовать комплексное соединение с протамином и цинком, и тогда всасывание инсулина короткого действия замедляется (Colagiuri and Villalobos, 1986). Инсулин NPH не влияет на всасывание инсулина короткого действия при совместном применении; эти препараты можно смешивать самостоятельно или пользоваться готовыми комбинированными препаратами (см. ниже; Davis et al., 1991а).
Инсулины длительного действия — инсулин ультраленте (суспензия кристаллического цинк-инсулина) и протамин-цинк-инсулин (суспензия инсулина с цинком и протамином). Их действие начинается очень медленно, но продолжается долго, без выраженного пика. Они предназначены для создания низкой базальной концентрации инсулина в крови на протяжении всего дня. Большой Т1/2 инсулина ультраленте затрудняет определение оптимальной дозы препарата: до достижения стационарного состояния проходит несколько суток. Как и в случае инсулинов средней продолжительности действия, смешанный бычий/свиной инсулин ультраленте обладает более длительным действием, чем человеческий. Инсулины длительного действия назначают 1 или 2 раза в сутки и корректируют дозу в соответствии с уровнем глюкозы в плазме натощак. Протамин-цинк-инсулин в настоящее время используют редко, поскольку он обладает очень длительным и непредсказуемым эффектом. В США этот препарат больше не продается.
Характеристика препаратов инсулина
|
Препарат |
Внешний вид |
Белок |
Содержание цинка, мг/100 ед |
Буфер |
Действие, ч | ||
|
Начало |
Максимум |
Длитель ность | |||||
|
Инсулины короткого действия | |||||||
|
Инсулин короткого действия |
Прозрачный |
Нет |
0,01-0,04 |
Нет |
0,5-0,7 |
1,5-4 |
5—8 |
|
Лизпро-инсулин |
Прозрачный |
Нет |
0,02 |
Фосфатный |
0,25 |
0,5-1,5 |
2-5 |
|
Инсулины средней продолжительности действия | |||||||
|
Инсулин NPH |
Мутный |
Протамин |
0,016-0,04 |
Фосфатный |
1-2 |
6-12 |
18-24 |
|
Инсулин ленте |
Мутный |
Нет |
0,2-0,25 |
Ацетатный |
1-2 |
6-12 |
18-24 |
|
Инсулины длительного действия | |||||||
|
Инсулин ультраленте |
Мутный |
Нет |
0,2-0,25 |
Ацетатный |
4-6 |
16-18 |
20-36 |
|
Протамин-цинк-инсулин |
Мутный |
Протамин |
0,2-0,25 |
Фосфатный |
4-6 |
14-20 |
24-36 |
|
Гларгин-инсулин |
Прозрачный |
Нет |
0,03 |
Нет |
2-5 |
5-24 |
18-24 |
|
Большинство препаратов инсулина имеют pH 7,2—7,4. Гларгин-инсулин имеет pH 4,0. Цифры носят ориентировочный характер. Значительные колебания отмечаются не только у разных больных, но и в разное время у одного и того же больного. | |||||||
У подавляющего большинства больных инсулинотерапия включает применение инсулина средней продолжительности действия. Последние 15 лет идут интенсивные поиски «идеального» препарата. Многообещающим кандидатом на эту роль выглядит человеческий проинсулин. Эксперименты на животных с использованием свиного проинсулина показали, что это растворимое вещество работает как инсулин средней продолжительности действия, в большей степени за счет подавления продукции глюкозы печенью, в меньшей — за счет стимуляции утилизации глюкозы периферическими тканями. Такой профиль активности благоприятен для больных сахарным диабетом, поскольку ведущим нарушением служит бесконтрольная продукция глюкозы, а избирательное действие препарата на печень приводит к уменьшению гиперинсулинемии и, следовательно, к снижению риска гипогликемии. Первые испытания человеческого проинсулина в клинике подтвердили относительную избирательность препарата в отношении печени и показали, что по длительности действия он сходен с инсулином NPH. Однако, согласно предварительным результатам клинических испытаний, человеческий проинсулин не имеет никаких преимуществ перед современными препаратами инсулинов средней длительности действия. Более того, из-за высокого риска инфаркта миокарда при лечении человеческим проинсулином его клинические испытания были приостановлены.
В силу своей фармакокинетики инсулин ультраленте обладает существенными недостатками, поэтому имеется насущная необходимость в длительно действующем аналоге инсулина, который бы не имел выраженного пика действия. На создание такого препарата было потрачено много усилий. Первым таким аналогом, разрешенным для клинического применения в США, стал гларгин-инсулин. Этот препарат получают путем двух модификаций молекулы человеческого инсулина: к С-концу В-цепи присоединяют два остатка аргинина, а Асп21 A-цепи заменяют на глицин (Rosskamp and Park, 1999). Гларгин-инсулин представляет собой прозрачный раствор с pH 4,0. Кислый pH стабилизирует гексамеры инсулина и обеспечивает длительное и предсказуемое всасывание препарата из подкожной клетчатки. Однако из-за кислого pH гларгин-инсулин нельзя комбинировать с имеющимися на сегодняшний день инсулинами короткого действия (в том числе с лизпро-инсулином), которые имеют нейтральный pH. Клинические испытания показали, что гларгин-инсулин реже вызывает гипогликемию, долго и равномерно всасывается и в режиме однократных инъекций в сутки более эффективен, чем инсулин ультраленте.
Используются и другие подходы к увеличению продолжительности действия растворимых аналогов инсулина. Один из них — присоединение насыщенной жирной кислоты к s-аминогруппе лизина в положении 29 В-цепи (Kurtzhals et al., 1997), в результате чего получается ацилированный инсулин. В настоящее время идут клинические испытания подобных препаратов.
Значительные различия в фармакокинетике инсулина у разных больных и даже у одного и того же больного заслуживают отдельного упоминания. Время достижения пика концентрации инсулина в крови и максимального сахаропонижающего действия может различаться на 50%. Отчасти эти колебания связаны с разной скоростью всасывания препарата из подкожной клетчатки; считается, что они более выражены у инсулинов средней продолжительности действия и инсулинов длительного действия. Однако недавно было показано, что инсулинам короткого действия свойственны такие же колебания (Davis et al., 1991а). Если учесть, что эти колебания накладываются на ежедневные различия в диете и физической нагрузке, остается только удивляться, каким образом у такого большого числа больных удается успешно контролировать уровень глюкозы в крови. Показания к инсулинотерапии и ее задачи. П/к инъекции инсулина составляют основу лечения всех больных инсулинозависимым сахарным диабетом, больных инсулинонезависимым сахарным диабетом при неэффективности диетотерапии и пероральных сахаропонижающих средств, а также больных диабетом беременных и сахарным диабетом, развивающимся после панкреатэктомии (American Diabetes Association, 1999). Кроме того, инсулин незаменим при лечении диабетического кетоацидоза и играет важную роль в лечении гиперосмолярной комы и периоперационном ведении больных как с инсулинозависимым, так и с инсулинонезависимым сахарным диабетом. Во всех случаях целью инсулинотерапии служит не только нормализация уровня глюкозы в крови, но и (устранение прочих метаболических нарушений. Последней цели достичь трудно. Оптимальный результат достигается при комплексном подходе к лечению: диета, физические нагрузки и инъекции инсулина должны быть согласованы между собой. Ниже кратко описаны принципы инсулинотерапии (подробнее — см. LeRoith et al., 2000).
Препараты инсулина
|
Препарат |
Человеческий |
Смешанный бычий/свиной |
Бычий |
Свиной |
|
Инсулины короткого действия | ||||
|
Инсулин короткого действия |
Р, РБ |
С |
О |
О, К, С, ОБ |
|
Лизпро-инсулин |
Р, РБ |
- |
- |
- |
|
Инсулины средней продолжительности действия | ||||
|
Инсулин NPH |
Р |
С |
С, О |
О |
|
Инсулин ленте |
Р |
С |
С, О |
О |
|
Инсулины длительного действия | ||||
|
Инсулин ультраленте |
Р |
- |
- |
- |
|
Гларгин-инсулин |
Р |
- |
- |
- |
|
Комбинированные инсулины | ||||
|
20% инсулина короткого действия + 80% инсулина NPH |
Р |
- |
- - |
- |
|
30% инсулина короткого действия + 70% инсулина NPH |
Р |
- |
- | |
|
40% инсулина короткого действия + 60% инсулина NPH |
Р |
- |
- |
- |
|
50% инсулина короткого действия + 50% инсулина NPH |
Р |
- |
- |
- |
|
25% лизпро-инсулина + 75% лизпро-инсулина NPH |
Р |
- |
- |
- |
|
50% лизпро-инсулина + 50% лизпро-инсулина NPH |
Р |
- |
- |
— |
К — высокоочишенный концентрированный инсулин, О — высокоочищенный инсулин, ОБ — высокоочищенный забуференный инсулин, Р — рекомбинантный человеческий инсулин или полусинтетический аналог человеческого инсулина, РБ — рекомбинантный забуференный инсулин, С — стандартный инсулин.
Уровня глюкозы в крови, близкого к нормальному, можно достичь с помощью многократных инъекций инсулина или путем инфузии инсулина с помощью носимого дозатора. Нужно стремиться, чтобы натощак этот показатель составлял 90—120 мг% (5—6,7 ммоль/л), а через 2 ч после еды был ниже 150 мг% (8,3 ммоль/л). У недисциплинированных больных и у тех, у кого нарушена секреция контринсулярных гормонов, уровень глюкозы поддерживают на более высоком уровне: натощак — 140 мг% (7,8 ммоль/л), через 2 ч после еды — 200— 250 мг% (11,1—13,9 ммоль/л).
Суточная потребность в инсулине[править | править код]
У здорового человека с нормальным весом суточная продукция инсулина составляет 18— 40 ед, или 0,2—0,5 ед/кг (Polonsky and Rubenstein, 1986). Примерно половина этого количества приходится на базальную секрецию, остальной инсулин секретируется в ответ на прием пищи. Скорость базальной секреции инсулина равна 0,5—1 ед/ч, после приема глюкозы внутрь она достигает 6 ед/ч (Waldhausl et al., 1979). У тучных людей с инсулинорезистентностью, но без сахарного диабета секреция инсулина после еды может увеличиваться в 4 раза и более. Секретируемый инсулин попадает в воротную систему печени; примерно половина его разрушается печенью, не достигая системного кровотока.
Больные инсулинозависимым сахарным диабетом представляют собой разнородную группу, поэтому суточная потребность в инсулине у них колеблется от 0,2 до 1 ед/кг, составляя в среднем 0,6—0,7 ед/кг. Тучным больным из-за инсулинорези-стентности периферических тканей обычно требуется больше инсулина (около 2 ед/кг/сут). У больных с суточной потребностью в инсулине менее 0,5 ед/кг либо сохранена остаточная секреция инсулина, либо они более чувствительны к действию гормона в силу хорошего физического состояния. Как и у здоровых людей, потребность в инсулине делится на базальную и пост-прандиальную. Базальная потребность составляет 40—60% суточной; этот инсулин необходим для подавления продукции глюкозы печенью. Постпрандиальная потребность обычно покрывается инъекциями инсулина перед приемом пищи; этот инсулин необходим для усвоения питательных веществ. Многие больные получают в сутки однократную инъекцию инсулина средней продолжительности действия или комбинированного препарата (инсулин средней продолжительности действия/инсулин короткого действия). Этого редко бывает достаточно для поддержания нормогликемии. Между тем нормализация уровня глюкозы в крови имеет первостепенное значение: вспомним результаты исследования DCCT, показавшего, что основной причиной хронических осложнений служит гипергликемия. Для поддержания нормогликемии применяют более сложные схемы инсулинотерапии, основанные на сочетании инсулина средней продолжительности или длительного действия с инсулином короткого действия.
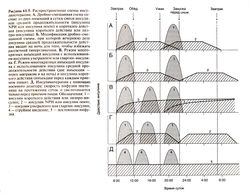
Популярные схемы инсулинотерапии, состоящие из двух-трех инъекций разных инсулинов, представлены на рис. 61.5
(LeRoith et al., 2000). Чаще всего используют так называемую дробно-смешанную схему, которая сводится к двум инъекциям (перед зав-траком и перед ужином) смеси инсулинов средней продолен льности и короткого действия (рис. 61.5, А). Если введенный перед ужином инсулин NPH или инсулин ленте не обеспечивает нормогликемию на протяжении ночи, вечернюю дозу можно раздробить: перед ужином ввести инсулин короткого действия а перед сном — инсулин NPH или инсулин ленте (рис. 61.5, Б], И у здоровых людей, и у больных сахарным диабетом потребность в инсулине особенно высока рано утром; этот феномен известен как рассветная гипергликемия (Blackard et at, 1989). Поэтому время введения вечерней дозы инсулина и выбор препарата для этой инъекции чрезвычайно важны.
Не менее часто используется и так называемый режим многократных инъекций инсулина. При этом базальную потребность в гормоне обеспечивают однократной (перед завтраком или на ночь) либо двукратными инъекциями инсулина средней продолжительности или длительного действия, а постпрандиальную -инъекциями инсулина короткого действия перед каждым приемом пищи (рис. 61.5, В). Примерно такой же терапевтический эффект достигается с помощью носимого дозатора инсулина (рис. 61.5, Д). Скорость инфузии можно регулировать, подстраивая ее под повседневные нужды (Kitabchi et al., 1983).
Дозу инсулина подбирают индивидуально, ориентируясь на уровень глюкозы в крови. С появлением глюкометров, которыми больные могут пользоваться самостоятельно, и методов измерения концентрации гликозилированного гемоглобина А1с подбирать дозу инсулина стало легче. Особое внимание следует уделять больным с сопутствующей патологией, гормональной недостаточностью (например, гипопитуитаризмом, надпочечниковой недостаточностью), инсулинорезистентностью. 'j Факторы, влияющие на всасывание инсулина. На эффективность инсулинотерапии влияют факторы, которые изменяют всасывание инсулина и его действие, диета, физические нагрузки и другие, пока неизвестные, воздействия. Скорость всасывания инсулина из подкожной клетчатки зависит от места инъекции, вида препарата, кровоснабжения и мышечной активности в месте инъекции, объема и концентрации введенного инсулина и глубины инъекции (при в/м введении инсулин начинает действовать быстрее, чем при п/к введении).
При п/к введении обычно наблюдается латентный период, после которого скорость всасывания инсулина начинает медленно, но неуклонно возрастать. В случае низкой концентрации или небольшого объема препаратала-тентный период может отсутствовать.
Местом п/к инъекций инсулина обычно служат передняя брюшная стенка, ягодица, передняя поверхность бедра или тыльная поверхность предплечья. Скорость всасывания убывает в ряду живот — предплечье — ягодица — бедро (Galloway et al., 1981). Во избежание липоги-пертрофии и липоатрофии обычно советуют менять места п/к инъекций. Однако эти осложнения маловероятны при использовании высокоочищенных препаратов инсулина. Если больной предпочитает делать инъекции в живот, места инъекций можно менять на нем, не переходя на другие части тела. Это позволит устранить важнейший фактор, изменяющий всасывание инсулина. Живот — лучшее место для утренних инъекций: инсулин всасывается отсюда на 20—30% быстрее, чем из предплечья. Если же больной отказывается делать инъекции в живот, следует для каждого компонента инсулинотерапии подобрать постоянное место (например, утренняя доза вводится в бедро, вечерняя — в предплечье).
Другие факторы тоже немаловажны. Повышенный кровоток в подкожной клетчатке, например после массажа, горячей ванны, физической нагрузки увеличивает скорость всасывания инсулина. В положении стоя кровоток в подкожной клетчатке ног значительно снижается, тогда как в передней брюшной стенке он почти не меняется. Объем и концентрация вводимого препарата влияют не только на скорость всасывания, но и на продолжительность действия инсулина. При смешивании инсулина короткого действия с инсулином ленте часть быстродействующего компонента утрачивается из-за связывания с цинком (Galloway et al., 1981). Этот эффект еще более выражен при смешивании инсулина короткого действия с инсулином ультраленте. Поэтому смешиваемые в одном шприце препараты должны вводиться сразу, без промедления. Смешивание с инсулином NPH почти не влияет на всасывание инсулина короткого действия. Выпускаются комбинированные препараты, содержащие инсулин NPH и инсулин короткого действия в пропорциях 50:50,60:40, 70:30 и 80:20; в США из них продаются только препараты с составом 70:30 и 50:50. Кроме того, в США имеются комбинированные препараты инсулина NPH и лизпро-инсулина (табл. 61.4). У многих больных сахарным диабетом завоевали популярность шприц-ручки, заполненные инсулином короткого действия, лиз-про-инсулином, инсулином NPH или комбинированными препаратами (инсулин короткого действия/инсулин NPH, комбинированный лизпро-инсулин NPH). У небольшого числа больных инсулин разрушается в подкожной клетчатке; им требуется введение больших доз инсулина (Schade and Duckworth, 1986).
Имеются безыгольные инъекторы, которые позволяют доставить инсулин в подкожную клетчатку «без укола». Безыгольные инъекторы дороги и громоздки, но некоторые больные их предпочитают. Рассредоточение препарата по подкожной клетчатке теоретически должно ускорять всасывание инсулинов средней длительности и короткого действия (Malone et al., 1986); однако это наблюдается не всегда (Galloway et al., 1981).
П/к инъекции приводят к выработке IgG-антител к инсулину. Этот побочный эффект был гораздо сильнее выражен у старых, плохо очищенных препаратов, чем у современных высоко-очищенных препаратов бычьего и свиного инсулина или рекомбинантного человеческого инсулина. Не установлено, сопровождается ли длительное лечение человеческим инсулином меньшей продукцией антител по сравнению с лечением монокомпонентным свиным инсулином. Ясно только, что человеческий инсулин иммуногенен. Однако у подавляющего большинства больных антитела к инсулину не изменяют фармакокинетику вводимых препаратов.
У некоторых больных с высоким титром антител к инсулину фармакокинетика инсулина короткого действия напоминает фармакокинетику инсулина средней продолжительности действия, при этом последний сам по себе тоже оказывает более длительный эффект. Это может привести к усилению гипергликемии после еды (из-за замедленного эффекта инсулина короткого действия) и гипогликемии по ночам (из-за растянутого во времени эффекта инсулина средней продолжительности действия).
IgG-антитела к инсулину проникают через плаценту и, очевидно, способны вызвать гипергликемию у плода за счет нейтрализации секретируемого им инсулина. С другой стороны, нежелательная и непредсказуемая диссоциация комплексов инсулин—антитело может привести к гиперинсулинемии и гипогликемии у плода или у новорожденного. Показано, что переход со смешанного бычьего/свиного инсулина на монокомпонентные препараты сопровождается снижением титра антител к инсулину (Chertow et al., 1988). Поэтому во время беременности рекомендуется использовать только человеческий инсулин. Носимый дозатор инсулина. В продаже имеется много моделей носимого дозатора инсулина, предназначенного для непрерывной п/к инфузии этого гормона (Kitabchi et al., 1983). Данный вид инсулинотерапии подходит не всем, поскольку требует неотступного внимания, особенно в начале лечения. Но для приверженцев интенсивной инсулинотерапии носимый дозатор служит отличной заменой режиму многократных инъекций. Современные дозаторы обеспечивают инфузию инсулина с постоянной скоростью, которую можно переключать с дневной на ночную, например чтобы избежать рассветной гипергликемии. Перед едой установленная программа включает струйное введение инсулина в соответствии с количеством и составом пищи, которую предстоит съесть.
Инсулинотерапия посредством носимого дозатора инсулина имеет присущие только ей недостатки. Поскольку в дозаторах используется исключительно инсулин короткого действия, который почти не накапливается в подкожной клетчатке, внезапное прекращение инсулинотерапии способно быстро привести к дефициту инсулина и диабетическому кетоацидозу с тяжелейшей гиперкалиемией. Современные дозаторы снабжены сигнальными устройствами, которые реагируют на изменение давления в инфузионной системе, но все же от внезапной остановки насоса, смещения иглы, кристаллизации инсулина или перегиба катетера не застрахован никто. Еще одно осложнение — подкожные абсцессы и флегмона. Успех лечения во многом определяется правильным отбором больных, которым больше всего подходит носимый дозатор инсулина. Недостатки этого вида инсулинотерапии компенсируются одним ее важным преимуществом. Во время физических нагрузок носимый дозатор инсулина способен создать концентрацию гормона в крови, приближающуюся к физиологической (у здорового человека в это время секреция инсулина падает), и не дать развиться гипогликемии. П/к инъекции инсулина этого обеспечить не могут.
Побочные эффекты[править | править код]
Читайте отдельную статью: Побочные эффекты инсулина
Новые формы инсулинотерапии[править | править код]
Экспериментальные подходы к лечению сахарного диабета включают новые препараты инсулина, новые пути введения, дозаторы для внутрибрюшинного введения инсулина, имплантируемые гранулы инсулина, искусственную поджелудочную железу, трансплантацию островковых клеток и поджелудочной железы и генотерапию.
Новые пути доставки инсулина[править | править код]
Инсулин пытались вводить внутрь, интраназально, ректально, путем ингаляций и с помощью имплантируемых под кожу гранул. Наиболее перспективными выглядят ингаляции: для усиления всасывания инсулина через слизистую дыхательных путей в препарат добавляют различные вещества, например маннитол, глицин или цитрат натрия (Skyleret al., 2001; Cefalu et al., 2001). Всасывание происходит быстро, по фармакокинетике ингаляционные препараты инсулина приближаются к инсулинам короткого действия, вводимым п/к. В настоящее время усилия сосредоточены на разработке удобных ингаляторов небольшого размера. Имплантируемые гранулы предназначены для медленного высвобождения инсулина на протяжении дней и недель. Пероральный путь введения инсулина, без сомнения, был бы удобен для больных и обеспечивал бы относительно высокую концентрацию гормона в воротной системе печени, однако попытки усилить всасывание инсулина в кишечнике сколько-нибудь значительным успехом пока не увенчались. Методы заключались в основном во встраивании или включении инсулина в липосомы. Дозаторы для внутрибрюшинного введения инсулина доставляют гормон в воротную систему печени. Они были апробированы на людях в течение нескольких месяцев.
Трансплантация и генотерапия[править | править код]
Эти два подхода представляют собой соблазнительную замену инсулину. Трансплантация сегмента поджелудочной железы с успехом проведена уже нескольким сотням больных (Sutherland et al., 1989). Однако операция технически сложна и обычно проводится только тем больным, которые давно страдают сахарным диабетом и его осложнениями. Трансплантация изолированных островков поджелудочной железы технически менее сложна. Она отработана на грызунах с экспериментальным сахарным диабетом и недавно апробирована на небольшой группе больных инсулинозависимым сахарным диабетом одновременно с новой схемой иммуносупрессивной терапии без глюкокортикоидов (Shapiro et al.,2000). Введение гена инсулина в фибробласты или другие клетки, которые затем возвращают в организм хозяина, — еще один способ лечения сахарного диабета, отработанный на грызунах.
Препараты, вызывающие гипогликемию и гипергликемию
|
Препарат |
Предполагаемое место действия | |||
|
Поджелудочная железа |
Печень |
Периферические ткани |
Другое | |
|
Препараты, вызывающие гипогликемию | ||||
|
Бета-адреноблокаторы |
+ |
+ | ||
|
Салицилаты |
+ | |||
|
Индометацин* | ||||
|
Напроксен* | ||||
|
Этанол |
+ |
+ | ||
|
Клофибрат |
+ | |||
|
Ингибиторы АПФ |
+ | |||
|
Литий |
+ |
+ | ||
|
Теофиллин |
+ | |||
|
Препараты кальция |
+ | |||
|
Бромокриптин |
+ | |||
|
Мебендазол |
+ | |||
|
Сульфаниламиды |
+ ’ | |||
|
Ампициллин/ сульбактам* | ||||
|
Тетрациклин* | ||||
|
Пиридоксин | ||||
|
Пентамидин* |
+ | |||
|
Препараты, вызывающие гипергликемию | ||||
|
Адреналин |
+ |
+ |
+ | |
|
Глюкокортикоиды |
+ |
+ | ||
|
Диуретики |
+ |
+ | ||
|
Диазоксид |
+ | |||
|
Бета2-адрено-стимуляторы |
+ |
+ |
+ | |
|
Антагонисты кальция |
+ | |||
|
Фенитоин |
+ | |||
|
Клонидин |
+ |
+ | ||
|
Н2-блокаторы |
+ | |||
|
Пентамидин6 |
+ | |||
|
Морфин |
+ | |||
|
Гепарин |
+ | |||
|
Налидиксовая кислота |
? | |||
|
Сульфинпиразон* | ||||
|
Марихуана |
+ | |||
|
Никотин* | ||||
|
* Препарат влияет на уровень глюкозы у бальных сахарным диабетом, однако его действие на метаболизм углеводов не доказано. Кратковременные эффекты — секреция инсулина и гипогликемия. Коffler et al., 1989. | ||||
Читайте также[править | править код]
- Сахарный диабет - действие инсулина
- Пероральные сахаропонижающие средства
- Глюкагон - функции, синтез, действие
- Соматостатин
- Диазоксид
Предупреждение[править код]
![]() Анаболические препараты могут применяться только по назначению врача и противопоказаны детям. Представленная информация не призывает к применению или распространению сильнодействующих веществ и нацелена исключительно на снижение риска осложнений и побочных эффектов.
Анаболические препараты могут применяться только по назначению врача и противопоказаны детям. Представленная информация не призывает к применению или распространению сильнодействующих веществ и нацелена исключительно на снижение риска осложнений и побочных эффектов.