Препараты для лечения ВИЧ-инфекции
Содержание
- 1 Лекарственные средства для лечения СПИДа
- 2 Антиретровирусные средства
- 3 Общие сведения о ВИЧ-инфекции
- 4 Общие принципы антиретровирусной терапии
- 5 Разработка антиретровирусных препаратов
- 6 Препараты для лечения ВИЧ-инфекции
- 7 Ненуклеозидные ингибиторы обратной транскриптазы
- 8 Ингибиторы протеазы ВИЧ
- 9 Перспективы
Лекарственные средства для лечения СПИДа[править | править код]
Источник: «Наглядная фармакология».
Автор: X. Люльман. Пер. с нем. Изд.: М.: Мир, 2008 г.
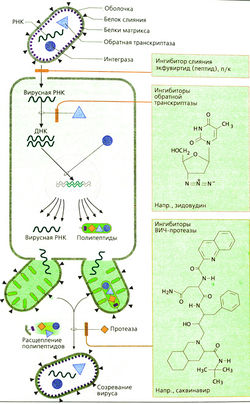
Размножение вируса иммунодефицита человека (ВИЧ), возбудителя СПИДа, можно приостановить только очень активным и целенаправленным лечением, воздействуя на обменные процессы вируса в инфицированной клетке (А). Сначала нуклеокапсид вируса через гликопротеины связывается с СС)4-молекулой Т-хелпера. Затем в дело вступает капсидный белок, который начинает процесс слияния капсида с клеточной мембраной. В инфицированной клетке вирусная РНК должна прежде всего транслироваться в ДНК; это происходит также с помощью вирусного фермента обратной траскриптазы. Двухцепочечная ДНК с помощью вирусного фермента интегразы встраивается в геном клетки-мишени. Далее происходит репликация вируса. ДНК вируса управляет синтезом вирусных РНК и белков (обратной транскриптазы и интегразы, а также структурных белков, находящихся на внутренней стороне вирусной оболочки). Продуктами белкового синтеза являются полипептиды — белки-предшественники, несущие на N-конце жирную кислоту (миристи-новую кислоту), с помощью которой они прикрепляются к внутренней стороне плазмалеммы клетки-мишени. Затем вирусная частица отделяется («отпочковывается») от клетки. Во время этого процесса полипептид, содержащий протеазу, расщепляется на отдельные белки с определенными функциями.
I. Нуклеозидные ингибиторы обратной транскриптазы
К ним относятся зидовудин, ставудин, зальцитабин, диданозин и ламивудин. Эти вещества представляют собой нуклео-зиды с аномальным сахарным остатком, который затем фосфорилируется (см. зидовудин на рис. А). Аномальные трифосфаты блокируют обратную транскриптазу и могут вызывать обрыв синтеза цепи вирусной ДНК. Препараты вводятся перорально. Они различаются по побочным эффектам (например, лейкопения при приеме зидовудина, периферийная нейропатия или панкреатит при приеме других средств) и механизму развития резистентности. Для лечения СПИДа применяют комбинацию из двух препаратов этой группы и одного ненук-леозидного ингибитора, либо одного-двух ингибиторов ВИЧ-протеазы (см. ниже).
Ненуклеозидные ингибиторы
Невирапин и эфавиренц являются активными ингибиторами обратной транскриптазы, т. е. они не нуждаются в фосфорилировании. Побочный эффект —- экзантема и взаимодействие изофермента цитохрома Р450 (CYP) с лекарством.
II. Ингибиторы ВИЧ-протеаз
Препараты препятствуют расщеплению неактивного белка-предшественника и, следовательно, созреванию вируса. Применяются перорально.
Саквинавир можно назвать аномальным пептидом. Его биодоступность ограничена. Другие ингибиторы протеаз: ритонавир, индинавир, нелфинавир, ампренавир. Они характеризуются высокой биодоступностью; ингибируют активность CYP, так что необходимо учитывать возможные взаимодействия с лекарствами. При длительном применении возможно перераспределение жировой ткани в организме и нарушение обмена веществ (гиперлипидемия, инсулиновая резистентность, гипергликемия).
III. Ингибитор слияния
Энфувиртид является пептидом, препятствующим необходимому пространственному изменению белка слияния посредством специфического связывания с ним.
Является резервным терапевтическим средством.
Антиретровирусные средства[править | править код]
Источник:
Клиническая фармакология по Гудману и Гилману том 3.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Пандемия ВИЧ-инфекции, захватившая сегодня почти все страны, бросает вызов всему медицинскому сообществу. ВИЧ-инфекция развивается постепенно и характеризуется интенсивным размножением вируса, снижением числа лимфоцитов CD4 и тяжелым иммунодефицитом. В силу особенностей обратной транскриптазы ВИЧ (высокая частота ошибок при транскрипции) этот вирус быстро эволюционирует и легко приобретает устойчивость к антиретровирусным препаратам. Благодаря успехам в изучении патогенеза ВИЧ-инфекции и генетических основ устойчивости ВИЧ в короткие сроки был разработан целый ряд препаратов, действующих на обратную транскриптазу или протеазу этого вируса. Найдены различные комбинации препаратов, которые активно подавляют репродукцию вируса, повышают число лимфоцитов CD4 и существенно снижают риск осложнений и смертность от ВИЧ-инфекции. И все же многим больным помочь не удается — из-за устойчивости ВИЧ, побочных эффектов при длительной антиретровирусной терапии и сложности схем лечения. Кроме того, в развивающихся странах, где ВИЧ-инфекция распространена особенно широко, современные препараты, как правило, недоступны. В настоящей главе рассмотрены общие принципы патогенетической терапии ВИЧ-инфекции и описаны отдельные антиретровирусные препараты.
Общие сведения о ВИЧ-инфекции[править | править код]
Главная особенность ВИЧ-инфекции — снижение числа лимфоцитов CD4, ведущее к недостаточности клеточного иммунитета. За 20 лет, прошедших с появления первых сообщений о СПИДе (Gottlieb et al., 1981; Masur et al., 1981), в роли возбудителя почти повсеместно выступал ВИЧ-1. Только в Западной Африке преобладает другой ретровирус — ВИЧ-2. Зрелые вирусы содержат две молекулы одноцепочечной РНК, окруженные нуклеокапсидом и внешней липидной оболочкой. Как и у всех ретровирусов, в геноме ВИЧ имеется три главных гена — gag, pol и env. Хотя гомология аминокислотных последовательностей ВИЧ-1 и ВИЧ-2 составляет около 50%, антиретровирусные препараты могут действовать на них по-разному. Так, на ВИЧ-2 не действует ни один из не-нуклеозидных ингибиторов обратной транскриптазы.
Успехи в изучении патогенеза ВИЧ способствовали более рациональному подходу к разработке новых препаратов и надежных методов лечения и, таким образом, к снижению частоты осложнений и смертности от СПИДа (Palellaetal., 1998). Методы лечения ВИЧ-инфекции быстро развиваются. В то же время неправильное лечение может привести к непоправимым последствиям. Поэтому в США к лечению ВИЧ-инфицированных допускают лишь врачей, прошедших специализацию и имеющих соответствующий опыт (HIV/AIDS Treatment Information Service, 2000).
Патогенез ВИЧ-инфекции[править | править код]
Больные СПИДом особенно восприимчивы к инфекциям и злокачественным новообразованиям. В самом начале пандемии ВИЧ-инфекции ошибочно полагали, что вирус в течение длительного времени пребывает в латентном состоянии и не размножается, и только когда его репродукция возобновляется, болезнь начинает прогрессировать. Однако чувствительные методы выделения вируса в культуре клеток и определения его нуклеиновых кислот показали, что почти для всех нелеченных больных характерна постоянная виремия (Но et al., 1989).
В крупных исследованиях установлены главные прогностические признаки ВИЧ-инфекции: концентрация вирусной (ВИЧ-1) РНК (Mellorset al., 1996) и число лимфоцитов CD4 (Mellors et al., 1997) в крови больного. Это позволило целенаправленно искать способы сдерживать репродукцию ВИЧ в течение длительного времени.
С появлением высокоэффективных антиретровирусных препаратов появилась возможность исследовать патогенез ВИЧ-инфекции. Эти препараты нарушают репродукцию вирусов, снижая концентрацию вирусной РНК в плазме. У ранее нелеченных больных за неделю лечения мощными ингибиторами обратной транскриптазы или протеазы ВИЧ сывороточная концентрация РНК ВИЧ-1 снижается в 10—100 раз. Математическая обработка этих данных показала, что репродукция ВИЧ происходит очень быстро и за сутки образуется около 109 новых вирусов (Но et al., 1995; Perelson et al., 1996; Wei et al., 1995).
Почти 99% вирусов, находящихся в плазме, попадают туда из недавно инфицированных лимфоцитов CD4, средняя продолжительность жизни которых составляет 2,2 сут (Perelson et al., 1997). Предполагают, что есть еще один источник вирусов (по-видимому, это макрофаги), который сохраняется в крови 2 нед (Perelson et al., 1996, 1997). Согласно расчетам, при условии полного подавления репродукции ВИЧ и отсутствия других источников поступления вирусов в кровь за 2—3 года исчезли бы все зараженные клетки и некоторые больные полностью выздоровели бы.
К сожалению, часть покоящихся лимфоцитов CD4 несет вирусы, способные к размножению (Chun et al., 1997; Chun et al., 1998; Finzi et al., 1997). Хотя таких клеток в организме относительно немного, они могут сохраняться несколько месяцев и даже лет. При этом (согласно аналогичным расчетам) для полного излечения ВИЧ-инфекции потребовалось бы подавить репродукцию вируса более чем на 100 лет. Действительно, при отмене антиретровирусных препаратов, даже если вирусная РНК не обнаруживалась уже несколько лет, виремия неминуемо возникает вновь (Davey etal., 1999).
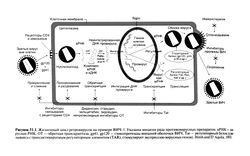
Жизненный цикл ВИЧ[править | править код]
ВИЧ — это РНК-содержащий ретровирус, который размножается в лимфоцитах CD4, макрофагах и дендритных клетках. На схеме жизненного цикла показаны многочисленные мишени, на которые можно воздействовать теми или иными препаратами, чтобы подавить репродукцию вируса. Из них в настоящее время применяются лишь ингибиторы обратной транскриптазы и протеазы ВИЧ, но разрабатываются и новые средства, действующие на другие мишени.
Жизненный цикл ВИЧ начинается с прикрепления к мембране клетки-хозяина, при этом внешняя оболочка вируса сливается с клеточной мембраной. Вирус проникает в клетку за счет связывания гликопротеидов его внешней оболочки (gp41 и gpl20) с клеточными рецепторами (CD4 и рецепторами хемокинов, в частности CCR5 и CXCR4) (Не et а!., 1997; Sodroski 1999). Обычно ВИЧ поражает лишь клетки, несущие и рецепторы CD4, и рецепторы хемокинов. На внешней оболочке вируса находятся трехмерные структуры, напоминающие шипы. Каж. дый такой шип состоит из трех поверхностных гликопротеидов gp 120 и трех трансмембранных гликопротеидов gp41. До контакта вирусного гликопротеида gpI20 с рецептором N-концевой участок (N36) gp41 имеет вид a-спирали. На внешней ее стороне есть гидрофобная щель. В момент контакта gpl20 с рецептором С-концевой участок gp4I (С34) заполняет эту гидрофобную щель, и в результате образуется вытянутая спиральная структура из 6 звеньев — так называемый белок слияния (Sodroski, 1999). При взаимодействии этого белка с клеточной мембраной она сливается с внешней оболочкой вируса, и вирусная РНК оказывается в цитоплазме. На этот этап репродукции ВИЧ действует по крайней мере один из антиретровирусных препаратов (Т-20), проходящих сейчас клинические испытания.
В цитоплазме вирус высвобождает РНК, которая служит матрицей для синтеза комплементарной ДНК. Этот синтез, характерный только для ретровирусов, носит название обратной транскрипции и происходит при участии вирусной обратной транскриптазы. На этот фермент действуют нуклеозидные и ненуклеозидные ингибиторы обратной транскриптазы. Образовавшаяся при обратной транскрипции двухцепочечная ДНК провируса замыкается в кольцо и переходит в ядро. Здесь она под действием второго ключевого фермента ВИЧ — интегразы — встраивается в геном клетки-хозяина. Интеграза также привлекает внимание как возможная мишень антиретровирусных препаратов, но из-за сложного взаимодействия клеточной ДНК. и ДНК провируса при интеграции такие препараты пока не разработаны.
Встроившись в геном клетки, ДНК провируса транскрибируется вместе с клеточной ДНК, при этом образуется и клеточная, и вирусная РНК. В дальнейшем вирусная РНК используется для синтеза вирусных белков (в том числе Gag-Pol и Env) или включается в новые вирусы при сборке. Два следующих этапа жизненного цикла ВИЧ — созревание и отпочковывание от клеточной мембраны. В процессе созревания полипротеин Gag-Pol расщепляется протеазой — третьим ключевым ферментом ВИЧ. Зрелые вирусы способны заражать новые клетки. В присутствии ингибиторов протеазы ВИЧ образуются неполноценные вирусы с измененным нуклеокапсидом — заражать клетки они не могут.
Общие принципы антиретровирусной терапии[править | править код]
Эффективность антиретровирусных препаратов определяется тем, насколько снижается и как долго остается низкой концентрация вирусной РНК в плазме (Marschneret al., 1998; O’Brien et al., 1996). Основной принцип лечения состоит в том, чтобы полностью и как можно на более длительный срок подавить репродукцию вируса при наименьших побочных эффектах. Для этого лучше всего подходит комбинированная терапия (HIV/AIDS Treatment Information Service, 2000). Многие больные с трудом привыкают к сложным схемам лечения, и именно несоблюдение схемы лечения — самая частая причина неэффективности лечения и гибели больных. В одном из исследований больным назначали ингибиторы протеазы ВИЧ (индинавир, нелфинавир, саквинавир с ритонавиром) и нуклеозидные ингибиторы обратной транскриптазы — лечение оказалось эффективно, если испытуемые придерживались схемы хотя бы на 95% (Paterson et al., 2000).
Лекарственная устойчивость[править | править код]
При транскрипции РНК с участием обратной транскриптазы ВИЧ возникает множество ошибок. Дело в том, что обратная транскриптаза (как и все полимеразы, использующие РНК в качестве матрицы) лишена З'-экзонуклеазной активности, которая необходима для исправления ошибок. Частота ошибок в каждом цикле репродукции составляет 3,4-10“5 на пару нуклеотидов. Учитывая длину генома ВИЧ (104 пар нуклеотидов), в отсутствие лечения каждая пара нуклеотидов должна ежедневно претерпевать целый ряд мутаций, а каждые 100 сут в геноме вируса должны возникать две точечные мутации одновременно (Coffin, 1995; Wain-Hobson, 1993). Это последнее утверждение предполагает, что точечные мутации не снижают эффективность репродукции, что, по-видимому, неверно.
Неполное подавление репродукции ВИЧ неизбежно приводит к появлению устойчивых штаммов (Havlir and Richman, 1996; Molla et al., 1996). Хотя ненуклеозидные ингибиторы обратной транскриптазы очень эффективны, для развития устойчивости ВИЧ достаточно уже одной точечной мутации в кодоне 103 гена, кодирующего этот фермент. Так как штаммы с такой мутацией есть почти у всех ВИЧ-инфицированных еще до начала лечения, то монотерапия ненуклеозидными ингибиторами обратной транскриптазы бесполезна: сначала концентрация вирусной РНК в плазме снижается (за счет подавления чувствительных штаммов), но уже через несколько недель возрастает вновь (за счет репродукции устойчивого штамма). Напротив, в сочетании с препаратами других групп ненуклеозидные ингибиторы обратной транскриптазы подавляют ВИЧ в течение длительного времени (Staszewski et al., 1999). Мутации накапливаются только при репродукции вируса, поэтому полное ее подавление не только предотвращает снижение числа лимфоцитов CD4, но и препятствует развитию устойчивости (Havlir and Richman, 1996).
В начале антиретровирусной терапии у многих больных обнаруживают штаммы ВИЧ, устойчивые сразу ко многим препаратам. Поэтому, назначая антиретровирусные средства впервые или меняя схему лечения, врач всегда должен учитывать эту возможность и заранее обдумать другие методы лечения, к которым можно будет обратиться при появлении устойчивости (HIV/AIDS Treatment Information Service, 2000).
Для выбора оптимальной схемы лечения важно выявить уже имеющиеся мутации ВИЧ, от которых зависит устойчивость к тому или иному препарату (Durant et al.,1999). Нужно также учитывать, какие схемы лечения применялись ранее и как изменялась концентрация вирусной РНК на фоне каждой из этих схем; сопутствующие заболевания; возможность соблюдения больным сложных схем лечения и его собственные предпочтения. При смене препарата устойчивые штаммы постепенно исчезают из плазмы (уступая место чувствительным), тем не менее они могут неограниченное время сохраняться в тканях (Hirsch et al., 2000; Romanelli and Pomeroy, 2000).
В такой ситуации определение чувствительности к препарату может дать ложноположительный результат. Кроме того, применяемые сейчас методы определения устойчивости надежны только в том случае, если доля устойчивых штаммов в организме достаточно велика. Методы определения устойчивости изучаются в клинических испытаниях.
Когда начинать лечение?[править | править код]
Решение о необходимости антиретровирусной терапии следует принимать индивидуально с учетом как концентрации РНК ВИЧ-1 в плазме, так и числа лимфоцитов CD4. Считается, что лечение следует начинать, если концентрация РНК ВИЧ-1 в плазме превышает 20 000 мл"1 (ее определяют методом полимеразной цепной реакции с обратной транскрипцией) или число лимфоцитов CD4 менее 350 мкл-1. Во всех других случаях имеет смысл отложить начало лечения, так как у больных с меньшей концентрацией вирусной РНК в плазме и большим числом лимфоцитов CD4 кратковременный прогноз весьма благоприятен (Harrington and Carpenter, 2000; Mel-lors et al., 1996; HIV/AIDS Treatment Information Service,2000).
Оценка эффективности лечения[править | править код]
Для оценки эффективности лечения периодически измеряют концентрацию вирусной РНК в плазме (Marsch-ner et al., 1998). В силу индивидуальных генетических особенностей концентрация вирусной РНК может меняться, поэтому до начала лечения ее определяют в двух пробах крови, полученных в разные дни. Важно, чтобы больной в полной мере осознавал необходимость длительное время соблюдать схему лечения, поскольку невыполнение предписаний приводит к устойчивости вируса и ограничивает возможности лечения. В начале лечения концентрацию вирусной РНК определяют каждые 2—4 нед до тех пор, пока она не снизится как минимум в 10 раз, а затем — каждые 3—4 мес (к этому времени она уже не должна обнаруживаться) (HIV/AIDS Treatment Information Service, 2000).
Изредка ВИЧ-инфекция протекает без признаков репродукции вируса и без снижения иммунитета даже в отсутствие лечения. Полагают, что у таких людей клеточный иммунный ответ достаточно силен, чтобы сдержать размножение ВИЧ, и потому заболевание прогрессирует очень медленно. Если это действительно так, то продуманная иммунотерапия могла бы подстегнуть иммунный ответ на вирус у «обычных» ВИЧ-инфицированных и даже позволила бы отказаться от традиционной антиретровирусной терапии. Возможности иммунотерапии ВИЧ-инфекции изучаются сейчас в клинических испытаниях.
Разработка антиретровирусных препаратов[править | править код]
Быстрое развитие антиретровирусной терапии стало возможным благодаря уже существующим программам разработки лекарственных средств, в том числе препаратов для лечения злокачественных новообразований, артериальной гипертонии и вирусных инфекций. У фармацевтических компаний уже был опыт создания и выпуска нуклеозидных ингибиторов обратной транскриптазы с высокой противовирусной и противоопухолевой активностью, а способность ВИЧ размножаться в культуре клеток позволила исследовать такие препараты на эффективность при ВИЧ-инфекции. Была проделана огромная работа по проверке тысяч соединений, и наиболее перспективные из них были модифицированы с целью повысить антиретровирусную активность и биодоступность и свести к минимуму побочные эффекты. Так появился зидовудин. В 1987 г. он стал первым препаратом, разрешенным ФДА для лечения ВИЧ-инфекции. К 2000 г. к применению были допущены еще пять нуклеозидных ингибиторов обратной транскриптазы.
Нуклеозидные ингибиторы обратной транскриптазы до сих пор служат основой антиретровирусной терапии, но поначалу эффективность их была невелика. С помощью этих препаратов удавалось лишь временно приостановить прогрессирование ВИЧ-инфекции и ненадолго отсрочить смерть от СПИДа (Fischl et al., 1987). Поиск более надежных средств с иными механизмами действия привел к открытию ненуклеозидных ингибиторов обратной транскриптазы. Один из первых препаратов этой группы — невирапин — подавлял репродукцию ВИЧ-1 значительно сильнее, чем зидовудин или диданозин (также относящийся к нуклеозидным ингибиторам обратной транскриптазы). Однако энтузиазм по поводу ингибиторов обратной транскриптазы несколько омрачился, когда выяснилось, что в отсутствие строгой схемы лечения этими препаратами быстро возникали устойчивые штаммы ВИЧ.
Одновременно с разработкой ненуклеозидных ингибиторов обратной транскриптазы фармацевтические компании вели поиск препаратов, подавляющих протеазу ВИЧ. В 1985 г. была установлена аминокислотная последовательность этого фермента, в 1986 г. — опубликованы данные о его активности, а в 1989 г. — воссоздана его кристаллическая структура (Navia et al., 1989; Wlodaweret al., 1989). Как и ренин, протеаза ВИЧ относится каспар-татным протеазам. К тому времени уже были синтезированы ингибиторы ренина (негидролизуемые аналоги субстратов или аналоги промежуточных метаболитов) — тот же подход использовали и для создания ингибиторов протеазы ВИЧ (Dreyeret al., 1989). К 1990 г. о разработке ингибиторов этого фермента сообщили сразу несколько лабораторий. В 1992 г. были начаты клинические испытания саквинавира — первого ингибитора протеазы ВИЧ-1, и спустя 3 года он был разрешен ФДА для лечения ВИЧ-инфекции.
С тех пор как была описана трехмерная структура протеазы ВИЧ, поиск ингибиторов этого фермента ведется путем анализа структурно-функциональной зависимости, то есть создания соединений, строение которых обеспечивало бы их заданными исследователем свойствами (Freceret al., 1998; Thaisrivongs and Strohbach, 1999). Первые из синтезированных таким методом ингибиторов протеазы ВИЧ обладали высокой липофильностью и низкой растворимостью и потому плохо всасывались, однако со временем этот недостаток был устранен. Клинические испытания показали, что ингибиторы протеазы ВИЧ хорошо подавляют репродукцию вируса, а устойчивость к ним развивается не так быстро, как к не-нуклеозидным ингибиторам обратной транскриптазы.
Оценка эффективности препаратов в клинических испытаниях[править | править код]
Об эффективности первых антиретровирусных препаратов, как правило, в виде монотерапии, судили по их способности отдалять смертельный исход или развитие оппортунистических инфекций. Впоследствии выяснилось, что предсказать дальнейшее течение ВИЧ-инфекции и оценить эффективность лечения можно по динамике числа лимфоцитов CD4 и концентрации вирусной РНК в плазме. Лучшим стали считать препарат, который сильнее всего снижал концентрацию вирусной РНК.
От длительной монотерапии пришлось отказаться, когда выяснилось, что она способствует развитию устойчивости. Теперь новые препараты испытывают в комбинациях. Однако многие комбинации полностью подавляют репродукцию вируса, и оценить вклад испытуемого препарата не всегда возможно. Кроме того, комбинированная терапия успешно предотвращает оппортунистические инфекции, которые прежде служили важным критерием эффективности. Сейчас эффективность антиретровирусных препаратов в 3-й фазе клинических испытаний оценивают по доле больных, у которых вирусная РНК не определяется на 24-й и 48-й неделях лечения. Схемы лечения различаются количеством таблеток, частотой их приема, требованиями к режиму питания и составу пищи. Различия в эффективности, выявленные в сравнительных испытаниях, зависят скорее от сложности схем, чем от самих препаратов.
В рамках данной главы невозможно осветить результаты клинических испытаний всех антиретровирусных средств. Исследования в этом направлении идут очень интенсивно. Здесь мы приведем лишь некоторые из важнейших испытаний; подробнее см., например, в обзоре Tavel et al. (1999).
Препараты для лечения ВИЧ-инфекции[править | править код]
Нуклеозидные ингибиторы обратной транскриптазы[править | править код]
Обратная транскриптаза синтезирует ДНК провируса на матрице РНК; после этого ДНК провируса встраивается в геном клетки-хозяина. На этом раннем и очень важном для вируса этапе жизненного цикла и действуют ингибиторы обратной транскриптазы. Следовательно, они лишь предотвращают заражение ВИЧ новых клеток, но почти не влияют на уже инфицированные клетки. Все препараты этой группы выступают в роли субстратов для обратной транскриптазы. В цитоплазме они фосфорилируются под действием клеточных ферментов и встраиваются в растущую цепь ДНК. Поскольку у нуклеозидных ингибиторов обратной транскриптазы отсутствует гидроксильная группа в З'-положении рибозного кольца, дальнейший рост ДНК становится невозможным.
Таблица 51.1. Антиретровирусные препараты, разрешенные для применения в США
|
Международное название |
Синонимы |
Относительная противовирусная активность |
|
Нуклеозидные ингибиторы обратной транскриптазы | ||
|
Абакавир* |
1592U89 |
+++ |
|
Диданозин |
ddl; дидезоксиинозин |
++ |
|
Зальцитабин |
ddC; дидезоксицитидин |
+ |
|
Зидовудин*-6 |
AZT; азидотимидин |
++ |
|
Ламивудин*'6 |
ЗТС |
++ |
|
Ставудин |
D4T |
++ |
|
Ненуклеозидные ингибиторы обратной транскриптазы | ||
|
Делавирдин |
+++ | |
|
Ифавиренц |
DMP266 |
+++ |
|
Невирапин |
B1-RG-587 |
+++ |
|
Ингибиторы протеазы ВИЧ | ||
|
Ампренавир |
VX-478; 141W94 |
+++ |
|
Индинавир |
L-735524 (L-524) |
+++ |
|
Лопинавир/ ритонавир* |
АВТ-378/г |
+++ |
|
Нелфинавир |
+++ | |
|
Ритонавир |
АВТ-538 |
+++ |
|
Саквинавир | ||
|
в твердых желатиновых капсулах |
++ | |
|
в мягких желатиновых капсулах |
+++ | |
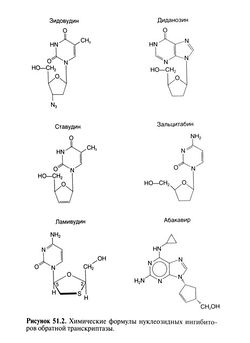
На сегодняшний день ФДА разрешены к применению шесть нуклеозидных ингибиторов обратной транскриптазы (табл .51.1), отличающиеся друг от друга механизма-ми фосфорилирования и побочными эффектами. Их химические формулы приведены на рис. 51.2. Среди этих препаратов есть как проверенные временем (например, зидовудин и диданозин), так и одобренные ФДА сравнительно недавно (абакавир). Нуклеозидные ингибиторы обратной транскриптазы пробовали применять в виде монотерапии или в комбинациях из двух препаратов, но сейчас они входят в состав надежных схем лечения, включающих 3—4 препарата. Недавние исследования показали, что нуклеозидные ингибиторы обратной транскриптазы могут вызвать лактацидоз, выраженную гепатомегалию и жировую дистрофию печени. Фармакокинетические свойства этих препаратов описаны в табл. 51.2.
Зидовудин[править | править код]
Строение и противовирусная активность. Зидовудин (З'-азидо-З'-дезокситимидин) — это синтетический аналог тимидина, действующий на ВИЧ-1, ВИЧ-2 и T-лимфотропные вирусы человека типов 1 и 2 (McLeod and Hammer, 1992). In vitro концентрация зидовудина, на 90% подавляющая репродукцию штаммов ВИЧ-1 (лабораторных и выделенных от больных), составляет 0,03—0,3 мкг/мл. Активность зидовудина в культурах лимфобластов и моноцитов, в которых ДНК провируса еще не встроилась в геном, была гораздо выше, чем в клетках, в которых интеграция уже произошла (Geleziunas et al., 1993). Механизм действия и устойчивость. В клетке зидовудин последовательно фосфорилируется тимидинкиназой до монофосфата, а затем тимидилаткиназой — до дифосфата. Далее под Действием нуклеозиддифосфаткиназы дифосфат превращается в активный зидовудинтрифосфат (Furman et al., 1986). Зидовудин-монофосфат может накапливаться в клетках в высоких концентрациях. Т1/2 зидовудинтрифосфата внутри клетки составляет около 3 ч. конкурируя с дезокси-ТТФ, зидовудинтрифосфат встраивается в растущую ДНК и останавливает ее репликацию. Кроме того, он несколько подавляет активность клеточной ДНК-полимеразы а и митохондриальной ДНК-полимеразы (ДНК-полимеразы у). Зидовудинмонофосфат конкурентно ингибирует клеточную тимидилаткиназу, снижая тем самым уровень дезокси-ТМФ (Furman et al., 1986). С влиянием на ДНК-по-лимеразы и тимидилаткиназу, по-видимому, связаны цитотоксичность и другие побочные эффекты зидовудина.
Устойчивость к зидовудину обусловлена заменами аминокислот в результате мутаций в кодонах 41, 67, 70, 215 и 219 гена обратной транскриптазы. Наибольшее значение имеют мутации в первом и двух последних кодонах. Мутации накапливаются постепенно, и спустя год от начала монотерапии устойчивость развивается у трети больных. При длительном лечении зидовудином отмечалась перекрестная устойчивость к другим нуклеозидным ингибиторам обратной транскриптазы, вызванная мутациями в кодонах 62, 75, 77, 116 и, в особенности, 151 (Richman, 1993).
Фармакокинетика. Зидовудин быстро всасывается в ЖКТ, и примерно через час после приема его сывороточная концентрация достигает максимальной (Dudley, 1995). Активный зидовудинтрифосфат сохраняется внутри клеток гораздо дольше, чем неактивный зидовудин в сыворотке. При этом сывороточная концентрация зидовудина никак не связана с внутриклеточной концентрацией зидовудинтрифосфата и эффективностью препарата, так как скорость активации зидовудина определяется скоростью образования зидовудинмонофосфата. Зидовудин довольно хорошо проникает через гематоэнцефалический барьер, и соотношение его концентраций в СМЖ и плазме приближается к 0,6. Обнаруживается зидовудин и в молоке, сперме, тканях плода (Gillet et al., 1989; Watts et al., 1991).
Уже при первом прохождении через печень зидовудин превращается в 5-глкжуронид зидовудина, Т1/2 которого в плазме составляет 1 ч. Зидовудин и его метаболит на 90% выводятся почками. При беременности фармакокинетика зидовудина, как правило, не меняется; у новорожденных его концентрации почти такие же, как у матери (Watts et al., 1991).
Побочные эффекты. Основные побочные эффекты зидовудина — снижение аппетита, утомляемость, головная боль, недомогание, миалгия, тошнота и бессонница, уже через 4 нед после начала лечения может развиться анемия — по-видимому, из-за токсического действия на клетки-предшественники эритроцитов; на поздней стадии ВИЧ-инфекции анемия отмечается у 7% больных (Walkeretal., 1988). При лабораторном исследовании выявляют обеднение эритроидного ростка в костном мозге и повышение сывороточной концентрации эритропоэ-тина на фоне нормальных концентраций фолиевой кислоты и витамина В12. При появлении анемии зидовудин заменяют на другой антиретровирусный препарат или назначают препараты эритропоэтина. Примерно у 90% больных обнаруживают макроцитоз, но он не всегда свидетельствует об анемии.
В первые 4 нед лечения зидовудином может возникнуть и нейтропения; на поздней стадии ВИЧ-инфекции она встречается чаще (у 37% больных). При нейтропении назначают Г-КСФ или ГМ-КСФ (гл. 54), иногда приходится заменять зидовудин другим антиретровирусным препаратом. Длительное лечение зидовудином может вызывать гиперпигментацию ногтей, миопатию (Dalakas et al.1990), лактацидоз и жировую дистрофию печени (Chattha et al., 1993). Миопатию связывают со снижением концентрации митохондриальной ДНК — по-видимому, из-за подавления зидовудином митохондриальной ДНК-полимеразы (ДНК-полимеразы у) (Amaudo et al., 1991). Лекарственные взаимодействия и меры предосторожности. Поскольку зидовудин может вызывать угнетение кроветворения, то у больных с анемией или нейтропенией его следует применять с осторожностью. Риск возрастает при одновременном назначении других миелотоксиче-ских препаратов (ганцикловира, интерферона а, дапсона, фторцитозина, винкристина, винбластина). Пробенецид, флуконазол, атоваквон и вальпроевая кислота увеличивают сывороточную концентрацию зидовудина, но, так как концентрация активного зидовудинтрифосфата в клетках при этом не меняется, то клиническое значение таких взаимодействий сомнительно. Ставудин и рибавирин конкурируют с зидовудином за общие пути активации в клетке, поэтому совместное назначение этих препаратов не рекомендуется. Поданным клинических испытаний, зидовудин снижает эффективность ставудина.
Таблица 51.2. Фармакокинетика нуклеозидных ингибиторов обратной транскриптазы
|
Показатель |
Зидовудин |
Ламивудин |
Ставудин |
Диданозин |
Абакавир |
Зальцитабш |
|
Биодоступность при приеме внутрь, % |
60 |
80 |
80-90 |
40 |
>70 |
90 |
|
Влияние приема пиши на ПФК |
1 на 24% при приеме с жирной пишей |
— |
— |
4- на 50% из-за неустойчивости в кислой среде |
— |
1 на 15% |
|
Т1/2 в плазме, ч |
0,8-1,9 |
5-7 |
1,4 |
1,0 |
0,8-1,5 |
1-2 |
|
Т1/2 трифосфата внутри клетки,ч |
3—4 |
12 |
3,5 |
8-24 |
3 |
2-3 |
|
Связывание с белками плазмы, % |
20-38 |
<35 |
<5 |
<5 |
50 |
<5 |
|
Элиминация путем метаболизма, % |
60—80 (конъюгация с глюкуроновой кислотой) |
20-30 |
80 |
50 (под действием пурин нуклеозидфосфо-рилазы, до гипоксантина, а затем — до мочевой кислоты) |
>80 |
20 |
|
Выведение почками в неизмененном виде. % |
15 |
70 |
40 |
20-50 |
<5 |
70 |
Применение. Зидовудин разрешен ФДА для лечения ВИЧ-иНфекции у взрослых и детей как в виде монотерапии, хаки в комбинации с другими антиретровирусными препаратами. Кроме того, его применяют для профилактики заражения плода от ВИЧ-инфицированной матери и по-стэкспозиционной профилактики у медицинских работников.
С 1987 г., когда зидовудин впервые стали применять для лечения ВИЧ-инфекции, его эффективность была доказана многочисленными клиническими испытаниями вначале зидовудин испытывали в виде монотерапии, которая увеличивала продолжительность жизни больных СПИДом на 24 нед (Fischl et al., 1987). В более поздних испытаниях принимали участие больные с первыми симптомами ВИЧ-инфекции и с бессимптомной фазой боязни _ терапия зидовудином в течение года снижала у них риск прогрессирования инфекции, но выживаемость при этом не увеличивалась (Fischl et al., 1990).
В комбинациях с другими нуклеозидными ингибиторами обратной транскриптазы зидовудин действует лучше чем при монотерапии. Так, комбинация зидовудина с ламивудином снижала риск прогрессирования инфекции на 66%; при этом уменьшалась концентрация вирусной РНК и повышалось количество лимфоцитов CD4. Еще эффективней оказались комбинации зидовудина с двумя нуклеозидными ингибиторами обратной транскриптазы (Saag et al., 1998), с ингибитором протеазы ВИЧ и нуклеозидным ингибитором обратной транскриптазы (Hammeretal., 1997) или с нуклеозидным и ненуклеозидным ингибиторами обратной транскриптазы (Staszewski et al., 1999). Лечение зидовудином ВИЧ-инфицирован-ных беременных, а затем и новорожденных на 2/3 снижает вероятность развития ВИЧ-инфекции у детей (Connor etal., 1994). Введение препарата медицинскому персоналу вскоре после контакта с инфицированными биологическими жидкостями также предотвращает заражение ВИЧ-инфекцией (Cardo et al., 1997).
Диданозин[править | править код]
Строение и противовирусная активность. Диданозин (2',3'-диде-зоксиинозин) — это аналог пуриновых нуклеозидов, действующий на ВИЧ-1, ВИЧ-2 и Т-лимфотропный вирус человека типа 1 (Hitchcock, 1993; McGowan et al., 1990). В культуре Т-лимфоцитов его концентрация, на 50% подавляющая репродукцию ВИЧ-1, составляет 0,24—0,6 мкг/мл, а в культуре моноцитов и макрофагов — 0,002—0,02 мкг/мл (Perry and Balfour, 1996). Механизм действия и устойчивость. Диданозин проникает в клетку с помощью переносчика азотистых оснований. Под действием 5'-нуклеотидазы из него образуется монофосфат. Затем при участии аденилосукцинатсинтетазы и аденилосукцинатлиазы монофосфат превращается в дидезокси-АМФ, который последовательно фосфорилируется до ди- и трифосфата. Активный метаболит — дидезокси-АТФ — встраивается в ДНК провируса вместо клеточного дезокси-АТФ и медленно выводится из клетки с Т1/2 в несколько часов (Shelton et al., 1992).
Замена в кодоне 74 обратной транскриптазы делает вирусы устойчивыми к диданозину. Его концентрация, подавляющая репродукцию устойчивых штаммов, — в 5—26 раз выше, чем подавляющая репродукцию чувствительных вирусов. Устойчивость может быть связана и с заменами в кодонах 184,65, 135 и 200 (St. Clair etal., 1991).
Фармакокинетика. Диданозин неустойчив в кислой среде и быстро расщепляется в желудке (Burger etal., 1995b). Чтобы замедлить распад, к препаратам диданозина для приема внутрь (кроме капсул длительного действия) добавляют буферные компоненты. Так, в состав жевательных таблеток входят карбонат кальция и гидроксид магния, а в состав порошка диданозина — цитратно-фосфатный буфер. Для детей выпускают порошки диданозина без буфера. Перед применением их растворяют в дистиллированной воде и смешивают с жидкими антацидными средствами.
Биодоступность диданозина при приеме внутрь зависит от дозы и лекарственной формы (Shelton et al., 1992). Для жевательных таблеток она составляет около 40%, для порошков — несколько меньше (Cooney et al., 1987). С увеличением дозы биодоступность уменьшается. У детей она меньше, чем у взрослых. При наличии пищи в желудке всасывание диданозина может уменьшаться (Perry and Balfour, 1996), поэтому принимать его внутрь следует не менее чем за час до или через два часа после еды.
Сывороточная концентрация диданозина достигает максимальной примерно через 1 ч после приема внутрь в виде жевательных таблеток и порошков и через 2 ч — в виде капсул длительного действия. Т1/2 составляет от 0,76 до 2,74 ч (Perry and Balfour, 1996). Диданозин выводится путем клубочковой фильтрации и канальцевой секреции (Knupp et al., 1993). Под действием пуриннукле-озидфосфорилазы из диданозина образуется гипоксантин, который в конце концов превращается в мочевую кислоту.
Концентрация диданозина в СМЖ в среднем в 5 раз меньше, чем в сыворотке, но у детей этот показатель непостоянен (Burger et al., 1995а). Концентрация диданозина в плаценте и в сыворотке плода гораздо меньше, чем в сыворотке матери (Dancis et Я al., 1993).
Побочные эффекты. На фоне лечения часто возникает понос, но дозолимитирующие побочные эффекты диданозина — нейропатия и панкреатит. Понос отмечался у 16% больных СПИДом, получавших лечение диданозином еще до того, как препарат был одобрен ФДА. Полагают, что понос могут вызывать буферные растворы, которые входят в состав препаратов диданозина для приема внутрь. С другой стороны, в ряде контролируемых испытаний у больных, принимавших жевательные таблетки с диданозином, понос возникал не чаще, чем при приеме зидовудина (Dolin et al., 1995; Kahn et al., 1992).
Риск нейропатии возрастает с увеличением дозы. Чаще она развивается у больных с уже имеющейся нейропатией или у принимающих нейротоксичные вещества. Она представляет собой полинейропатию (симметричную дистальную сенсорную нейропатию): отмечаются онемение, покалывания, болезненная дизестезия, обычно в ногах. Частота нейропатии возрастает при лечении диданозином в комбинации со ставудином и с гидрокси-мочевиной (Moore et al., 2000).
Острый панкреатит — довольно редкое, но представляющее угрозу для жизни осложнение терапии диданозином. К летальному исходу могут привести и такие осложнения как лактацидоз, выраженная гепатомегалия и жировая дистрофия печени. Первые клинические испытания показали, что при монотерапии диданозином частота панкреатита была на 3—4% выше, чем при монотерапии зидовудином (Rozencweig et al., 1990). Это осложнение чаще возникает на поздней стадии ВИЧ-инфекции. Среди факторов риска — панкреатит, алкоголизм или наркомания в анамнезе, атакже гипертриглицериде-мия (Hammer et al., 1996). Кдругим побочным эффектам относятся изменение биохимических показателей функции печени, головная боль, а у детей — пигментная дегенерация сетчатки (Pike and Nicaise, 1993).
Лекарственные взаимодействия и меры предосторожности. Больным с нейропатией или панкреатитом в анамнезе диданозин назначают с осторожностью. Одновременно нельзя применять препараты, способствующие развитию панкреатита (этамбутол, пентамидин и др.) и нейропатии (этамбутол, изониазид, винкристин, цисплатин и др.). При приеме внутрь ганцикловира сывороточная концентрация диданозина может возрастать вдвое. Назначение диданозина вместе со ставудином или гидро-ксимочевиной повышает риск нейропатии (Moore et al., 2000). Одновременно с диданозином нельзя назначать зальцитабин.
Применение. Диданозин в комбинации с другими антиретровирусными препаратами разрешен ФДА для лечения ВИЧ-инфекции у взрослых и детей. По данным первых клинических испытаний, монотерапия диданозином замедляла прогрессирование инфекции и отдаляла летальный исход (Dolin et al., 1995; Kahn et al., 1992; Spruance etal., 1994). В других испытаниях показано, что комбинации диданозина с другими нуклеозидными ингибиторами обратной транскриптазы эффективнее монотерапии зидовудином (Anonymous, 1996; Hammer etal., 1996; Katzenstein et al., 1996; Saravolatz et al., 1996). При лечении диданозином в комбинации с ненуклеозидными ингибиторами обратной транскриптазы и ингибиторами протеазы ВИЧ концентрация вирусной РНК в плазме снижалась, а число лимфоцитов CD4 увеличивалось. В клинических испытаниях показана эффективность диданозина и при лечении ВИЧ-инфекции у детей (Englund et al., 1997; Luzuriagaetal., 1997).
Ставудин[править | править код]
Строение и противовирусная активность. Ставудин (2',3'-дидегидро-2',З'-дидезокситимидин) — это аналог тимидина, ингибирующий обратную транскриптазу и действующий in vitro на ВИЧ-1 и ВИЧ-2. Концентрация ставудина, на 50% подавляюшая репродукцию ВИЧ в разных культурах клеток, составляет 0,002—0,9 мкг/мл (Sommadossi, 1995).
Механизм действия и устойчивость. Ставудин проникает в клетку путем простой диффузии и фосфорилируется клеточными киназами до активной формы — ставудинтрифосфата. В отличие от зидовудинмонофосфата, образующийся при участии тимидинкиназы ставудинмонофосфат не накапливается в клетке. Дальнейшее фосфорилирование происходит под действием тимиди-латкиназы и нуклеозиддифосфаткиназы. Конкурируя с клеточным дезокси-ТТФ, ставудинтрифосфат ингибирует обратную транскриптазу и останавливает репликацию ДНК (Но and Hitchcock, 1989). Сродство тимидинкиназы к зидовудину выше, чем к ставудину, поэтому при одновременном приеме этих препаратов эффект ставудина подавляется (Merrill et al., 1996).
Генетические основы устойчивости ВИЧ к ставудину изучены хуже, чем для других нуклеозидных ингибиторов обратной транскриптазы. In vitro в присутствии ставудина появляются штаммы ВИЧ-1 с мутациями гена обратной транскриптазы в 75-м (устойчивость при этом возрастает в 7 раз) и в 50-м кодонах. Однако четких указаний на то, что устойчивость in vivo опосредована теми же мутациями, нет. Штаммы, устойчивые к другим нуклеозидным ингибиторам обратной транскриптазы, обычно устойчивы и к ставудину (Lin et al., 1994). Фармакокинетика. При приеме внутрь ставудин очень хорошо всасывается (Dudley et al., 1992), и уже через час его сывороточная концентрация достигает максимальной (Zhu et al., 1990). У взрослых ПФК ставудина для СМЖ в 2,5 раза ниже ПФК для плазмы (Haas et al., 2000b). У беременных женщин ставудин обнаруживали в плаценте, а у беременных макак — и в крови плода (Odinecs etal., 1996).
Побочные эффекты. Основной побочный эффект ставудина — дозозависимая нейропатия (полинейропатия).
В первых клинических испытаниях установлено, что при приеме ставудина в высокой дозе (более 4 мг/кг/суг\ нейропатия развивалась более чем у 60% больных. В настоящее время ставудин назначают в дозе 1 мг/кг/сут и частота этого осложнения не превышает 12% (Skowron, 1995). При нейропатии возникают онемение, покалывание и боль в стопах — как правило, эти симптомы проходят после отмены препарата, хотя сразу после отмены могут временно усиливаться. Риск нейропатии возрастает на поздней стадии ВИЧ-инфекции, при уже имеющейся нейропатии, при приеме других нейротоксичных веществ (Moore et al., 2000; Spruance et al., 1997a).
На фоне лечения ставудином иногда развивается лак-тацидоз (Mokrzycki et al., 2000). Часто отмечается умеренное повышение активности аминотрансфераз, но отменять из-за этого препарат приходится лишь в исключительных случаях. Реже возникают головная боль, тошнота и сыпь. Возможен панкреатит (Spruance et al., 1997), Лекарственные взаимодействия и меры предосторожности, При лечении ставудином следует с осторожностью назначать препараты, которые могут вызвать нейропатию (этамбутол, изониазид, фенитоин, винкристин и др.). При лечении ставудином в сочетании с диданозином или гидроксимочевиной риск нейропатии возрастает. Как уже упоминалось, зидовудин подавляет действие ставудина, поэтому назначать эти препараты вместе не следует.
Применение. Ставудин в комбинации с другими антиретровирусными препаратами разрешен ФДА для лечения ВИЧ-инфекции. В ранних клинических испытаниях больных, получавших лечение зидовудином, случайным образом разделяли на две группы — больные 1-й группы продолжали получать зидовудин, а больных 2-й группы переводили на лечение ставудином. Во 2-й группе заболевание прогрессировало медленнее чем в 1-й (Spruance et al., 1997а). При лечении ставудином в комбинации с ламивудином концентрация вирусной РНК снижаласьв 40 раз, а в комбинации с диданозином и гидроксимоче-виной — в среднем в 15—80 раз. Длительного снижения сывороточной концентрации вирусной РНК удавалось добиться при использовании комбинаций из 3 или 4 препаратов. В состав этих комбинаций помимо ставудина входили другие нуклеозидные ингибиторы обратной транскриптазы, ненуклеозидные ингибиторы обратной транскриптазы и ингибиторы протеазы ВИЧ (Gisolfetal., 2000; Roca et al., 2000).
Зальцитабин[править | править код]
Строение и противовирусная активность. Зальцитабин (2',3'-ди-дезоксицитидин) — это аналог цитозина, ингибирующий обратную транскриптазу и действующий на ВИЧ-1, ВИЧ-2 и вирус гепатита В (Mitsuyaand Broder, 1986; Yokotaetal., 1991).Он стал первым из антиретровирусных препаратов, прошедших разрешительную процедуру ФДА, призванную ускорить контрольные испытания препаратов, чтобы как можно раньше сделать эти препараты доступными для населения. Зальцитабин особенно активен в отношении штаммов ВИЧ-1 с тропностьюк макрофагам в культуре макрофагов и моноцитов (подавляющая концентрация 0,002 мкмоль/л). В лимфоцитах крови подавляющая концентрация зальцитабина составляет 0,5 мкмоль/л (Ва1-zarini et al., 1988).
Механизм действия и устойчивость. Зальцитабин проникает в клетку как с помощью переносчиков, так и путем простой диффузии (Cooney et al., 1986; Plagemann and Wofiendin, 1989; Ul-lman et al., 1988). Сначала он фосфорилируется дезоксицити динкиназой до монофосфата, а затем клеточными киназами д(активной формы — дидезокси-ЦТФ (Broder, 1990), который блокирует репликацию ДНК. В отличие от других нуклеозидных ингибиторов обратной транскриптазы зальцитабин активнее фосфорилируется в покоящихся лимфоцитах и моноцитах крови чем в активированных (Gao et al., 1993). В присутствии заль-цитабина снижается концентрация клеточного дезокси-ЦТФ. Зальцитабин отчасти связывается с ДНК-полимеразами бета и гамма(Chen etal., 1991).
Сведений о высокоустойчивых к зальцитабину штаммах нет. Умеренную устойчивость некоторых штаммов ВИЧ вызывают мутации гена обратной транскриптазы в кодонах 65, 69, 74 и 184. С мутацией в кодоне 151 связывают устойчивость сразу к нескольким нуклеозидным ингибиторам обратной транскриптазы, в том числе и умеренную устойчивость к зальцитабину.
При лечении зальцитабином устойчивые штаммы появляются не сразу, но в ряде случаев они оказываются устойчивы не только к зальцитабину, но и к диданозину и ламивудину (Craig and Moyle, 1997).
фармакокинетика. Зальцитабин обладает высокой биодоступностью при приеме внутрь. Большая его часть выводится с мочой в неизмененном виде (Gustavson et al., 1990; Klecker et al., 1988). Его концентрация в СМЖ примерно в 5 раз меньше сывороточной. Фармакокинетика зальцитабина у детей и взрослых сходна.
Побочные эффекты. Основные побочные эффекты зальцитабина — нейропатия (полинейропатия), стоматит, сыпь и панкреатит. Риск нейропатии определяется дозой зальцитабина и возрастает на поздней стадии ВИЧ-инфекции и при уже имеющейся нейропатии. Дополнительные факторы риска — злоупотребление алкоголем, сахарный диабет и низкая сывороточная концентрация витамина B,2(Fichtenbaum etal., 1995; Fischl etal., 1995).Тяжелая нейропатия развивается в 15% случаев. Больные жалуются на онемение, жжение и покалывание в стопах. При отмене препарата эти симптомы могут усилиться, затем постепенно сходят на нет. У 3% больных прием зальцитабина вызывает стоматит с изъязвлениями на слизистой щек и глотки, мягком небе, языке (Ffschl et al., 1995), однако со временем стоматит может пройти, даже если лечение не прерывают. Часто возникает легкая сыпь; она не требует лечения, проходит сама по себе и очень редко служит причиной отмены препарата (Yarchoan et al., 1988). Панкреатит — довольно редкое осложнение (Saravolatz et al., 1996). К другим побочным эффектам относятся артралгия, миалгия и повышение активности аминотрансфераз (Fischl etal., 1995; Saravolatz etal., 1996; Yarchoan et al., 1988).
Лекарственные взаимодействия и меры предосторожности. При лечении зальцитабином не следует назначать препараты, которые могут вызвать нейропатию или панкреатит. Противопоказан и прием его вместе с диданозином. Циметидин и пробенецид замедляют выведение зальцитабина — при одновременном назначении этих препаратов может потребоваться уменьшение дозы зальцитабина.
Применение. Зальцитабин в комбинации с другими антиретровирусными препаратами разрешен ФДА для лечения ВИЧ-инфекции у взрослых. Первые клинические испытания, направленные на изучение эффективности зальцитабина на поздней стадии ВИЧ-инфекции, показали, что он способствует некоторому увеличению числа лимфоцитов CD4 и снижению концентрации антигена р24 в сыворотке (Yarchoan et al., 1988). При монотерапии зидовудин действует заметно лучше зальцитабина (Fischl et al., 1993). Но комбинация обоих препаратов, по некоторым данным, еще эффективней, чем монотерапия зидовудином (Anonymous, 1996; Saravolatz etal., 1996).
Ряд испытаний был посвящен исследованию комбинаций из трех препаратов. Так, комбинация зальцитабина, зидовудина и саквинавира эффективнее комбинаций из двух препаратов (Collier et al., 1996). Но поскольку антиретровирусная активность самого зальцитабина ниже, чем других препаратов, то назначают его относительно редко.
Ламивудин[править | править код]
Строение и противовирусная активность. Ламивудин — 2'-дезок-си-З'-тиацитидин — это аналог пиримидиновых нуклеозидов, ингибирующий обратную транскриптазу ВИЧ-1, ВИЧ-2 и ДНК-полимеразу вируса гепатита В. Впервые он был получен в виде рацемической смеси (ВСН-189). Левовращающий стереоизомер (собственно ламивудин) обладает меньшей цитотоксичностью и более высокой противовирусной активностью, чем правовращающий (Skalski et al., 1993). In vitro концентрация ламивудина, на 50% подавляющая репродукцию ВИЧ-1, составляет 4—670 нмоль/л (Coates et al., 1992). Ламивудин усиливает действие других антиретровирусных препаратов, таких, как зидовудин, ставудин, диданозин, невирапин и делавирдин, но снижает активность зальцитабина, препятствуя его фосфорилированию (Bridges et al., 1996; Merrill et al., 1996; Veal et al, 1996).
Механизм действия и устойчивость. Ламивудин проникает в клетку путем простой диффузии и фосфорилируется до активной формы — ламивудинтрифосфата. Конкурируя с клеточным дезокси-ЦТФ, ламивудинтрифосфат связывается с обратной транскриптазой и встраивается в ДНК, что приводит к остановке ее репликации. Сродство ламивудина к ДНК-полимеразам а и 8 человека очень низкое, к ДНК-полимеразе — выше, а к ДНК-полимеразе у — еще выше (Gao et al., 1994).
Особенность ламивудина — быстрое появление устойчивых штаммов (Schinazi et al., 1993; Schuurman et al., 1995). Устойчивость возникает в результате замены аминокислоты в положении 184 (Larder et al., 1995), которая является неотъемлемой частью активного центра обратной транскриптазы. Репродукция штаммов с такой мутацией может замедляться. Интересно, что у штаммов ВИЧ, устойчивых к зидовудину, описанная мутация восстанавливает чувствительность к препарату. Штаммы, устойчивые к ламивудину, могут быть устойчивы — но в меньшей степени — к диданозину и зальцитабину (Schinazi et al., 1993).
Фармакокинетика. Ламивудин очень хорошо всасывается (вне связи с приемом пищи), и его сывороточная концентрация достигает максимальной уже через 1 ч после приема внутрь. Так как ламивудинтрифосфат подолгу сохраняется в клетках, то, по-видимому, ламивудин можно принимать всего один раз в сутки (Gao et al., 1994; Heald et al., 1996; Yuen et al., 1995). Выводится он главным образом с мочой в неизмененном виде. Отношение ПФК ламивудина для СМЖ к ПФК д ля плазмы равно 0,15 (Haas et al., 2000b; Lewis et al., 1996). Ламивудин проникает через плаценту и обнаруживается в крови плода.
Побочные эффекты. Тяжелые осложнения при лечении ламивудином редки. При превышении рекомендуемой дозы могут возникать головная боль и тошнота (Bartlett et al., 1996). Сообщалось также о панкреатите у детей, но в клинических испытаниях с участием детей и взрослых эти данные не подтвердились.
Лекарственные взаимодействия и меры предосторожности. При приеме вместе с зальцитабином возможно взаимное ослабление действия препаратов. Триметоприм/сульфаметоксазол способен увеличивать сывороточную концентрацию ламивудина, однако при совместном приеме этих препаратов дозу можно не корректировать. Применение. В комбинации с другими антиретровирусными препаратами ламивудин разрешен ФДА для лечения ВИЧ-инфекции у взрослых и детей. В нескольких клинических испытаниях больные получали ламивудин в виде монотерапии. Результаты были неоднозначны, но вскоре стало ясно, что при лечении только ламивудином к нему очень быстро развивается устойчивость. В дальнейшем ламивудин испытывали в комбинации с другими препаратами (Pludaetal., 1995; Schuurmanetal., 1995). Так, в комбинации с зидовудином он давал заметное снижение концентрации РНК ВИЧ-1 в плазме (Егоп et al., 1995; Katlamaetal., 1996). Во многих испытаниях показана эффективность комбинаций ламивудина с двумя другими антиретровирусными препаратами разных классов. Такие комбинации эффективны как для больных, ранее получавших антиретровирусные средства, так и для нелеченных больных(СиНске1а1., 1997; Hammer etal., 1997).
Абакавир[править | править код]
Строение и противовирусная активность. Абакавир — (lS,циc)-4-[2-амино-6-(циклопропиламино)-9Н-пурин-9-ил]-2-цикло-пентен-1-метанол сульфат (2:1) — карбоциклический нуклео-зидный ингибитор обратной транскриптазы, содержащий остаток циклопропиламина в положении 6 пуринового основания. Активная форма абакавира — карбовиртрифосфат — мощный ингибитор обратной траснкриптазы ВИЧ-1. Концентрация абакавира, на 50% подавляющая репродукцию выделенных от больных штаммов ВИЧ, составляет 0,26 мкмоль/л, а лабораторных штаммов — 0,07—5,8 мкмоль/л (Daluge et al., 1997). Механизм действия и устойчивость. В отличие от других нуклеозидных ингибиторов обратной транскриптазы, абакавир фосфорилируется при участии аденозинфосфотрансферазы, превращаясь при этом в карбовирмоно-, -ди- и затем -трифосфат, который и обладает антиретровирусной активностью. Карбовиртрифосфат накапливается в клетке, где его Т1/2 составляет |3 ч (Daluge et а 1997; Faletto et al., 1997).
В перевиваемой культуре клеток можно получить штаммы ВИЧ-1, устойчивость которых к абакавиру в 10 раз выше, чем у диких штаммов. Причиной устойчивости служат мутации в кодонах 184, 65, 74 и 115 гена обратной траснкриптазы. Устойчивые к абакавиру штаммы выделены от больных, получавших ранее другие нуклеозидные ингибиторы обратной транскриптазы. В таких штаммах обнаружены сразу несколько мутаций гена обратной транскриптазы. Штаммы, устойчивые ко всем известным нуклеозидным ингибиторам обратной транскриптазы, устойчивы и к абакавиру (Tisdale et al., 1997). У них обнаруживают замены в кодонах 41,210,215 и 151 или вставку нуклеотида в кодоне 69. Чем больше мутаций гена обратной транскриптазы, тем больше вероятность, что штамм будет устойчив к абакавиру (Tisdale et al., 1997).
Фармакокинетика. Абакавир обладает очень высокой биодос-тупностью (независимо от того, принимают его до, во время или после еды) (Daluge et al., 1997; Chittick et al., 1999). ПФК абакавира для СМЖ примерно в 3,3 раза меньше ПФК для плазмы. Абакавир частично разрушается алкогольдегидрогена-зой с образованием 5'-карбоновой кислоты и связывается с глюкуроновой кислотой (образуя 5'-глюкуронид) (Chittick et al., 1999).
Побочные эффекты. При лечении абакавиром чаще всего отмечаются нарушения со стороны ЖКТ, неврологические осложнения и особая форма лекарственной болезни. В одном из клинических испытаний у больных, принимавших абакавир, часто возникали тошнота, рвота, понос и боль в животе, но лишь у 10% из них эти побочные эффекты стали причиной отказа от лечения. Неврологические осложнения, в том числе головная боль, дурнота и бессонница, наблюдались реже. У 40% больных отмечали астению (Harrigan et al., 2000).
Лекарственная болезнь, вызванная абакавиром. У 2—5% больных абакавир вызывает особую форму лекарственной болезни, которая может закончиться смертельным исходом. Возникает она, как правило, в первые 6 недле-чения и сопровождается лихорадкой, сыпью, тошнотой, недомоганием и поражением органов дыхания. На фоне дальнейшего приема абакавира тяжесть этих симптомов может нарастать. При отмене препарата они обычно исчезают, но повторное назначение абакавира может привести к резкому ухудшению состояния, падению АД и смерти. Поэтому при подозрении на лекарственную болезнь, вызванную абакавиром, назначать его вновь нельзя.
Лекарственные взаимодействия и меры предосторожности. Этанол увеличивает сывороточную концентрацию абакавира на 41% (McDowell et al., 2000). Больным, приступающим к лечению абакавиром, нужно рассказать о лекарственной болезни и о том, что делать при появлении ее симптомов. Главное при этом — срочно обратиться к врачу.
Применение. Абакавир в комбинации с другими антиретровирусными препаратами разрешен ФДА для лечения ВИЧ-инфекции у взрослых и детей. Изучению эффективности абакавира в сочетании с другими нуклеозидными и ненуклеозидными ингибиторами обратной транскриптазы, а также с ингибиторами протеазы ВИЧ было посвящено несколько клинических испытаний. Так, комбинация абакавира, зидовудина и ламивудина оказалась эффективна при ВИЧ-инфекции у взрослых и детей. Концентрация РНК ВИЧ-1 в плазме снижаласьпри этом значительно сильнее, чем при назначении только двух препаратов — зидовудина и ламивудина. В то же время абакавир бесполезен, если в ходе предшествующего лечения возникла устойчивость к зидовудину. Абакавир включали также в комбинации из 3—4 препаратов для лечения больных с длительным, но безрезультатным опытом лечения другими препаратами (Deekset al., 1999; Falloon et al., 2000).
Ненуклеозидные ингибиторы обратной транскриптазы[править | править код]
Ненуклеозидные ингибиторы обратной транскриптазы — это синтетические соединения, которые подавляют ее активность за счет связывания с участком, прилежащим к активному центру фермента. В результате в активном центре обратной транскриптазы наступают конформа-ционные изменения и фермент теряет активность. Ненуклеозидные ингибиторы обратной транскриптазы имеют один и тот же механизм действия и активны лишь в отношении ВИЧ-1. Сходны и побочные эффекты этих препаратов, и особенности развития устойчивости к ним. В отличие от нуклеозидных, ненуклеозидные ингибиторы обратной транскриптазы не фосфорилируются внутри клетки. Метаболизм ненуклеозидных ингибиторов обратной транскриптазы происходит под действием микросомальных ферментов печени — отсюда лекарственные взаимодействия с препаратами, повышающими или снижающими активность этих ферментов.
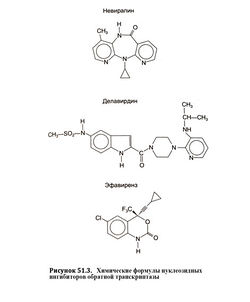
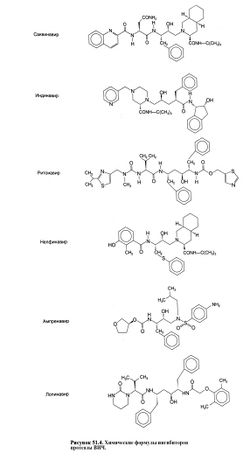
ФДА разрешены к применению три представител5 ненуклеозидных ингибиторов обратной транскриптазь (табл. 51.1). Их химические формулы приведены на рис. 51.3, а фармакокинетические свойства — в табл. 51.3.
Невирапин[править | править код]
Строение и противовирусная активность. Невирапин — это не-нукпеозидный ингибитор обратной транскриптазы с высокой активностью в отношении ВИЧ-1. Он действует на ВИЧ-1 в различных культурах клеток, в том числе в культурах Т-лимфоцитов и макрофагов. Под действием невирапина снижается также вирулентность вирусов, находящихся вне клетки. Концентрация невирапина, на 50% подавляющая репродукцию ВИЧ, составляет 10—100 нмоль/л (Zhang et al., 1996). Как и все ненуклеозидные ингибиторы обратной транскриптазы, невирапин малоактивен в отношении ВИЧ-2 и других ретровирусов.
Механизм действия и устойчивость. Невирапин проникает в клетку путем простой диффузии и связывается с обратной транскриптазой вблизи активного центра, вызывая его конфор
мационные изменения и инактивируя фермент. Устойчивость к невирапину развивается быстро и обусловлена мутациями в кодонах 101,103,106,108,135,181,188 и 190 гена обратной транскриптазы. Уже одной мутации в кодонах 103 или 181 достаточно, чтобы устойчивость штамма возросла более чем в 100 раз. Штаммы, устойчивые к невирапину (особенно при мутации в 103-м кодоне), могут быть устойчивы и к другим разрешенным ФДА ненуклеозидным ингибиторам обратной транскриптазы (Casado et al., 2000).
Ткблица 51.3. Фармакокинетика ненуклеозидных ингибиторов обратной транскриптазы
|
Показатель |
Невирапин |
Эфавиренз |
Делавирдин |
|
Биодоступность при приеме внутрь, % |
90 |
50 |
85 |
|
Т1/2 в плазме, ч |
25-30 |
40-50 |
2-11 |
|
Связывание с белками плазмы, % |
60 |
99 |
98 |
|
Элиминация путем метаболизма |
В печени |
В печени |
В печени |
|
Выведение почками в неизмененном виде, % |
<3 |
<3 |
< 3 |
|
Аутоиндукция метаболизма |
Есть |
Есть |
Нет |
Фармакокинетика. При приеме внутрь невирапин хорошо всасывается, его можно принимать во время еды и вместе с антацидными средствами — биодоступность при этом не меняется (Cheesemanetal., 1993,1995). Невирапин легко проникает через плаценту, а также обнаруживается в молоке. Соотношение концентраций невирапина в СМЖ и сыворотке составляет около 0,45 (Mirochnick et al., 1998; Zhou et al., 1999).
Невирапин окисляется в печени под действием двух изоферментов цитохрома Р450 (IHA4 и 11В6) с образованием нескольких метаболитов, в том числе 2-, 3-, 8- и 12-гидроксиневирапина. Метаболиты выводятся главным образом с мочой в виде конъюгатов с глюкуроновой кислотой (Erickson et al., 1999; Ris- Ш ka et al., 1999).
Невирапин вызывает индукцию изофермента 111А4 — в результате Т1/2 препарата снижается с 45 ч (в начале лечения) до 25 ч V Л (через 2 нед от начала лечения). Поэтому в первые 2 нед лечения невирапин назначают в меньшей дозе, а затем (в отсутствие ос-ложнений) ее увеличивают.
Побочные эффекты. Самые частые побочные эффекты невирапина — сыпь, лихорадка, утомляемость, головная боль, сонливость, тошнота и повышение активности печеночных ферментов.
Легкая пятнистая или папулезная сыпь на лице, туловище, конечностях возникает примерно у 16% больных, обычно в первые 6 нед лечения. Нередко она сопровождается зудом. Около 7% больных прерывают лечение из-за сыпи, причем назначение глюкокортикоидов перед приемом невирапина только усиливает ее проявления. Примерно в 0,3% случаев развивается синдром Стивенса-Джонсона и в 1% случаев — лекарственный гепатит. Лекарственные взаимодействия и меры предосторожности. Как уже упоминалось, невирапин служит индуктором изофермента ША4. Если одновременно с невирапином больной принимает другие препараты, разрушающиеся в печени под действием этого изофермента, то их сывороточная концентрация может понижаться. При одновременном приеме невирапина и метадона возможен опио-идный абстинентный синдром (Altice et al., 1999).
Больным, принимающим невирапин, противопоказаны рифампицин и кетоконазол. Поскольку на фоне приема невирапина снижается сывороточная концентрация этинилэстрадиола, то во время лечения невирапином следует применять другие методы контрацепции. Невирапин может снижать сывороточную концентрацию ингибиторов протеазы ВИЧ, но коррекции дозы при этом обычно не требуется. Концентрация самого невирапина, как правило, не меняется (табл. 51.4).
Применение. В комбинации с другими антиретровирусными препаратами невирапин разрешен ФДА для лечения инфекции, вызванной ВИЧ-1, у взрослых и детей. Такие комбинации из 3—4 препаратов могут быть весьма эффективны при длительном лечении. В первых небольших клинических испытаниях изучалась эффективность монотерапии невирапином и поочередного назначения невирапина и зидовудина, но из-за быстрого появления устойчивости лабораторные показатели ВИЧ-инфекции улучшались лишь незначительно и ненадолго (Havlir et al., 1995). В более поздних испытаниях исследовали эффективность комбинаций из невирапина и двух других антиретровирусных препаратов. Так, в одном из крупных исследований комбинацию невирапина, зидовудина и диданозина применяли у больных, не получавших ранее антиретровирусной терапии. При этом в 52% случаев концентрация РНК ВИЧ-1 в плазме падала ниже 400 копий в 1 мл (Montaneret al., 1998). В настоящее время изучается применение комбинаций разных препаратов с невирапином у ранее нелеченных и уже получавших лечение больных. Одна из задач — установить, разрешается ли липодистрофия (побочный эффект ингибиторов протеазы ВИЧ, см. ниже) при замене ингибитора протеазы ВИЧ на невирапин (Raboud et al., 1999; Raffi et al., 1998).
Невирапин назначали и ВИЧ-инфицированным беременным. В испытании, проведенном в Уганде, женщина во время родов однократно принимала невирапин внутрь, а затем его, также однократно, вводили новорожденному. Для профилактики передачи ВИЧ вертикальным путем такая схема оказалась эффективнее сложной схемы лечения зидовудином. При приеме невирапина заразились лишь 13%, а зидовудина — 21,5% новорожденных (Guay etal., 1999).
Делавирдин[править | править код]
Строение и противовирусная активность. Делавирдин — это ненуклеозидным ингибитор обратной транскриптазы, представляюший собой бигетероарилпиперазин. Подавляющая концентрация делавирдина для ВИЧ-1 в различных культурах клеток [составляет 0,006 мкмоль/л (Dueweke et al., 1993а). Как и другие ненуклеозидные ингибиторы обратной транскриптазы, делавирдин малоактивен в отношении ВИЧ-2 и других ретровирусов (Romero et al., 1991).
Механизм действия и устойчивость. В клетке делавирдин связывается с гидрофобным участком субъединицы рбб обратной транскриптазы, что приводит к конформационным изменениям и инактивации фермента. Комплекс делавирдина и обратной транскриптазы укреплен водородными связями с остатком лизина в положении 103 и сильными гидрофобными взаимодействиями с остатком пролина в положении 236 фермента (Spence et al., 1995). Для подавления клеточной ДНК-полимеразы требуется значительно более высокая концентрация делавирдина (Dueweke et al., 1993а).
Как и к другим не нуклеозидным ингибиторам обратной транскриптазы, к делавирдину быстро возникает устойчивость.
В перевиваемой культуре клеток можно получить штамм ВИЧ-1 с мутацией гена обратной транскриптазы в кодоне 236 Этот штамм устойчив только к делавирдину, но сохраняет чувствительность к другим ненуклеозидным ингибиторам обратной транскриптазы. Однако в материале, полученном от больных штаммы с такой мутацией — редкость. Гораздо чаще встречаются мутации в кодонах 181 и 103 гена обратной транскриптазы Кроме того, устойчивость могут вызывать мутации в кодонах 100,101,106и 188 (Dueweke etal., 1993b). Есть данныеотом,что с появлением устойчивости к делавирдину штаммы ВИЧ-1 вновь приобретают утраченную ранее чувствительность к зидо-вудину.
Фармакокинетика. Делавирдин хорошо всасывается, особенно при pH ниже 2,0. Поэтому на фоне приема антацидных средств Н2-блокаторов, жирной пищи и при ахлоргидрии всасывание делавирдина ухудшается (Barry et al., 1999). Т1/2 делавирдина возрастает с увеличением дозы (Cheng et al., 1997; Freimuth 1996).
Делавирдин в значительной степени связывается с белками плазмы. В основе метаболизма лежит N-деалкилирование, которое большей частью происходит под действием изофермента II1A.4. Так как активность этого изофермента у разных людей различна, то и сывороточные концентрации делавирдина у них различаются. Концентрация делавирдина в СМЖ в 50 раз меньше сывороточной концентрации.
Побочные эффекты. Основной побочный эффект делавирдина — сыпь — возникает у 18—36% больных (обычно в первые недели лечения) и часто проходит самостоятельно, не требуя отмены препарата. Сыпь может быть пятнистой, папулезной или эритематозной и сопровождаться зудом; обычно она захватывает туловище и конечности. Большинство больных переносят ее легче, чем сыпь, возникающую при лечении невирапином, и отменять делавирдин приходится менее чем в 5% случаев. Тяжелое поражение кожи (в частности, синдром Стивенса-Джонсона) возникает редко. Могут повышаться биохимические показатели функции печени; изредка развивается нейтропения (Рага et al., 1999).
Лекарственные взаимодействия и меры предосторожности. Делавирдин служит одновременно и субстратом, и ингибитором изофермента IIIA4 и потому может нарушать метаболизм других субстратов II1A4 (рифампицина, рифабутина, алкалоидов спорыньи, триазолама, мидазоламаи цизаприда). Делавирдин ингибирует также изофермент 11С9. Карбамазепин, фенобарбитал, фенитоин, рифабутин и рифампицин могут индуцировать изофермент IILA4 и тем самым ускорять элиминацию делавирдина. Больным, получающим делавирдин, следует с осторожностью назначать другие препараты, в метаболизме которых участвует изофермент IIIА4. На фоне приема делавирдина сывороточные концентрации саквинавира, индинавира, нелфинавира и ритонавира повышаются (табл. 51.4). Применение. В комбинации с другими антиретровирусными препаратами делавирдин разрешен для лечения инфекции, вызванной ВИЧ-1, у взрослых. По данным ранних испытаний, при монотерапии делавирдином из-за быстрого появления устойчивости концентрация рНК ВИЧ-1 в плазме снижается лишь ненадолго. Позднее было показано, что длительного снижения концентрации РНК можно добиться, назначая делавирдин в комбинации с нуклеозидными ингибиторами обратной транскриптазы. Поскольку в присутствии делавирдина элиминация индинавира замедляется, то сочетание этих препаратов может оказаться особенно эффективным. В настоящее время изучаются схемы из 3 препаратов, включающие делавирдин (Friedland et al., 1999; Para et al., 1999).
Таблица 51.4. Взаимодействия между ненуклеозидными ингибиторами обратной транскриптазы и ингибиторами протеазы ВИЧ
|
Влияние ненуклеозидных ингибиторов обратной транскриптазы на ПФК ингибиторов протеазы ВИЧ |
Влияние ингибиторов протеазы ВИЧ на ПФК ненуклеозидных ингибиторов обратной транскриптазы | ||||
|
Делавирдин |
Невирапин |
Эфавиренз |
Делавирдин |
Невирапин Эфавиренз | |
|
Ритонавир |
Т в 1,7 раза |
i на 41 % |
Т в 1,2 раза |
- |
Т в 1,2 раза |
|
Индинавир |
Т в 1,4 раза |
i на 30% |
1 на 30% |
- |
_ 7 |
|
Нелфинавир |
Т в 2 раза |
Т в 1,1 раза |
Т в 1,2 раза |
4 на 50% |
— ? |
|
Саквинавир |
т в 6 раз |
4- на 25% |
i на 60% |
—* |
4 на 10% |
|
Ампренавир |
•} |
9 |
4- на 35% |
*> |
о _ |
|
Лопинавир |
? |
- |
4 на 19% |
*> |
? 4 незначительно |
Эфавиренз[править | править код]
Строение и противовирусная активность. Эфавиренз — 1,4-ди-гидро-2Н-3,1 -бензоксазин-2-он — ненуклеозидный ингибитор обратной транскриптазы. Концентрация эфавиренза, на 90% подавляющая репродукцию ВИЧ, in vitro и in vivo составляет 3—9 нмоль/л (Young et al., 1995). Как и все ненуклеозидные ингибиторы обратной транскриптазы, эфавиренз почти не действует на ВИЧ-2 и другие ретровирусы.
Механизм действия и устойчивость. Эфавиренз проникает в клетку путем простой диффузии и связывается с обратной транскриптазой ВИЧ-1 вблизи активного центра, что приводит к конформационным изменениям и инактивации фермента.
Устойчивые к эфавирензу штаммы могут возникать как in vitro, так и in vivo. В перевиваемой культуре клеток удавалось получить штамм, чувствительность которого к эфавирензу была в 300 раз ниже, чем у диких штаммов. У этого штамма выявлены мутации гена обратной транскриптазы в кодонах 100,179 и 181. Высокая устойчивость может быть также обусловлена мутацией в кодоне 188 (Winslow et al., 1996). У штаммов ВИЧ-1, выделенных от больных, принимавших эфавиренз, чаще всего обнаруживалась мутация в кодоне 103. Кроме того, от больных выделены штаммы с мутациями в кодонах 100,106,188 и 190.
Фармакокинетика. Эфавиренз хорошо всасывается в ЖКТ, и через 3—4 ч после приема его сывороточная концентрация достигает максимальной. С увеличением дозы всасывание эфавиренза ухудшается; при приеме его с жирной пищей биодоступность возрастает. Т m эфавиренза достаточно велик, что позволяет принимать этот препарат 1 раз в сутки. Концентрация эфавиренза в СМЖ в 100 раз ниже сывороточной, что, вероятно, обусловлено его значительным связыванием с белками плазмы (Tashima et al., 1999; Villani etal., 1999).
Эфавиренз служит субстратом для нескольких изоферментов цитохрома Р450 (особенно ША4 и IIB6). Его гидроксилиро-ванный метаболит 8-гидроксиэфавиренз выводится с мочой, а конъюгат с глюкуроновой кислотой обнаруживается в моче и в сыворотке. В виде глюкуронида с мочой выводится 60% дозы эфавиренз (Villani et al., 1999).
Побочные эффекты. Основные побочные эффекты эфавиренза — головная боль, дурнота, необычные сновидения, нарушения внимания, сыпь. При первом приеме нередко возникают нарушения со стороны ЦНС, которые могут продлиться несколько часов. Более тяжелые осложнения обычно проходят лишь через несколько недель. Неврологические либо психические нарушения отмечаются у 52% больных, но отменять препарат приходится лишь у 5%.
Сыпь возникает у 27% больных, как правило, в первые 2 нед лечения. Сыпь обычно протекает легко, из-за нее препарат почти никогда не отменяют. Сообщалось также об изменении биохимических показателей функции печени, о гиперлипопротеидемии, атакже о ложноположительных результатах тестов на метаболиты марихуаны (Adkins and Noble, 1998).
Хотя опыты на крысах и кроликах не выявили тератогенного действия эфавиренза, при назначении его беременным яванским макакам в 25% случаев наблюдались пороки развития плода. Женщинам детородного возраста во время лечения эфавирензем следует применять два разных метода контрацепции.
Лекарственные взаимодействия и меры предосторожности. Эфавиренз вызывает индукцию изоферментов цитохрома Р450, и при его приеме может снижаться сывороточная концентрация фенобарбитала, фенитоина, карбамазепина, метадона и рифабутина. Концентрация рифампицина остается неизменной, но на фоне его приема может снижаться концентрация самого эфавиренза. На концентрации ингибиторов протеазы ВИЧ эфавиренз влияет по-разному (табл. 51.4). Так, сывороточные концентрации индинавира, саквинавира и ампренавира падают, а ритонавира и нелфинавира — возрастают (Adkins and Noble, 1998). Препараты, вызывающие индукцию изофермента 1IIA4 (фенобарбитал, фенитоин, карбамазе-пин и др.), по-видимому, могут ускорять элиминацию эфавиренза, снижая тем самым его сывороточную кон центрацию.
Применение. В комбинации с другими антиретровирус ными препаратами эфавиренз допущен к применению при инфекции, вызванной ВИЧ-1. Именно он стал первым из антиретровирусных препаратов, разрешенных ФДА для приема 1 раз в сутки. Уже первые испытания показали высокую эффективность коротких курсов монотерапии эфавирензом. Позднее исследовали его эффективность в комбинации с другими антиретровирусными препаратами для лечения ВИЧ-инфекции у взрослых и детей. Так, при приеме зидовудина, ламивудина и индинавира вирусная РНК в плазме не определялась у 48% ранее нелеченных больных. Если же индинавир в этой комбинации заменяли на эфавиренз, результат возрастал до 70% (Staszewski et al., 1999). Такое различие во многом обусловлено тем, что вторая комбинация (с эфавирензом) удобнее для больных. Схемы с эфавирензом были эффективны и у больных, у которых проведенное ранее лечение не дало результатов (Falloon et al., 2000; Pi-ketty et al., 1999). Так, у 60% детей, которых ранее безрезультатно лечили нуклеозидными ингибиторами обратной транскриптазы, через 48 нед после того, как в схему лечения были включены эфавиренз и нелфинавир, наблюдалось стойкое улучшение (Starr et al., 1999).
Ингибиторы протеазы ВИЧ[править | править код]
Изучению ингибиторов протеазы ВИЧ-1 посвящено множество клинических испытаний (Flexner, 2000), с результатами которых можно ознакомиться в специальных источниках (Tavel et al., 1999). Здесь же мы процитируем лишь наиболее значимые испытания.
Общая характеристика ингибиторов протеазы ВИЧ[править | править код]
Механизм действия и устойчивость. Протеаза ВИЧ-1 — это димерный белок, состоящий из двух субъединиц по 99 аминокислот. В образовании ее активного центра принимают участие по одному остатку аспарагиновой кислоты из каждой субъединицы (Pearl and Taylor, 1987). Аспартатные протеазы человека (ренин, гастриксин и катепсины D и Е) содержат только одну полипептидную цепь, поэтому их сродство к ингибиторам более чем в 1000 раз ниже, чем у протеазы ВИЧ-1. Протеаза имеет важнейшее значение для патогенности ВИЧ (Kohl et al., 1988): она расщепляет вирусный полипротеин Gag-Pol с образованием ферментов (обратной транскриптазы, протеазы и интегразы) и структурных белков (р 17, р24, р9 и р7). В отличие от других протеаз, она разрывает пептидные связи в N-концевом участке полипротеина, в основном между пролином и фенилаланином. Все шесть ингибиторов протеазы ВИЧ (ампренавир, индинавир, саквинавир, ритонавир, нелфинавир и лопинавир) обратимо связываются с активным центром протеазы ВИЧ, что лишает ее способности расщеплять полипептин Gag-Pol и блокирует созревание вируса. Таким образом, в присутствии ингибиторов протеазы ВИЧ образуются незрелые вирусы; заражать клетки они не могут.
Лечение ингибиторами протеазы ВИЧ (как и другими антиретровирусными препаратами) приводит к появлению устойчивых штаммов. Одной из причин устойчивости называют недостаточно высокую сывороточную концентрацию препарата (Schapiro et al., 1996). Устойчивость к каждому из препаратов обусловлена различными мутациями гена протеазы ВИЧ. Однако появление устойчивости к одному из них зачастую снижает эффективность других, назначаемых в дальнейшем, независимо от чувствительности к ним ВИЧ.
Устойчивость к ингибиторам протеазы ВИЧ обычно развивается постепенно, по мере накопления мутаций. Полагают, что первые мутации придают вирусам умеренную устойчивость и замедляют их репродукцию. Последующие мутации служат компенсаторными — они ускоряют репродукцию вирусов, несущих первые мутации, и тем самым повышают устойчивость. Особый тип мутаций затрагивает участки расщепления полипротеина Gag-Pol, повышая чувствительность этих участков к протеазе.
Почти все разрешенные к применению ингибиторы протеазы ВИЧ резко подавляют репродукцию ВИЧ-1, и через 4— 12 нед монотерапии концентрация РНК ВИЧ-1 в плазме снижается в 100—1000 раз. Исключение составляет саквинавир в твердых желатиновых капсулах, который из-за низкой биодоступности назначают вместе с ритонавиром. Относительная эффективность каждого из препаратов в отдельности не установлена, так как сравнительные исследования их почти не проводились. При назначении мощного ингибитора протеазы ВИЧ в комбинации с двумя нуклеозидными ингибиторами обратной транскриптазы ранее нелеченным больным у 60—95% из них вирусная РНК в плазме перестает определяться. Неэффективность таких комбинаций в большинстве, если не во всех, случаях обусловлена тем, что больные не соблюдают схему лечения.
Фармакокинетика. Большинство ингибиторов протеазы ВИЧ плохо всасываются. Ампренавир, индинавир, ритонавир, нелфинавир, саквинавир и лопинавир окисляются с участием HIА4 и других изоферментов цитохрома Р450 (в зависимости от препарата). Помимо печени препараты частично метаболизи-руются в клетках кишечного эпителия, что также может снижать биодоступность. Вследствие индивидуальных различий в активности изоферментов (иногда в 10—20 раз) у разных больных фармакокинетика препаратов может различаться (Rendic and Di Carlo. 1997). Из всех ингибиторов протеазы ВИЧ только нелфинавир, разрушаясь под действием изофермента IICI9, дает активный метаболит.
Все ингибиторы протеазы ВИЧ активно выводятся из клетки при участии Р-гликопротеида — мембранного белка, кодируемого геном mdrl и опосредующего полирезистентность к цитотоксическим ве шест вам. Этот механизм может затруднять поступление ингибиторов протеазы ВИЧ в клетки и ткани. Так, в капиллярах гематоэнцефалического барьера Р-гликопротещ препятствует проникновению препаратов в головной мозг. Р-гликопротеид присутствует также в желчных ка пиллярах, эпителии тонкой кишки, почечных канальцах, яичках и плаценте. По сравнению с нуклеозидными и ненуклео-зидными ингибиторами обратной транскриптазы почти все ин гибиторы протеазы ВИЧ плохо проникают в сперму. Тем не ме нее лечение ингибиторами протеазы ВИЧ снижало концентра цию вирусной РНК в сперме почти так же эффективно, как в плазме (Taylor et al., 1999).
Поскольку почками в неизмененном виде выводится лишь небольшая часть препаратов, то коррекция дозы при почечной недостаточности обычно не требуется (Jayasekara et al., 1999ч Разрешенные ФДА ингибиторы протеазы ВИЧ перечислены в табл. 51.1, их химические формулы приведены на рис. 51.4, а некоторые фармакокинетические свойства — в табл. 51.5. Связывание с белками плазмы. Ингибиторы протеазы ВИЧ в высокой степени связываются с белками плазмы, в особенности с кислым аргликопротеидом. Доля связанного с белками препарата возрастает в ряду: индинавир < ампренавир < (ритонавир нелфинавир, саквинавир, лопинавир). Необходимо помнить' что связывание с белками обратимо. Противовирусным действием обладает только сводобный препарат, но связанная фракция, которая находится с ним в динамическом равновесии, служит его депо. Один из первых ингибиторов протеазы ВИЧ — SC-52151 — обладал высокой активностью in vitro, но из-за сильного связывания с кислым а,-гликопротеидом оказался неэффективным в клинических испытаниях. В связи с этим в настоящее время при оценке эффективности каждого нового ингибитора протеазы ВИЧ учитывают степень его связывания с белками плазмы. Активность некоторых ингибиторов протеазы ВИЧ может существенно снижаться при высокой концентрации кислого a -гликопротеида.
Побочные эффекты. К побочным эффектам ингибиторов протеазы ВИЧ относятся тошнота, рвота, понос и парестезия. Кроме того, они могут вызвать нарушение толерантности к глюкозе, сахарный диабет, гиперхолестери-немию и гипертриглицеридемию. При длительном лечении ингибиторами протеазы ВИЧ отмечалось перераспределение жировых отложений. У некоторых больных возникало ожирение туловища с отложением жира в области живота, фуди, у основания шеи и между лопатками («бычий горб»), появлялись липомы в подкожной клетчатке. Частота встречаемости, механизмы и методы лечения этого осложнения изучаются.
Лекарственные взаимодействия и меры предосторожности. Поскольку все ингибиторы протеазы ВИЧ служат одновременно и субстратами, и ингибиторами изоферментов цитохрома Р450, то лекарственные взаимодействия для них весьма характерны. Способность ингибировать изофермент IIIA4 возрастает в ряду: саквинавир < (индинавир, ампренавир, нелфинавир) «ритонавир. В ряде случаев лекарственные взаимодействия повышают эффективность комбинаций из ингибиторов протеазы ВИЧ. Так, в присутствии ритонавира возрастают минимальная сывороточная концентрация, ПФК и Т1/2 саквинавира, индинавира, ампренавира и лопинавира. При приеме совместно с другими индукторами изофермента IIIA4 (например, рифампицином) сывороточная концентрация ингибиторов протеазы ВИЧ может падать ниже терапевтической. При назначении нескольких препаратов всегда нужно помнить о возможности нежелательных лекарственных взаимодействий.
Взаимодействие между ингибиторами протеазы ВИЧ рассмотрено в табл. 51.6, а между ингибиторами протеазы ВИЧ и ненуклеозидными ингибиторами обратной транскриптазы — в табл. 51.4.
Саквинавир[править | править код]
Строение и противовирусная активность. Саквинавир — это аналог субстрата протеазы ВИЧ, относящийся к гидроксиэтилами-нам и созданный путем анализа структурно-функциональной зависимости (Roberts et al., 1990). Данные о том, что протеаза ВИЧ, в отличие от клеточных протеаз, расщепляет пептидные связи лишь в определенных участках вирусного полипротеида (между фенилаланином и пролином), позволили синтезировать соединения, аналогичные этим участкам, но с негидролизуемыми связями. Такие соединения и стали первыми ингибиторами протеазы ВИЧ. Саквинавир действует на протеазу и ВИЧ-1, и ВИЧ-2. Его концентрация, на 50% подавляющая репродукцию ВИЧ в культуре лимфоцитов крови, составляет 3,5—10 нмоль/л (Craig et al., 1991).
Механизм действия и устойчивость. Протеаза ВИЧ расщепляет вирусный псшипротеин Gag-Pol с образованием активных ферментов и структурных белков. Саквинавир обратимо связывается с активным центром протеазы ВИЧ, препятствуя расщеплению полипротеида и дальнейшему созреванию вируса. В результате образуются незрелые вирусы, которые не способны к заражению клеток.
При лечении саквинавиром происходит постепенное накопление мутаций гена протеазы ВИЧ, что со временем приводит к появлению устойчивых штаммов. Чаще всего встречается мутация в кодоне 90, несколько реже — в кодоне 48 (Ivesetal., 1997) При длительном приеме саквинавира возникают также мутации в кодонах 36,46, 82 и 84 — именно с этими мутациями связывают перекрестную устойчивость и к другим ингибиторам протеазы ВИЧ.
Фармакокинетика. Из-за плохого всасывания и интенсивного метаболизма уже при первом прохождении через печень биодоступность саквинавира в твердых желатиновых капсулах составляет в среднем лишь 4%; у разных больных она может существенно различаться (Noble and Faulds, 1996). В разрешенной дозе препарат не слишком эффективен: концентрация РНК ВИЧ-1 в плазме снижается при его приеме только в 5 раз. Заметного снижения концентрации вирусной PH К и ослабления других проявлений ВИЧ-инфекции можно добиться, назначая саквинавир по 1200 мг 6 раз в сутки, но при этом суточная доза превысит разрешенную в 4 раза (Schapiro et al., 1996). С 19971 саквинавир выпускают в мягких желатиновых капсулах — биодоступность его почти втрое выше, чем при приеме в виде твердых капсул (Perry and Noble, 1998). Всасывание саквинавира улучшается при приеме с высококалорийной и жирной пищей. Из-за короткого Т1/2 препарат следует принимать не реже 3 разв сутки. Вместе с тем ПФК саквинавира не пропорциональна принятой дозе: так, при увеличении дозы втрое ПФК возрастает в 8 раз. Некоторые вещества способны ингибировать изофермент I1IA4 цитохрома Р450 в кишечном эпителии, не влияя на печеночный IIIA4. При этом ПФК саквинавира увеличивается почти втрое. Такие вещества обнаружены, например, в грейпфрутовом соке (Flexner, 2000).
Таблица 51.5. Фармакокинетика ингибиторов протеазы ВИЧ-1
|
Показатель |
Ампренавир |
Индинавир |
Нелфинавир |
Ритонавир |
Саквинавир* |
Лопинавир/ ритонавир |
|
Биодоступность при приеме внутрь, % |
35-90 |
60-65 |
20-80 |
65-75 |
12 |
9 |
|
Влияние приема пиши на ПФК |
<1- на 21% при приеме с жирной пишей |
1 на 77% при приеме с жирной пищей |
t на 200-300% |
Тна 15% при приеме в капсулах |
Т на 600% |
t на 50% |
|
Т1/2 в плазме, ч |
7-11 |
1,5-2 |
3,5-5 |
3-5 |
7-12 |
6-8 |
|
Связывание с белками плазмы, % |
90 |
60 |
98 |
98-99 |
98 |
98-99 |
|
Элиминация путем метаболизма |
Под действием изофермента IUA4 |
Под действием изофермента 1IIA4 |
Под действием изофермента IIIA4 и, в меньшей степени, IIC19 |
Под действием изофермента IIIA4 и, в меньшей степени, 1ID6 |
Под действием Под действием изофермента изофермента 1IIA4 IIIA4 | |
|
Аутоиндукция метаболизма |
Нет |
Нет |
Есть |
Есть |
Нет |
Есть |
|
Выведение почками в неизмененном виде, % |
<3 |
11 |
1-2 |
3,5 |
<3 |
<3 |
|
Ингибирование изофермента IIIA4 |
++ |
++ |
++ |
++++ |
+ |
+++ |
Таблица 51.6. Лекарственные взаимодействия между ингибиторами протеазы ВИЧ
|
Препарат, оказывающий влияние |
Препарат, испытывающий влияние (по изменению ПФК) | |||||
|
Ритонавир |
Индинавир |
Нелфинавир |
Саквинавир |
Ампренавир |
Лопинавир/ ритонавир | |
|
Ритонавир |
Т в 3—6 раз |
т в 2,5 раза |
Т в 20 раз |
Т в 3,5 раза |
Ярко выраженное | |
|
Индинавир |
- |
Т в 1,8 раза |
Т в 5—8 раз |
Т в 1,6 раза |
О | |
|
Нелфинавир |
- |
Т в 1,5 раза |
Т в 4—6 раз |
Т в 2,5 раза |
•> | |
|
Саквинавир |
— |
— |
Т в 1,2 раза |
1 на 30% | ||
|
Ампренавир |
- |
1 на 38% |
т в 1,2 раза |
i на 18% | ||
|
Л оп и навир/ритонавир |
— |
2 |
7 |
о |
9 | |
Метаболизм саквинавира происходит в основном в печени под действием изофермента IIIА4 с образованием неактивных метаболитов (Fitzsimmons and Collins, 1997). Саквинавир и его метаболиты элиминируются главным образом с желчью (более 95%);с мочой выводится лишь около 3% принятой дозы.
Побочные эффекты. При приеме саквинавира (как в твердых, так и в мягких желатиновых капсулах) чаще всего возникают нарушения со стороны ЖКТ — тошнота, рвота понос, неприятные ощущения в животе. Протекают они обычно легко. Взаимосвязь между другими осложнениями и приемом саквинавира не установлена. Лекарственные взаимодействия и меры предосторожности. Саквинавир — слабый ингибитор изофермента IIIA4, но его не следует назначать вместе с алкалоидами спорыньи, цизапридом, триазоламом и мидазоламом: из-за сниженной активности изофермента IIIA4 элиминация этих препаратов замедляется, что может привести к опасным для жизни аритмиям и излишнему седативному действию. Из всех ингибиторов протеазы ВИЧ для саквинавира наиболее характерно ускорение элиминации за счет индукции изофермента IIIA4. Одновременно с саквина-виром не следует назначать невирапин и эфавиренз, так как эти препараты значительно ускоряют его элиминацию. В присутствии ритонавира действие невирапина и эфавиренза на элиминацию саквинавира уменьшается. Дело в том, что ритонавир существенно повышает сывороточную концентрацию саквинавира — по-видимому, за счет ингибирования изофермента IIIA4 (Flexner, 2000). В испытаниях однократного введения ритонавира было достаточно, чтобы ПФК саквинавира возросла в 50— 132 pa3a(Hsu etal., 1998). Комбинацию этих ингибиторов протеазы ВИЧ назначают довольно часто.
Применение. В 1995 г. саквинавир стал первым ингибитором протеазы ВИЧ, разрешенным ФДА для лечения ВИЧ-инфекции. В отсутствие устойчивости саквинавир в мягких желатиновых капсулах значительно снижает концентрацию РНК ВИЧ-1 в плазме. В ранних клинических испытаниях эффективность саквинавира в твердых желатиновых капсулах (по 600 мг 3 раза в сутки) была низкой из-за малой биодоступности. Повысить эффективность удалось за счет увеличения разовой дозы до 1200 мг и приема препарата 6 раз в сутки (Schapiro et al., 1996). Эффективность саквинавира в мягких желатиновых капсулах (по 1200 мг 3 раза в сутки) примерно такая же, как у других ингибиторов протеазы ВИЧ. Саквинавир обычно назначают в комбинации с ритонавиром (см. выше).
Индинавир[править | править код]
Строение и противовирусная активность. Индинавир — еще один аналог субстрата протеазы ВИЧ — также относится к гидрокси-этиламинам (Plosker and Noble, 1999). Для повышения биодоступности при приеме внутрь его выпускают в виде сульфата. На ВИЧ-1 индинавир действует в 10 раз сильнее, чем на ВИЧ-2. Концентрация индинавира, на 95% подавляющая репродукцию ВИЧ-1 дикого типа, составляет 25—100 нмоль/л. При разработке индинавира ориентировались на структуру уже известного к тому времени ингибитора ренина. Химические модификации повысили антиретровирусную активность этого ингибитора и улучшили его всасывание при приеме внутрь (Vacca et al., 1994). Механизм действия и устойчивость. Индинавир обратимо связывается с активным центром протеазы ВИЧ, блокируя разрезание полипротеина Gag-Pol и созревание вируса.
При лечении индинавиром устойчивость развивается за счет постепенного накопления мутаций гена протеазы ВИЧ в кодонах 10,20,24,46,54,63,71,82,84 и 90. Особенно важны мутации в 46-м и 82-м кодонах. У самых устойчивых штаммов ген протеазы ВИЧ несет сразу несколько мутаций.
Фармакокинетика. При приеме внутрь индинавир хорошо всасывается, и его сывороточная концентрация становится максимальной примерно через 0,8 ч. Растворимость его гораздо выше при pH 3,5, чем при pH 7,4 (Lin et al., 1995). Прием с высококалорийной, жирной и богатой белками пищей уменьшает его всасывание на 75%. Поэтому индинавир следует принимать натощак или с нежирной пищей (например, кукурузными хлопьями с обезжиренным молоком и сахаром). С другой стороны, из-за быстрой элиминации принимать его нужно 3 раза в сутки.
Все это делает монотерапию индинавиром неудобной для больных. При приеме его в комбинации с ритонавиром всасывание не зависит от характера пищи, а препараты достаточно принимать 2 раза в сутки.
Индинавир активно метаболизируется в печени под действием изофермента 11IA4. За счет конъюгации с глюкуроновой кислотой, окисления и N-ацетилирования образуются по меньшей мере шесть метаболитов. Все они обнаруживаются в крови, но ни один из них не обладает антиретровирусным действием. Индинавир и его метаболиты выводятся с калом (81%) и мочой (19%). Даже при умеренном поражении печени сывороточная' концентрация индинавира повышается, поэтому его назначают в более низкой дозе.
С белками плазмы индинавир связывается только на 60% — значительно меньше, чем другие ингибиторы протеазы ВИЧ. Отношение ПФК свободного индинавира для СМЖ и для плазмы составляет 0,15, а индинавира в целом (и свободного, и связанного) — 0,07. По-видимому, дело в том, что из крови в ткани может проникать только свободный препарат. В СМЖ в связанном состоянии находится лишь 5% индинавира.
Побочные эффекты. Характерный побочный эффект индинавира — кристаллурия. И сам препарат, и его метаболиты в моче легко выпадают в осадок, что может привести к почечной колике. Мочекаменная болезнь развивается примерно у 3% больных. Чтобы уменьшить ее риск, больным рекомендуют обильное питье. При длительном приеме индинавира у некоторых больных происходит перераспределение жировых отложений. Иногда отмечаются выпадение волос, сухость кожи, сухость и трещины губ, врастание ногтей на ногах (Bouscarat et al., 1999, 1998). Могут возникать нарушения со стороны ЦНС (головная боль, бессонница) и ЖКТ.
Лекарственные взаимодействия и меры предосторожности. При лечении индинавиром следует пить не менее 2 л в сутки. При обильном питье почечная колика обычно проходит без отмены препарата, но иногда лечение все же приходится прерывать.
Поскольку растворимость индинавира резко уменьшается при высоком pH, вместе с ним не следует назначать антациды или препараты с буферными компонентами, например диданозин (его нельзя принимать в течение часа до и после приема индинавира). В метаболизме индинавира принимает участие изофермент IIIA4, для которого индинавир служит слабым ингибитором. Основные лекарственные взаимодействия индинавира так или иначе опосредованы изоферментом IIIA4. Препараты, индуцирующие изофермент IIIA4, могут снижать сывороточную концентрацию индинавира. Так, рифампицин снижает ПФК индинавира на 90%, поэтому вместе с индинавиром его применять не следует. Эфавиренз, невирапин и рифабутин снижают сывороточную концентрацию индинавира в меньшей степени (на 25—35%), и при совместном их назначении достаточно увеличить дозу индинавира. В свою очередь, индинавир может снижать метаболизм других субстратов IIIA4. Так, замедляя выведение рифабутина, индинавир усиливает его токсичность. Поэтому при совместном приеме этих препаратов суточную дозу рифабутина нужно снизить вдвое. Индинавир замедляет также метаболизм цизаприда, три-азолама и мидазолама, что может вызвать излишнее седативное действие или аритмии (Ploskerand Noble, 1999).
В присутствии ритонавира (ингибитора IIIA4) возрастает ПФК и минимальная сывороточная концентрация индинавира. Поэтому в комбинации с ритонавиром индинавир можно принимать не три, а два раза в сутки, уменьшая таким образом суточную дозу. Делавирдин, в отличие от остальных ненуклеозидных ингибиторов обратной транскриптазы, также способен увеличивать сывороточную концентрацию индинавира.
Применение. Индинавир применяют для лечения ВИЧ-инфекции у взрослых и детей. В отсутствие устойчивости уровень РНК ВИЧ-1 в плазме под действием индинавира значительно снижается. В крупных клинических испытаниях показана эффективность индинавира (при приеме 3 раза в сутки) в комбинации с зидовудином и ламивудином у больных СПИДом: при этом снижалась концентрация вирусной РНК и увеличивалась выживаемость (Gulick et al., 1997; Hammer et al., 1997). При приеме индинавира в той же дозе, но 2 раза в сутки указанная схема лечения была менее эффективна (Haaset al., 2000а). В настоящее время проводятся испытания комбинаций индинавира с ритонавиром, которые с большой долей вероятности позволят увеличить интервал между приемами индинавира без потери эффективности.
Ритонавир[править | править код]
Строение и противовирусная активность. Ритонавир — это аналог субстрата протеазы ВИЧ, относящийся к гидроксиэтиламинам. На ВИЧ-1 он действует сильнее, чем на ВИЧ-2. Концентрация ритонавира, на 50% подавляющая репродукцию ВИЧ дикого типа в культуре лимфоцитов CD4 в присутствии 50% человеческой сыворотки, составляет 45 нмоль/л.
Механизм действия и устойчивость. Как и рассмотренные выше препараты, ритонавир обратимо связывается с активным центром протеазы ВИЧ, блокируя разрезание полипротеина Gag-Pol и созревание вируса.
При лечении ритонавиром постепенно накапливаются мутации гена протеазы ВИЧ, что в конце концов приводит к появлению устойчивых штаммов (Molla et al., 19%). Раньше других обычно возникает мутация в 82-м кодоне. За ней следуют мутации в кодонах 20,32,46,54,63,71,84 и 90, и с каждой мутацией устойчивость вирусов к ритонавиру все повышается. Наиболее устойчивые штаммы несут сразу несколько мутаций.
Фармакокинетика. Характер пиши и время ее приема мало влияют на всасывание ритонавира, причем влияние это зависит от лекарственной формы препарата. Так, при приеме во время еды ритонавира в капсулах скорость его всасывания может возрастать на 15%. Благодаря длительному Т(/2 ритонавир достаточно принимать 2 раза в сутки. Минимальные сывороточные концентрации ритонавира (при приеме по 600 мг 2 раза в сутки) у разных бальных могут различаться в 6 раз (Danner et al., 1995).
Метаболизм ритонавира происходит в основном в печени под действием изоферментов цитохрома Р450 (подсемейства IIIA и, в меньшей степени, изофермента 11 Об). Как сам ритонавир. так и его метаболиты выводятся с калом (86%) и, в меньших количествах, с мочой (11%, в основном метаболиты).
Ритонавир в комбинациях из двух ингибиторов протеазы ВИЧ. Ритонавир разрабатывали как мощный ингибитор протеазы ВИЧ, и он оказался эффективным на поздней стадии СПИДа. Вначале резкое ингибирование изофер. мента IIIA4 под действием ритонавира рассматривали как недостаток, замедлявший элиминацию других препаратов. Так, в случае мидазолама это приводит к излишнему седативному действию и угнетению дыхания. С другой стороны, тот же эффект оказывается полезным при назначении ритонавира в комбинации с другими ингибиторами протеазы ВИЧ (табл. 51.6) (Flexner, 2000). При этом увеличивается минимальная сывороточная концентрация, ПФК и Т1/2 второго препарата, что позволяет уменьшить его дозу. Способность ритонавира повышать сывороточную концентрацию других ингибиторов протеазы ВИЧ активно используется в клинической практике. Проводят испытания новых комбинаций. Сывороточная концентрация и антиретровирусная активность препаратов с низкой биодоступностью при приеме внутрь (например, саквинавира и лопинавира) в присутствии ритонавира заметно возрастают. Лопинавир назначают только в комбинации с ритонавиром. Кроме того, при приеме в комбинации с ритонавиром значительно уменьшается влияние пищи на биодоступность индинавира.
Побочные эффекты. Побочные эффекты ритонавира зависят от дозы. К ним относятся нарушения со стороны ЖКТ (в том числе тошнота, понос, потеря аппетита, боль в животе и извращение вкуса). Нередко отмечается парестезия (конечностей и вокруг рта). Поскольку ритонавир индуцирует свой собственный метаболизм, переносимость препарата можно улучшить, если постепенно увеличивать дозу в течение первых 2 нед лечения. По мере увеличения дозы ритонавира возрастают сывороточные концентрации холестерина и триглицеридов, поэтому не исключено, что при длительном лечении ритонавиром повышается риск атеросклероза.
Лекарственные взаимодействия и меры предосторожности. При назначении взрослым и подросткам в максимальной разрешенной дозе лечение начинают с 300 мг ритонавира 2 раза в сутки и, постепенно повышая дозу, доводят ее в течение 2 нед до 600 мг 2 раза в сутки. Такой режим помогает улучшить переносимость препарата в начале лечения. Ритонавир лучше переносится, если его принимать во время еды.
Мощный ингибитор изофермента IIIA4, ритонавир вызывает значительное повышение сывороточных концентраций многих препаратов, в том числе амиодарона, пропафенона, алкалоидов спорыньи, пимозида, цизаприда, триазолама и мидазолама. Принимать эти препараты вместе с ритонавиром противопоказано, поскольку это может привести к опасным аритмиям или излишнему седативному действию (Ploskerand Noble, 1999). Вместе с ритонавиром нельзя назначать и рифабутин, так как при этом сывороточная концентрация рифабутина намного возрастает, что может стать причиной тяжелых побочных эффектов. Одновременно с ритонавиром не следует также назначать препараты, индуцирующие изофермент I1IA4 (например, рифампицин) и, следователь но, снижающие концентрацию ритонавира. Выведени ритонавира может ускоряться на фоне приема звероба продырявленного. В капсулах и растворах ритонавир содержится этиловый спирт, поэтому прием дисульфи рама или метронидазола вместе с ритонавиром може вызвать антабусную реакцию (гл. 18).
Применение. Ритонавир применяют для лечения ВИЧ-инфекции у взрослых и детей. В отсутствие устойчивости прием ритонавира значительно снижает концентрацию рНК ВИЧ-1 в плазме. В клинических испытаниях доказана эффективность ритонавира на поздней стадии ВИЧ-инфекции: снижение концентрации вирусной РНК и рост выживаемости больных. Ритонавир стал первым из ингибиторов протеазы ВИЧ, лечение которым позволило увеличить выживаемость (Tavel et al., 1999). Многие клинические испытания показали эффективность ритонавира в комбинациях из двух ингибиторов протеазы ВИЧ (Gisolf et al., 2000).
Нелфинавир[править | править код]
Cтроение и противовирусная активность. Нелфинавир разработан не традиционным путем (когда тысячи соединений проверяют на способность оказывать антиретровирусное действие), а с помощью современных методов анализа структурно-функциональной зависимости (Roberts et al., 1990). Нелфинавир действует как на ВИЧ-1, так и на ВИЧ-2. Его выпускают в виде мезилата (Bardsley-Elliot and Plosker, 2000). Концентрация нелфинавира, на 95% подавляющая репродукцию ВИЧ-1, составляет 59 нмоль/л.
Механизм действия и устойчивость. Нелфинавир обратимо связывается с активным центром протеазы ВИЧ, препятствуя разрезанию вирусного полипротеида и нарушая созревание ВИЧ. Незрелые вирусы не способны заражать клетки.
Устойчивые к нелфинавиру штаммы возникают в результате мутаций гена протеазы ВИЧ. Наибольшее значение имеет мутация в 30-м кодоне — она вызывает устойчивость только к нелфинавиру, но не к другим ингибиторам протеазы ВИЧ. Для появления перекрестной устойчивости должны произойти добавочные мутации (в кодонах 35,36,46,71,77,88 и 90), при этом повышается устойчивость и к самому нелфинавиру.
Фармакокинетика. По сравнению с другими ингибиторами протеазы ВИЧ нелфинавир всасывается довольно медленно; его сывороточная концентрация достигает максимальной через 2—4 ч после приема. Более того, сывороточная концентрация нелфинавира может колебаться в широких пределах у разных больных и даже у одного больного. При приеме нелфинавира с пи-шей ПФК возрастает в 2—3 раза. В соответствии с требованиями ФДА нелфинавир следует назначать 3 раза в сутки. В то же время, исходя из его фармакокинетических свойств и ряда клинических данных, можно предположить, что он можетбыть эффективен и при приеме в дозе 1250 мг 2 раза в сутки.
В печени нелфинавир окисляется при участии изофермента I11A4 и, в меньшей степени, IIC19 и I1D6. Его основной метаболит (гидрокситретбутиламид, или М8) in vitro обладает такой же противовирусной активностью, как и сам нелфинавир, но его сывороточная концентрация в 2,5 раза ниже. Метаболит М8 образуется восновном под действием 11С19. Как сам нелфинавир, так и его метаболиты выводятся с калом; в моче обнаруживают лишь 2% принятой дозы. При умеренном или тяжелом поражении печени Ту2 и сывороточная концентрация нелфинавира возрастают, а метаболита М8 — уменьшаются.
Нелфинавир вызывает индукцию изоферментов цитохрома Р450, участвующих в его метаболизме, поэтому через неделю лечения его минимальная сывороточная концентрация почти вдвое меньше, чем на вторые сутки от начала приема. К концу первой недели лечения сывороточная концентрация нелфинавира становится постоянной. Из всех изоферментов цитохрома Р450 нелфинавир, по-видимому, ингибирует только I1IA4, но не так сильно, как ритонавир.
Более чем на 98% нелфинавир связывается с белками плазмы — главным образом с альбумином и кислым аргликопроте-идом. Концентрация нелфинавира в СМЖ очень мала (в 100 раз ниже, чем всыворотке) (Aweekaet al., 1999). В какой-то степени это обусловлено связыванием с белками плазмы, но не исключена и роль Р-гликопротеида, который присутствует в капиллярах гематоэнцефалического барьера (Kim et al., 1998). Как это сказывается на эффективности подавления. ВИЧ в головном мозге, не установлено. Убедительных данных за то, что нелфинавир может накапливаться в эритроцитах, нет.
Побочные эффекты. Наиболее распространенный побочный эффект нелфинавира — понос или жидкий стул, обычно умеренные и требующие отмены препарата лишь у 2% больных. Другие побочные эффекты, как и у прочих ингибиторов протеазы ВИЧ, — это сахарный диабет, нарушение толерантности к глюкозе, повышение концентрации триглицеридов и холестерина.
Лекарственные взаимодействия и меры предосторожности. Так как метаболизм нелфинавира происходит под действием изофермента 11IA4, то принимать его вместе с препаратами, индуцирующими 111А4, следует с осторожностью. Так, прием рифампицина противопоказан, а прием совместно с рифабутином требует увеличения дозы нелфинавира. Кроме того, нелфинавир влияет на сывороточные концентрации других препаратов, в метаболизме которых принимает участие изофермент II1A4. Например, ПФК делавирдина уменьшается на 42%. Уровни мидазолама, триазолама, алкалоидов спорыньи, амиода-рона и хинидина в присутствии нелфинавира могут по- j вышаться, и принимать эти препараты вместе с ним не рекомендуется.
Применение. Нелфинавир применяют для лечения ВИЧ-инфекции у взрослых и детей. В отсутствие устойчивости монотерапия нелфинавиром значительно снижала концентрацию РНК ВИЧ-1 в плазме. В крупных клинических испытаниях показана эффективность комбинации нелфинавира с зидовудином и ламивудином у больных, ранее не получавших ингибиторы протеазы ВИЧ и ламивудин: концентрация вирусной РНК при этом снижалась, а выживаемость росла.
Ампренавир[править | править код]
Строение и противовирусная активность. Ампренавир представляет собой двузамещенный аминосульфаниламид (Adkins and Faulds, 1998). Разработали его путем анализа структурно-функциональной зависимости, используя сведения о кристаллической структуре ВИЧ-1. Целью работы было создать ингибитор протеазы ВИЧ с небольшой молекулярной массой и высокой активностью. Среди ингибиторов протеазы ВИЧ только ампренавир относится к сульфаниламидам. Он действует и на ВИЧ-1, и на ВИЧ-2. Концентрация ампренавира, на 90% подавляющая репродукцию ВИЧ-1 дикого типа, составляет около 80 нмоль/л. Механизм действия и устойчивость. Как и другие ингибиторы протеазы ВИЧ, ампренавир обратимо связывается с активным центром фермента и блокирует разрезание полипротеина Gag-Pol — в результате образуются незрелые вирусы, не способные заражать клетки.
Устойчивость обусловлена в первую очередь мутацией в 50-м кодоне гена протеазы ВИЧ — при этом чувствительность к ампренавиру снижается вдвое. Дополнительные мутации (в кодонах 46 и 47) придают ВИЧ еще большую устойчивость (Parta-ledis et al., 1995; Tisdale et al., 1995).
Фармакокинетика. При приеме внутрь ампренавир хорошо всасывается. Обычная пища мало влияет на ПФК (при приеме во время еды она уменьшается на 13%), но влияние жирной пищи может быть более существенным, и ее следует избегать. В присутствии ритонавира, ингибирующего изофермент IIIA4, сывороточная концентрация ампренавира значительно возрастает, что позволяет назначать его в меньшей дозе. Даже небольшой дозы ритонавира в комбинации бывает достаточно, чтобы уменьшить суточную дозу ампренавира вдвое.
Ампренавир частично разрушается в печени под действием изофермента IIIA4 и попадает в желчь — это основной путь элиминации. Ампренавир — слабый ингибитор изоферментов IIIA4 и IIC19. В плазме он на 90% связан с белками, в основном с кислым аргликопротеидом. Однако этот комплекс нестоек, и в физиологической концентрации Ц-гликопротеид повышает концентрацию ампренавира, на 50% подавляющую репродукцию ВИЧ in vitro, лишь в 3—5 раз.
Побочные эффекты. Наиболее частые из них — тошнота, рвота, понос или жидкий стул, гипергликемия, повышенная утомляемость, парестезия и головная боль. По данным одного из исследований, при монотерапии ампрена-виром в течение 24 нед у 5 из 35 больных возникла сыпь — причем появлялась она, как правило, на 7—12-е сутки лечения.
Лекарственные взаимодействия и меры предосторожности. Препараты, индуцирующие изофермент 1IIA4 цитохрома Р450 (например, рифампицин и эфавиренз), снижают сывороточную концентрацию ампренавира. С другой стороны, при назначении вместе с ампренавиром препаратов, в метаболизме которых принимает участие изофермент 1IIA4 (например, кетоконазола, карбамазепина, силденафила, мидазолама, триазолама), их сывороточные концентрации могут возрастать.
Применение. Ампренавир применяют в комбинации с другими препаратами для лечения ВИЧ-инфекции у взрослых и детей. При монотерапии ампренавиром (в отсутствие устойчивости) концентрация РНК ВИЧ-1 в плазме значительно снижается. В клинических испытаниях с участием больных, ранее не получавших ингибиторы протеазы ВИЧ и ламивудин, показана эффективность комбинации ампренавира (по 1200 мг 2 раза в сутки), зидовудина и ламивудина: при лечении снижалась концентрация вирусной РНК. Продолжаются испытания ампренавира в комбинации с ритонавиром.
Лопинавир[править | править код]
Строение и противовирусная активность. Лопинавир — это аналог субстрата протеазы ВИЧ, сходный по строению с ритонавиром и действующий как на ВИЧ-1, таки на ВИЧ-2. Концентрация лопинавира, на 50% подавляющая репродукцию ВИЧ дикого типа, составляет около 100 нмоль/л. In vitro в присутствии человеческой сыворотки активность лопинавира в отношении ВИЧ-1 в 10 раз выше, чем у ритонавира.
Механизм действия и устойчивость. Лопинавир обратимо связывается с активным центром протеазы ВИЧ, препятствуя разрезанию полипрсггеина Gag- Pol и созреванию ВИЧ. Незрелые вирусы не способны к заражению клеток.
При лечении лопинавиром, как и другими антиретровирусными препаратами, появляются устойчивые штаммы. Но какие именно мутации вызывают устойчивость, пока не установлено.
Фармакокинетика. При приеме внутрь лопинавир быстро всасывается, но при монотерапии его сывороточная концентрация очень мала. Однако в присутствии ритонавира, ингибирующего изофермент IIIA4, метаболизм лопинавира сильно замедляется, а биодоступносгь возрастает. Именно поэтому лопинавир выпускают только в виде комбинированного препарата с ритонавиром (лопинавир/ритонавир). Хотя в капсулах лопинавира/ритонавира соотношение препаратов составляет 4:1, после приема внутрь сывороточная концентрация лопинавира примерно в 20 раз выше, чем ритонавира (который, напомним, служит ингибитором изофермента II1A4 и тем самым замедляет метаболизм лопинавира).
В печени большая часть лопинавира окисляется при участии изофермента ША4. В свою очередь, лопинавир способен ингибировать II1A4, но эффект этот слабый. Большинство метаболитов выводятся с калом. В сыворотке лопинавир находится в основном в неизмененном виде (89%).
Побочные эффекты. Лопинавир/ритонавир обычно хорошо переносится. Самый частый побочный эффект — нарушения со стороны ЖКТ: тошнота, понос или жидкий стул. Нередко повышаются сывороточные концентрации холестерина и триглицеридов.
Лекарственные взаимодействия и меры предосторожности. Лопинавир метаболизируется главным образом под действием изофермента IIIA4, поэтому мощные индукторы этого изофермента (например, рифампицин) могут значительно уменьшать сывороточную концентрацию лопинавира. Принимать лопинавир вместе с такими препаратами не следует. В комбинации с невирапином или эфавирензом дозу лопинавира/ритонавира иногда приходится повышать. На фоне приема зверобоя продырявленного метаболизм лопинавира может ускоряться, что приводит к потере противовирусной активности. Так как ритонавир повышает сывороточную концентрацию ряда препаратов (мидазолама, триазолама, пропафенона, алкалоидов спорыньи, пимозида и др.), то одновременное лопинавиром/ритонавиром их не назначают. В растворе лопинавира/ритонавира для приема внутрь содержится спирт, и прием дисульфирама или метронидазола одновременно с этим раствором может вызвать антабусную реакцию.
Применение. Лопинавир/ритонавир разрешен ФДА для лечения ВИЧ-инфекции у взрослых и детей. В клинических испытаниях установлено, что по антиретровирусной активности он не уступает другим ингибиторам протеазы ВИЧ. Более того, когда лечение другими ингибиторами протеазы ВИЧ оказывалось безрезультатным, лопинавир/ритонавир давал выраженный и продолжительный эффект. В одном испытании 70 больных, лечение которых другими ингибиторами протеазы ВИЧ было безуспешным, в течение 2 нед получали только лопинавир/ритонавир, затем в схему лечения включили невирапин. Исходная концентрация РНК ВИЧ-1 у них была относительно невысока. Через 48 нед от начала лечения у 60% больных концентрация вирусной РНК упала ниже 50 мл-1. Высказано предположение, что действие лопинавира на устойчивые штаммы было обусловлено высокой сывороточной концентрацией препарата.
Перспективы[править | править код]
Появление полирезистентных штаммов ВИЧ требует разработки новых антиретровирусных препаратов, действующих не только на обратную транскриптазу или протеа-зу ВИЧ, но и на другие молекулярные мишени. Некоторые разрабатываемые препараты приведены в табл. 51.7. Они действуют на различные стадии жизненного цикла ВИЧ: адсорбцию и слияние вируса с клеточной мембраной, встраивание его генетического материала в геном клетки-хозяина и сборку (рис. 51.1). Еще одно возможное направление — блокаторы регуляторных белков ВИЧ (в частности, Tat). Можно надеяться, что хотя бы некоторые из новых препаратов будут подавлять репродукцию устойчивых штаммов ВИЧ, давать меньше побочных эффектов и допускать менее частый прием, чем нынешние.
Уже идут клинические испытания препаратов, дейст вующих на слияние ВИЧ с мембраной клетки-хозяина Случайно было обнаружено, что пептиды, сходные с ко роткими последовательностями гликопротеида gp41 препятствуют внедрению ВИЧ в клетки (Jiang et al., 1993; Wild et al., 1994). Эти пептиды нарушают взаимодействие между концевыми участками N36 и С34 гликопротеида gp41. Один из таких пептидов — Т-20 (или DP-178), состоящий из 36 аминокислот, — связывается с гидрофобной щелью свернутого в спираль N-концевого участка (N36) gp41, блокируя тем самым слияние ВИЧ с мембраной и проникновение его в клетку. Концентрация Т-20, на 50% подавляющая репродукцию ВИЧ-1, составляет 50—60 нмоль/л (Sodroski, 1999). В предварительном клиническом испытании Т-20 в течение 2 нед вводили в/в (в виде монотерапии) 16 ВИЧ-инфицированным. При этом в половине случаев концентрация вирусной РНК снижалась на два порядка (Kilby et al., 1998), что превосходит эффект стандартных комбинаций препаратов (Richman, 1998; Rimsky et al., 1998; Sodroski, 1999). Устойчивые к Т-20 штаммы ВИЧ возникают из-за мутаций гена gp41 (Rimsky et al., 1998). Проводятся испытания Т-20 в комбинации с другими препаратами. Недостатком Т-20 является то, что, будучи крупным пептидом, он не всасывается при приеме внутрь; поэтому его приходится вводить п/к или в/в (2 раза в сутки). Ведутся поиски ингибиторов слияния ВИЧ с клеткой с меньшей молекулярной массой, способных всасываться в ЖКТ.
таблица 51.7. Антиретровирусные средства на стадии разработки
|
Группа; механизм действия |
Препараты |
|
Нуклеотидные ингибиторы обратной транскриптазы |
FTC (2',3'-дидезокси-5-фтор-З'-тиацитидин) Эмивирин (МКС-442) dOTC (ВСН-10652) |
|
Нуклеозидные ингибиторы обратной транскриптазы |
Тенофовир (РМРА) |
|
Ненуклеозидные ингибиторы обратной транскриптазы |
DPC-083 Каправирин (AG-1549) GW-420867X |
|
Ингибиторы протеазы ВИЧ |
Типранавир BMS-232632 |
|
Ингибитор слияния внешней оболочки вируса с клеточной мембраной |
Пептид Т-20 (DP 178) |