Болезни полости рта
Категория:
«Фармакология».
Содержание
- 1 ФИЗИОЛОГИЯ ПОЛОСТИ РТА
- 2 Ткани полости рта
- 3 Слизистая оболочка полости рта
- 4 Слюнные железы
- 5 БОЛЕЗНИ ПОЛОСТИ РТА
- 6 Зубной налет, кариес и гингивит
- 7 Острая зубная боль
- 8 Хроническая челюстно-лицевая боль
- 9 Тревожные расстройства
- 10 Острые инфекции полости рта
- 11 Лечение периодонтальных инфекций
- 12 Профилактическое использование противоинфекционных средств в стоматологии =
- 13 Распространенные небактериальные заболевания слизистой оболочки полости рта
- 14 Другие заболевания слизистой оболочки
- 15 Болезни полости рта, обусловленные приемом лекарственных средств
- 16 Читайте также
- 17 Литература
ФИЗИОЛОГИЯ ПОЛОСТИ РТА[править | править код]
Начальный отдел пищеварительного тракта представлен зубами и удерживающими их тканями. В пережевывании и глотании пищи участвуют зубы, язык, слюнные железы и жевательные мышцы. Зубы верхней и нижней челюстей, соединенных височно-нижнечелюстным суставом, обеспечивают жевание. Жевательные усилия и чувствительность полости рта регулируются тройничным нервом. Возбуждение рецепторов в проприоцептивных нервах тканей полости рта обеспечивает передачу афферентной информации. Слюнные железы вырабатывают более 1 л слюны в день для смачивания слизистых оболочек, обеспечения вкусовых ощущений и инициации пищеварения.
Ткани полости рта[править | править код]
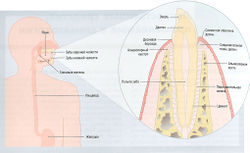
Структура зуба, слизистая оболочка полости рта и слюнные железы
Поверхность зуба состоит из кристаллина и высокоминерализованной (96%) кальцифицированной ткани, называемой эмалью. Дентин, менее минерализованная ткань, формирует толщу зуба и защищает пульпу зуба по всей длине зубного корня. Пульпа зуба содержит рыхлую соединительную ткань, кровеносные сосуды и нервы.
Одонтобласты, которые продуцируют дентин, расположены на границе между пульпой и дентином, с отростками, простирающимися в зубные каналы. Корень зуба покрыт кальцифицированной соединительнотканной структурой — цементом (рис. 23.1).
Рис. 23.1 Строение полости рта. Полость рта включает верхнечелюстной и нижнечелюстной зубные ряды, удерживающие их ткани, язык и слюнные железы, совместная функция которых заключается в инициации переваривания пищи и нутриентов.
Кариозные поражения, распространяющиеся в дентин, или удаленные в процессе лечения фрагменты эмали оставляют зубные каналы незащищенными от внешних раздражителей и причиняют болезненные ощущения.
Зубы крепятся к альвеолярным костям верхней и нижней челюстей с помощью удерживающих структур, называемых периодонтом. Альвеолярная кость уникальна, т.к. ее первичная функция заключается в удержании зубов, данное свойство постепенно исчезает после удаления зуба. Периодонтальная связка, расположенная между альвеолярной костью и цементом, содержит волокна, обеспечивающие соединение зубов с альвеолярной костью, благодаря чему зубы могут незначительно двигаться в ответ на усилия, возникающие при жевании.
Слизистая оболочка полости рта[править | править код]
Слизистая оболочка щек похожа на другие слизистые ткани, а слизистая оболочка десен, расположенная рядом с зубами и покрывающая периодонт, является специализированной слизистой оболочкой. Соединение этой слизистой оболочки с зубом около цементно-эмального соединения образует кольцо неприкрепленной ткани десны, которая формирует небольшое пространство между слизистой оболочкой и зубом, известная как гингивальная борозда или щель. Глубина гингивальной борозды относительно высоты гингивального соединения важна для диагностики и лечения болезни периодонта.
Слюнные железы[править | править код]
Достаточное образование слюны соответствующего состава необходимо для поддержания тканей полости рта в здоровом состоянии. Слюна состоит из воды и слизи и содержит минералы, ферменты и иммунные компоненты. Она инициирует переваривание некоторых компонентов пищи, функционирует как смазывающий материал для защиты слизистых оболочек и способствует пережевыванию, а также играет роль в восприятии вкуса. Слюна предупреждает кариес, т.к. является одним из факторов, регулирующих микробный состав полости рта.
БОЛЕЗНИ ПОЛОСТИ РТА[править | править код]
Зубной налет, кариес и гингивит[править | править код]
Большинство болезней зубов связано с инфекцией и сопутствующими воспалительными реакциями.
Зубной налет[править | править код]
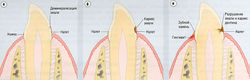
Кариес и гингивит — наиболее частые заболевания полости рта, которые обусловлены образованием зубного налета. Налет — это мягкое неминерализованное отложение, состоящее из микроорганизмов внутри гликопротеинового матрикса. Формирование налета начинается с пленки белков слюны, прилипшей к эмалевой поверхности. После этого микроорганизмы полости рта, которые могут составлять до 70% содержимого налета, внедряются в эту пленку. Различные микроорганизмы в налете играют ключевую роль в развитии заболеваний зубов и десен. Если налет удаляется или уменьшается благодаря регулярной чистке зубов, то частота возникновения зубного кариеса, гингивита и периодонтита значительно снижается. Налет, который стал минерализованным, называют зубным, или винным, камнем (рис. 23.2).
Рис. 23.2 Развитие пленок, налета, камней, гингивита и прогрессирование зубного кариеса. Колонизация зубного налета кариесогенными микроорганизмами может способствовать деминерализации эмали (а), кариесу эмали (б) и кариесу дентина (в). Бактерии зубного налета вызывают воспалительный гингивит.
Кариес[править | править код]
Кариес, или повреждение зуба, вероятно, наиболее типичная зубная болезнь. Развитие кариеса зависит от времени, микроорганизмов налета, кислотнощелочного баланса и диеты. Наиболее кариесогенным микроорганизмом является Streptococcus mutans, но в развитии кариозных повреждении участвуют и другие виды Lactobacillus.
Продукция кислоты, обусловленная жизнедеятельностью микроорганизмов и кариесогенной диетой (сахар и другие легкоусваиваемые углеводы), способствует прогрессированию деминерализации и развитию кариозных повреждений. Факторы, уменьшающие образование слюны, также играют определенную роль в развитии кариеса. Как только кариозное повреждение достигает дентина, оно принимает диффузный характер.
Гингивит[править | править код]
Гингивит — это воспалительная реакция слизистой оболочки десен непосредственно рядом с зубами, вызываемая разнообразными этиологическими факторами, в том числе микроорганизмами зубного налета.
Гингивит, вызванный зубным налетом, часто встречается у людей с плохой гигиеной полости рта. Обычно он протекает бессимптомно, за исключением случаев ограниченной кровоточивости, которое происходит при чистке зубов. Когда налет или камень проникают в гингивальную щель, в колониях местных микроорганизмов доминирующими становятся анаэробные бактерии. Эти изменения приводят к более серьезным инфекциям периодонта.
Острый некротизирующий язвенный гингивит — это острая болезненная форма гингивальной инфекции, связанная с проникновением фузиформных и спирохетозных микроорганизмов. Его клинические проявления сильно отличаются от воспалительного гингивита и характеризуются образованием язв и значительным воспалением тканей десны. Могут также наблюдаться приступы лихорадки и лимфаденопатии.
Заболевания полости рта
- Зубной налет — важный фактор многих болезней зубов
- Кариес — наиболее частое заболевание зубов
- Гингивит — воспалительная реакция на микроорганизмы, находящиеся в зубном налете
- Профилактическая стоматология может уменьшить частоту возникновения этих заболеваний
- Раннее стоматологическое вмешательство — основа контроля патологии зубов
Терапия зубного налета, кариеса и гингивита[править | править код]
Зубной налет, кариес и гингивит — три важнейших симптома болезни зубов, объединенные одним направлением профилактической стоматологии.
Удаление налета и камней с зубной поверхности (оральная профилактика и чистка) — основной компонент профилактических программ
Безрецептурные лекарственные средства для полоскания рта имеют ограниченный эффект на зубной налет и камни. При регулярном использовании 2 раза в день средства для полоскания рта на основе хлоргексидина глюконата подавляют рост бактерий и ослабляют развитие гингивита; подобные процедуры проводят вместе с соответствующим лечением зубов. Применение безрецептурных лекарственных средств для лечения других заболеваний слизистой оболочки полости рта обсуждается далее. Зубные пасты и порошки, содержащие такие антибактериальные агенты, как триклозан и фтор, также воздействуют на зубной налет. Зубные пасты, воздействующие на зубной камень и содержащие пирофосфат или соли цинка, предназначены для предотвращения супрагингивального формирования зубных камней и не влияют на образовавшиеся камни.
ХЛОРГЕКСИДИНА ГЛЮКОНАТ. Хлоргексидина глюконат — бигуанидное катионное средство с антибактериальной активностью. Катионная часть хлоргексидина связывается с отрицательно заряженными компонентами бактериальной клетки, нарушая динамику осмотических процессов, из-за чего бактерии теряют эссенциальные ионы. В больших концентрациях хлоргексидин оказывает бактерицидное действие.
Антибактериальный спектр хлоргексидина включает многие грамположительные и грамотрицательные микроорганизмы, которые вызывают заболевания зубов, например S. mutans, Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus и Campylobacter rectus.
Хлоргексидин является вспомогательным средством профилактики, и его применение направлено на снижение образования налета и лечение гингивита. Хлоргексидин применяют в виде раствора для полоскания (0,12-0,2%). Полоскание (15 мл раствора держат во рту в течение 30 сек и сплевывают) проводят 2 раза в день после чистки зубов и между другими стоматологическими назначениями. До 30% раствора хлоргексидина остается в полости рта, и его количество постепенно уменьшается в течение =12 час. Продолжительное действие хлоргексидина, возможно, обусловлено его связыванием с гидроксиапатитом зубной эмали, белковой пленкой, слизистыми оболочками и белками слюны. Следует избегать полоскания рта водой, приема пищи или питья в течение, по крайней мере, 30 мин после полоскания хлоргексидином.
При местном применении хлоргексидина системные побочные эффекты отмечаются редко, поскольку проглатывается очень небольшое количество. Многократное полоскание данным средством может обесцветить зубы и нарушить вкусовые ощущения у некоторых пациентов. Такое обесцвечивание легко устраняется профессиональной полировкой зубов. Лицам с гиперчувствительностью к хлоргексидину его применение противопоказано.
Лечение и профилактика зубного кариеса включают воздействие на зубной налет, системное и местное применение фторидов
Фториды, присутствующие в питьевой воде и в многочисленных стоматологических препаратах, достоверно снижают частоту возникновения зубного кариеса у детей в развитых странах. Вместе с тем, зубной кариес в областях, где фториды недоступны, остается большой стоматологической проблемой.
Лечение и профилактика зубного кариеса включают:
- удаление всех кариозных очагов;
- гигиену полости рта для уменьшения зубного налета;
- уплотнение эмали для покрытия углублений и трещин в зубной структуре;
- ограничение кариесогенной диеты;
- системное или местное применение фторидов.
СИСТЕМНОЕ И МЕСТНОЕ ПРИМЕНЕНИЕ ФТОРИДОВ В СТОМАТОЛОГИИ. Положительный эффект применения фторидов для предотвращения кариеса был первоначально признан в 1930-х гг., но повсеместно использование фторидов было введено позднее. Во многих странах в настоящее время доступно множество фторидных препаратов для системного и местного применения в целях профилактики кариеса. Максимальный эффект достигается при использовании фторидов в сочетании с программой регулярного превентивного стоматологического ухода. Другие цели — снижение чувствительности зубов благодаря воздействию на дентинную или цементную поверхность, реминерализацию зарождающихся кариозных очагов и некоторое ослабление гингивита.
Механизм антикариесного действия фторида полностью не выяснен. Фтор взаимодействует с гидроксиапатитом эмали с образованием фторгидроксиапатита. Последний менее растворим в кислотах, образующихся при метаболизме сахара бактериями зубного налета. Фтор также уменьшает популяции S. mutans и нарушает метаболизм бактерий. Исследования показывают, что фтор стимулирует реминерализацию эмали в зарождающихся кариозных очагах. Источниками фтора являются разнообразные фторсодержащие средства для полоскания, зубные пасты, гели и растворы, предназначенные для местного применения.
Таблетки с фторидом натрия доступны для использования в районах с недостаточно фторированной водой. Фтор быстро абсорбируется (на 80-90%) в верхних отделах ЖКТ (пик концентрации в крови наступает приблизительно через 30 мин), распределяется по кальцифицированным тканям, костям и зубам, в которых откладывается до 50% от суточного потребления. Большую часть экскреции фтора из организма обеспечивает почечный клиренс. Системные фториды обычно поступают в организм с водой или фруктовым соком, при этом молочные продукты существенно снижают абсорбцию фтора. Системные фториды не следует назначать в районах, в которых содержание фтора в бытовой воде превышает 0,00006%. Суточные дозы натрия фторида, различающиеся в разных странах и даже внутри стран, устанавливают соответствующие стоматологические организации. При назначении дополнительного фтора следует учитывать общее суточное потребление природного фтора из всех источников, климат (в жарком климате потребляется больше воды), а также возраст, массу тела и физическое состояние пациента.
Нежелательные реакции на дополнительный прием системных и местных фторидов обычно связаны с ЖКТ, возникают редко и обусловлены избыточным потреблением фтора. Необходимо контролировать употребление назначенных фторидов и продуктов с фторидами у очень маленьких детей. Наиболее распространенные побочные эффекты — тошнота с рвотой или без нее, повышенная саливация и боли в животе. Тяжелая интоксикация, требующая медицинского вмешательства, может наблюдаться при случайном потреблении большого количества фтора (10-20 мг). Хронический избыток фтора может привести к развитию зубного флюороза, пятнистости зубов. Иногда эти явления наблюдаются в бедных странах, в которых местные водоемы характеризуются избыточным содержанием фтора из-за особенностей геологии.
Острая зубная боль[править | править код]
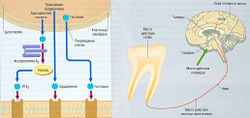
Острая боль, связанная с заболеванием зубов, вероятно, самая частая жалоба больных стоматологических клиник. Любое повреждение тканей полости рта приводит к высвобождению медиаторов воспаления, воспалению и боли. В генез зубной боли вовлекаются простагландины. Они повышают чувствительность афферентных окончаний тройничного нерва к другим медиаторам воспаления, таким как брадикинин или гистамин (рис. 23.3).
Рис. 23.3 Механизмы и место действия опиоидов, нестероидных противовоспалительных средств (НПВС) и местных анестетиков, применяемых при острой зубной боли. Опиоиды действуют в центральной нервной системе и изменяют восприятие боли; аспирин и НПВС ингибируют синтез простагландинов (ПГ) в месте повреждения, местные анестетики блокируют трансмиссию болевых стимулов.
Острая боль является симптомом многих челюстно-лицевых болезней, включая острые инфекции, повреждения слизистой оболочки, обструкцию протоков слюнных желез и травмы тканей. Ранние кариозные очаги часто сопровождаются острой кратковременной болью, которая легко устраняется при лечении зубов. При отсутствии лечения кариозные очаги приводят к дальнейшему разрушению структуры зуба и способствуют внедрению микроорганизмов полости рта в ткань пульпы. Пульпарная инфекция приводит к развитию болезненного воспаления или острому пери-апикальному абсцессу и постоянной боли. При отсутствии лечения инфекция может быстро распространиться от альвеолярной кости в соседние мягкие ткани с развитием целлюлита. Этиология зубной боли может усложниться за счет присоединения боли из других поврежденных органов и тканей, таких как синусы, уши и височноверхнечелюстной сустав.
Хирургия полости рта, периодонтальная терапия и другие методы лечения могут быть болезненными
Хирургические вмешательства, периодонтальная терапия и другие стоматологические процедуры неизменно сопровождаются воспалением и болью. Страх боли заставляет многих людей избегать или откладывать лечение зубов. Интенсивность боли может варьировать от слабой до ярко выраженной в зависимости от индивидуальных особенностей пациента, проявлений болезни и вида лечебного вмешательства. Боль может быть нестерпимой. Острая боль, которая сопровождает лечение, обычно наиболее выражена в течение 12-24 час после лечения и ослабевает на протяжении следующих 2-3 дней.
Терапия острой зубной боли[править | править код]
Терапия острой челюстно-лицевой боли начинается с постановки диагноза и назначения адекватного лечения. Для снятия острой боли наиболее часто применяют системные анальгетики или местные анестетики — один препарат или комбинацию, особенно перед лечением зубов и сразу после него. Опиоиды, которые эффективны при приеме внутрь, предпочтительнее парентеральных.
Острая челюстно-лицевая боль умеренной или сильной интенсивности может быть эффективно устранена опиоидными средствами. Механизм их действия обусловлен центральным воздействием на восприятие боли через возбуждение опиоидных рецепторов. Седативный и эйфорический эффекты, которые часто сопровождают опиоидную анальгезию, являются дополнительными благоприятными факторами в регуляции эмоционального компонента боли. При острой зубной боли опиоиды редко применяют как монотерапию. Чаще их комбинируют с аспирином, ацетаминофеном или другими НПВС.
Инъекции местных анестетиков в комбинации с вазоконстрикторами или без них проводят во время хирургического вмешательства при лечении зубов. Вазоконстрикторы используют в комбинации с местными анестетиками для пролонгирования продолжительности действия последних и задержки их абсорбции. Дополнительный полезный эффект применения вазоконстрикторов состоит в остановке кровотечения при хирургических вмешательствах на мягких тканях. С этой целью применяют агонисты а1адренорецепторов, такие как эпинефрин (адреналин), или синтетические аналоги, такие как левонордефрин.
Примеры обычно применяемых комбинаций местных анестетиков и вазоконстрикторов:
- местные анестетики — замещенные амиды:
- лидокаин с эпинефрином или без него;
- мепивакаин с левонордефином или без него;
- прилокаин с эпинефрином или без него;
- этидокаин с эпинефрином;
- бупивакаин с эпинефрином;
- артикаин с эпинефрином;
- местные анестетики — сложные эфиры:
- хлорпрокаин с эпинефрином;
- тетракаин (только местно);
- бензокаин (только местно).
ЛЕКАРСТВЕННЫЕ КОМБИНАЦИИ. Альтернативной стратегией регуляции послеоперационной зубной боли является использование комбинации НПВС и длительно действующих местных анестетиков. Как этидокаин, так и бупивакаин обеспечивают анальгезию после лечения, когда ожидается наиболее сильная боль. Стандартные дозы НПВС назначают сразу после завершения лечения, до того как прекращается действие местных анестетиков и восстанавливается нормальная чувствительность полости рта. Установлено, что такая комбинация снижает интенсивность боли после лечения и уменьшает необходимость применения опиоидных средств. Считается, что применение НПВС перед любой терапией уменьшает боль непосредственно после терапии, хотя эффекты могут сильно варьировать.
Лечение острой зубной боли
- Выбор препарата в соответствии с интенсивностью боли
- НПВС эффективны в контролировании зубной боли
- Применение комбинаций длительно действующих местных анестетиков и НПВС
- Учет дополнительных факторов — наличия боли из других челюстно-лицевых тканей
Побочные эффекты анальгетических средств
- Часто встречающиеся побочные эффекты опиоидов — тошнота, сонливость, головокружение
- Часто встречающиеся побочные эффекты НПВС — раздражение ЖКТ
- Часто встречающиеся побочные эффекты местных анестетиков — психогенные, такие как обморок, чувство страха, тревоги
Хроническая челюстно-лицевая боль[править | править код]
В отличие от острой хроническая челюстно-лицевая боль по многим причинам осложняет жизнь как пациенту, так и врачу в постановке диагноза, поскольку истинная этиология такой боли может быть незаметна.
Следует учитывать характер хронической челюстно-лицевой боли, ее постоянство и чувство неудовлетворенности от безуспешного лечения, сопровождаемые психологическими и поведенческими реакциями.
Хроническая челюстно-лицевая боль может быть вызвана:
- воспалением или поражением височно-верхнечелюстного сустава;
- миалгией жевательной и мимической скелетных мышц;
- поражением ЦНС.
Для диагностики и лечения хронической челюстно-лицевой боли часто необходим междисциплинарный подход. Эффективная терапия может включать подбор лекарственных средств, применение стоматологических инструментов, хирургические вмешательства, психологическое воздействие и физиотерапию.
Лечение хронической челюстно-лицевой боли[править | править код]
Средства, используемые при челюстно-лицевой боли и связанных с ней симптомах
Для лечения боли, обусловленной травмой или воспалением, применяют НПВС в качестве средств симптоматической терапии. Наилучшие результаты обычно достигают при подборе доз, адекватных симптоматике, и регулярном приеме на протяжении необходимого периода времени. Предпочтительными являются НПВС длительного действия с одно- или двукратным ежедневным приемом.
Из опиоидов следует применять длительно действующие средства. Их используют в основном для инициации анальгезии. Длительное применение этих препаратов нежелательно из-за риска развития опиоидной зависимости (исключение — рак ротовой полости).
Для облегчения хронической боли и связанных с ней симптомов, таких как депрессия и расстройство сна, можно назначать трициклические антидепрессанты. Боль при невралгии тройничного нерва хорошо устраняется противосудорожными средствами — карбамазепином и фенитоином.
Центральные миорелаксанты, такие как метокарбамол или циклобензаприн, иногда назначают при болях вследствие миалгии или мышечного спазма.
Препараты для снижения хронической боли не являются радикальными средствами, но их применение может улучшить прогноз заболевания.
Тревожные расстройства[править | править код]
Визит к стоматологу может быть настолько устрашающим, что многие пациенты избегают обращения к стоматологической помощи до тех пор, пока не потребуется экстренное вмешательство. Стоматологов пациенты воспринимают предвестниками боли. Однако в современной стоматологической практике используют различные способы модификации поведения пациента, находящегося в состоянии патологического страха, например с помощью анксиолитических средств.
Лечение тревоги[править | править код]
Для подавления чувства страха и тревоги у стоматологических больных применяют специальную терапию и лекарственные средства. Выбор седативных препаратов для конкретного пациента зависит от выраженности тревоги и состояния больного, используемых стоматологических процедур и профессионального опыта стоматолога. При умеренно выраженном чувстве тревоги можно назначить энтерально бензодиазепины диазепам, триазолам, лоразепам и мидазолам. Прометазин или гидроксизин отдельно или в комбинации с меперидином часто используют для седативных процедур у детей. Однако эффект после энтерального применения седативных средств не всегда предсказуем и может быть недостаточно выражен у пациентов с чрезмерным чувством тревоги.
ЗАКИСЬ АЗОТА В СТОМАТОЛОГИИ. Ингаляционная седация смесью закиси азота с кислородом — важный метод лечения тревоги и страха у стоматологических больных. Закись азота в 25-50% концентрации с кислородом через носовую маску обычно применяют для обеспечения достаточной седации у больных с умеренно выраженной тревогой. Пациенты реагируют на команды и остаются в сознании с нормальными защитными рефлексами в течение всей процедуры. Фармакокинетические особенности закиси азота дают ряд преимуществ при ее использовании, в частности быстрое начало эффекта, легкость регулирования глубины седации и быстрое восстановление сознания и рефлексов. Системы доставки смеси закиси азота с кислородом снабжены надежными регуляторами для ограничения вводимой дозы на уровне менее 50% для избежания возможной гипоксии. Местные анестетики используют в комбинации с закисью азота для полного контроля боли. Ограничениями для применения закиси азота могут быть отказ больного и обструкция верхних дыхательных путей.
В стоматологическое оборудование встроены поглотители закиси азота. Это необходимо для обеспечения безопасности рабочего места, т.к. постоянная экспозиция окружающей среды газообразными анестетиками может стать причиной выкидышей и бесплодия.
Применение закиси азота обычно не имеет последствий и только изредка сопровождается тошнотой и головной болью. У больных с сильной тревогой закись азота иногда комбинируют с анксиолитическими средствами и местными анестетиками. Применение нескольких лекарств требует особого внимания к дозам и мониторинга состояния пациента из-за возможного чрезмерного подавления ЦНС и токсичности, особенно у детей. Риск оправдан тем фактом, что у чрезмерно тревожных пациентов применение только закиси азота с кислородом неэффективно.
ВНУТРИВЕННАЯ СЕДАЦИЯ. Внутривенная седация необходима сильно тревожным пациентам и при выполнении обширных стоматологических процедур. Для этого, как правило, используют мидазолам и диазепам отдельно или в комбинации с меперидином. Другие средства для в/в введения — быстродействующие барбитураты и опиоиды, такие как фентанил. Внутривенное применение седативных средств делает возможным регулирование доз для достижения желаемого уровня седации. Для проведения парентеральной седации необходимы дополнительное обучение и сертификация. Тщательный мониторинг состояния пациента обеспечит безопасное проведение внутривенной седации.
Острые инфекции полости рта[править | править код]
Зубной кариес, болезнь периодонта, острый периапикальный абсцесс, инфекции слюнных желез и многие другие инфекции полости рта вызывают микроорганизмы, присутствующие в полости рта в норме. Другие инфекции вызывают микроорганизмы, попавшие в организм в результате травмы (например, стафилококки) или другими путями (например, герпес).
В отдельных микроучастках полости рта создаются условия для роста как аэробных, так и факультативных и облигатных анаэробных микроорганизмов, сосуществующих в симбиозе. В связи с этим большинство бактериальных инфекций полости рта вызывают несколько патогенов с вовлечением и факультативных, и облигатных анаэробов. Аэробные стрептококки и в меньшей степени стафилококки вместе с грибами (дрожжами) также присутствуют в ротовой полости и являются потенциальными патогенами.
Инфекции полости рта вызывают лихорадку, недомогание, отек, боль и образование гноя
Инфекции полости рта сопровождаются острыми симптомами лихорадки, недомогания, отека и боли. Краснота и образование гноя могут проявиться в зависимости от локализации инфекции.
При отсутствии стоматологического лечения пульпарные инфекции часто распространяются в периапикальные ткани с вовлечением альвеолярной кости. В этот момент боль обычно побуждает больного обратиться за стоматологической помощью. Однако существует возможность распространения абсцесса из альвеолярной кости к месту его вскрытия на поверхности мягких тканей через фистулу. При формировании такого дренажного тракта для абсцесса либо через зуб, либо через фистулу мягких тканей острые симптомы часто ослабевают, и инфекция становится хронической. Однако инфекция может распространяться диффузно в мягкие ткани и приводить к целлюлиту.
Реже инфекция проникает от нижнечелюстной локализации в шею или от верхнечелюстной локализации в кавернозный синус мозга. Подобные инфекции могут создать угрожающие жизни ситуации и требуют быстрого лечения.
Терапия инфекций полости рта[править | править код]
Острые инфекции полости рта лучше всего лечить сочетанием стоматологического вмешательства и введения антибиотиков.
При созревании абсцесса выполняют хирургическое рассечение и дренирование
Дренирование абсцесса можно выполнить путем вскрытия камеры пульпы инфицированного зуба, если рассечение мягких тканей неосуществимо. Самокупирующиеся инфекции могут реагировать на стоматологическое лечение без применения антибиотиков.
Лечение острых стоматологических инфекций
- Установление основных признаков инфекций
- Учет состояния иммунной системы пациента
- Установление потенциальных возбудителей инфекций
- Подбор спектра антибиотиков для патогенов
- Вскрытие и дренирование абсцесса (по возможности)
Для большинства стоматологических инфекций выбор антибиотиков эмпирический
Для большинства инфекций полости рта выбор подходящих антибиотиков основывается на симптоматике, локализации инфекционного очага, установлении микроорганизмов, обычно связанных с типом инфекции, и клиническом опыте (табл. 23.1). Антибиотики, отобранные для лечения инфекций полости рта, должны обладать антибиотическим спектром, включающим стрептококки и анаэробные бактерии. К счастью, основная часть микроорганизмов, вызывающих обычные инфекции полости рта, чувствительна к большинству антибиотиков. Однако следует проверить чувствительность штаммов в тех случаях, когда возбудитель не реагирует на лечение и выделены чистые образцы, а также в случаях остеомиелита. По мере того как станут доступными образцы ДНК, стоматологи смогут легко идентифицировать патогенные микроорганизмы и тем самым ускорять подбор соответствующих антибактериальных средств.
Пенициллин V— один из антибактериальных препаратов выбора для лечения многих острых инфекций полости рта
Пенициллин V — препарат с бактерицидным действием, эффективен в отношении стрептококков и анаэробных микроорганизмов, часто встречающихся при острых инфекциях полости рта. Амоксициллин — другой антибактериальный препарат выбора с высокой энтеральной биодоступностью и эффективностью в отношении грамотрицательных микроорганизмов. Пенициллин G, или ампициллин, предпочтителен для парентерального применения. Эритромицин и близкие макролиды применяют как альтернативные средства у больных с пенициллиновой аллергией и при нетяжелых инфекциях. Клиндамицин эффективен в отношении грамположительных и анаэробных бактерий и рассматривается в качестве препарата альтернативного выбора по отношению к пенициллину.
Таблица 23.1 Различные классы антибактериальных средств, используемых для лечения инфекций полости рта
|
Пенициллин V | |
|
Амоксициллин | |
|
Амоксициллин с клавулановой кислотой | |
|
Ампициллин | |
|
Тетрациклин | |
|
Доксициклин | |
|
Миноциклин | |
|
Цефалексин | |
|
Цефаклор | |
|
Эритромицин | |
|
Азитромицин | |
|
Кларитромицин | |
|
Клиндамицин | |
|
Метронидазол |
Цефалоспорины редко рассматривают в качестве препаратов выбора, но применяют при стафилококковой инфекции, например при остеомиелите или травме рта.
Метронидазол, обладающий анаэробным спектром антибиотической активности, становится препаратом выбора для лечения периодонтальных инфекций. Его чаще всего применяют в комбинации со вторым антибиотиком, эффективным в отношении аэробных бактерий.
Тетрациклины имеют ограниченное применение при периодонтальных инфекциях, но рассматриваются как альтернатива пенициллину V при лечении актиномикозов.
Роль хинолоновых антибиотиков в лечении обычных стоматологических инфекций остается невыясненной. Возможно, их применение оправдано при некоторых инфекциях, когда культуральные тесты на чувствительность к антибиотику дают положительный результат.
Взаимодействие лекарственных препаратов с антибиотиками, применяемыми в стоматологии, показано в табл. 23.2.
Таблица 23.2 Взаимодействия лекарственных средств с антибиотиками, применяемыми в стоматологии
|
Все антибиотики |
Снижают эффективность оральных контрацептивов Эффективность бактерицидных средств может быть снижена в комбинации с бактериостатическими антибиотиками |
|
Пенициллины и цефалоспорины |
Пробенецид ингибирует почечную экскрецию и пролонгирует действие Аллопуринол повышает риск неаллергической кожной сыпи у пациентов, принимающих ампициллин Биодоступность атенолола может быть снижена ампициллином |
|
Макролиды |
Могут повышать сывороточный уровень теофиллина, лития, карбамазепина, вальпроевой кислоты, циклоспорина и дигоксина Конкурируют с клиндамицином за места связывания на 5OS-субъединице рибосомы микроорганизмов Увеличивают биодоступность триазолама, повышая уровень седации Эритромицин может усилить эффекты пероральных антикоагулянтов, поэтому нужен мониторинг времени свертывания крови |
|
Тетрациклины |
Снижение абсорбции при назначении с антацидами, молочными продуктами и солями железа Барбитураты, фенитон, этанол и карбамазепин могут ускорить печеночный метаболизм доксициклина |
|
Метронидазол |
Избегать совместного применения с этанолом, этанолсодержащими продуктами и дисульфирамом Может потенцировать эффект варфариновых антикоагулянтов, поэтому нужен мониторинг времени свертывания крови Барбитураты могут уменьшить его эффективность Может повысить сывороточный уровень лития |
Лечение периодонтальных инфекций[править | править код]
Периодонтит (инфекция периодонта) может проявляться разнообразными острыми или хроническими формами с различной этиологией. У взрослых это обычно типичный хронический процесс с симптомами эритематозных десен, которые кровоточат при исследовании зондом или при чистке зубов. Отличительной чертой периодонтальной болезни является продолжающаяся инфекция удерживающих зубы тканей, приводящая к прогрессивнои утрате анатомическом связи десны с альвеолярной костью. Это самая частая причина выпадения зубов у взрослых.
Побочные эффекты антибиотиков
- Все антибиотики могут вызвать желудочно-кишечные расстройства и диарею
- Аллергические реакции чаще всего связаны с приемом пенициллина
- Противоинфекционные препараты изменяют нормальную микрофлору и повышают риск оппортунистического кандидоза, особенно у иммуносупрессивных больных
- Тетрациклины у детей вызывают длительную серо-желтую пятнистость зубов
Периодонтит часто остается незамеченным до тех пор, пока у больного не выпадет зуб или начнется острый процесс. Человек, сообщивший о кровоточивости десен или присутствии крови на зубной щетке, должен быть направлен на осмотр к стоматологу. У лиц младшей возрастной группы это может быть ювенильный периодонтит.
Лечение периодонтита[править | править код]
Лечение периодонтита направлено на уменьшение числа микроорганизмов, инфицирующих периодонт
Лечение периодонтита требует разнообразных приемов. Все эти подходы направлены на уменьшение числа и типов микроорганизмов, инфицирующих периодонт. Лечение зубного налета и гингивита — один из путей снижения количества супрагингивальных микроорганизмов и бактерий в налете. Однако в случае проникновения микробной инфекции в более глубокие ткани периодонта требуется назначение системных антибактериальных препаратов, промывание противоинфекционными средствами и хирургическая обработка.
Системные антибактериальные средства должны включать препараты, эффективные в отношении разнообразных анаэробных организмов. Выбор зависит от вида организмов, вызвавших болезнь, и их чувствительности к антибиотикам.
Тетрациклин и амоксициллин применяют в виде монотерапии или в комбинации с метронидазолом или ципрофлоксацином. Не так давно были рекомендованы низкие дозы доксициклина (20 мг 2 раза в день). Очевидно, что этот препарат не обладает достаточной антимикробной активностью и может быть эффективным в силу ингибирования коллагеназы (высвобождаемой бактериями в щелях), которая вызывает повреждение периодонта. Специальные прописи антибактериальных средств, используемых в стоматологии, включают:
- тетрациклинсодержащие монофиламентные нити;
- полимерный гель с доксициклином;
- гель с метронидазолом;
- порошок моноциклина;
- рассасывающийся чип с тетрациклином для дополнительного лечения устойчивых форм периодонтита.
Гели, нити, порошок и чипы помещают в периодонтальный карман вокруг зуба, в котором препарат медленно высвобождается на протяжении нескольких дней. Противопоказаниями для применения этих специальных дозированных лекарственных форм являются наличие острого периодонтального абсцесса и гиперчувствительность к отдельным препаратам.
Профилактическое использование противоинфекционных средств в стоматологии =[править | править код]
При стандартном лечении с отсутствием факторов риска и при нормальной иммунной системе пациента профилактического использования антибиотиков в стоматологии обычно не требуется. Однако больные с ранее существующей патологией миокарда или клапанов имеют риск развития вторичного эндокардита вследствие бактериемии. Транзиторная бактериемия (продолжительностью обычно менее 20 мин) имеет место при стоматологических вмешательствах, включая экстракции, оральную и максилофациальную хирургию, периодонтальную терапию, снятие зубных отложений и другие стоматологические процедуры. Специфические микроорганизмы, присутствующие в полости рта, могут стать причиной инфекционного миокардита у больных с факторами риска.
Во всем мире стоматологические консультативные группы составляют рекомендации по профилактическому применению антибиотиков при хирургических вмешательствах у пациентов с факторами риска. Амоксициллин, пенициллин V или приемлемые альтернативные средства (клиндамицин, макролиды или цефалоспорины), как правило, рекомендуют для профилактического приема перед стоматологической процедурой.
Профилактические рекомендации для предупреждения бактериального эндокардита не предназначены для пациентов с другими факторами риска
Ведется обширная полемика о риске, пользе и выборе антибактериальных средств у больных с суставными протезами. Антибактериальная профилактика может быть рекомендована пациентам со слабой иммунной системой. Не существует рекомендаций для каждой ситуации, поэтому необходимы консультации между лечащим врачом и стоматологом. Больные с факторами риска, у которых обнаруживают обширный кариес, гингивит, периодонтит наряду с плохой гигиеной ротовой полости, должны находиться на стоматологической лечебной программе, включающей устранение и предупреждение стоматологических заболеваний (табл. 23.3).
Таблица 23.3 Типы патологических состояний у пациентов с факторами риска бактериальных инфекций и необходимостью профилактики антибиотиками
- Бактериальный эндокардит может возникнуть у больных с:
- Протезами сердечных клапанов (биопротезы и гомотрансплантат)
- Бактериальным эндокардитом в анамнезе
- Хирургически установленными системно-легочными шунтами
- Сложными врожденными пороками сердца
- Ревматическими и другими приобретенными дисфункциями клапанов
- Гипертрофической кардиомиопатией
- Пролапсом митрального клапана с регургитацией
- Другие типы инфекций могут развиться у больных с:
- Подавленной иммунной системой
- Назначение антибактериальных средств профилактики и выбор лекарств проводят после консультаций между врачом и стоматологом в следующих ситуациях:
- Органный или тканевый трансплантат
- Травматическая челюстно-лицевая рана
- Химиотерапия злокачественной опухоли
- Сосудистый имплантат
- Суставный протез
- Почечный диализ
- Инсулинозависимый сахарный диабет
Распространенные небактериальные заболевания слизистой оболочки полости рта[править | править код]
Кандидозные инфекции[править | править код]
Candida albicans — самая частая причина возникновения грибковых инфекций полости рта. В последние годы частота кандидозов рта увеличивается, и это особенно характерно для больных с ВИЧ-инфекцией и вторичными иммунодефицитными состояниями. Недостаточное образование слюны у лиц с синдромом Шегрена или прием некоторых средств увеличивают риск кандидоза.
Участки кандидоза наблюдаются на щечной и нёбной слизистой оболочки рта, языке и обрабатываются антимикотическими средствами.
ЛЕЧЕНИЕ ГРИБКОВЫХ ИНФЕКЦИЙ ПОЛОСТИ РТА. Антимикотические средства, применяемые для лечения кандидоза:
- местные антимикотические средства: нистатин, клотримазол, амфотерицин В и хлоргексидин;
- системные антимикотические средства: флуконазол, итраконазол и кетоконазол.
Нистатин — препарат выбора при остром кандидозе полости рта
Средством выбора для лечения острого кандидоза полости рта является нистатин в виде раствора для полоскания, мази или таблеток. Также эффективно полоскание с хлоргексидином. Кандидозы на зубных протезах можно обрабатывать нистатином местно, но инфекция может сохраниться, т.к. грибы прикрепляются к основанию протеза, и это создает мощный источник повторного заражения. Обычно приходится погружать протез в раствор нистатина или хлоргексидина, или заменять протез. У некоторых больных местное применение может быть затруднено, поэтому может потребоваться системное использование кетоконазола или флуконазола (табл. 23.4) в случаях:
- некомплаентных больных;
- лечения хронического атрофического кандидоза;
- кандидоза у больных иммунодепрессией.
Таблица 23.4 Взаимодействия лекарств с системными антимикотическими средствами, применяемыми в стоматологии
- Кетоконазол
- Может повышать сывороточный уровень циклоспорина
- Риск гепатотоксичности с этанолом и другими гепатотоксичными средствами
- Сниженная биодоступность при совместном приеме с антацидами и Н2-гистаминовыми антагонистами
- Флуконазол
- Усиливает эффект варфариновых антикоагулянтов, поэтому необходим контроль времени свертывания крови
- Повышает уровень в плазме фенитона, такролимуса и, возможно, циклоспорина
Вирусные инфекции полости рта[править | править код]
Вирусы герпеса являются причиной большинства вирусных инфекций полости рта
Начальная герпетическая инфекция может проявляться у взрослых и детей в виде острого герпетического гингивостоматита или у взрослых в виде фаринготонзиллита, сопровождаемого лихорадкой и лимфаденопатией, сильной болью и острыми язвоподобными дефектами. Однако самое обычное проявление герпетической инфекции — рецидивирующий герпес лабиалис (простудная язва, лихорадочные пузыри), который начинается с продромальных симптомов покалывания или жжения, протекает обычно с образованием и вскрытием пузырьков, болью и завершается формированием корки.
Другие представители вирусов герпесной группы, такие как герпес зостер, вирус Эпштейна-Барр и редко вирусы Коксаки, также могут вызывать повреждения в полости рта. Лейкоплакия, которая наблюдается у больных ВИЧ, связана с вирусом Эпштейна-Барр.
Лечение начальных герпетических инфекций, как правило, симптоматическое и включает применение местных анестетиков, системных анальгетиков и растворов хлоргексидина. Рецидивирующий герпес лабиалис иногда реагирует на системный ацикловир. Местный ацикловир, или пенцикловир, примененный на ранней продромальной стадии, может уменьшить боль и площадь поражения. Валацикловир можно использовать для системного применения.
Острое афтозное изъязвление[править | править код]
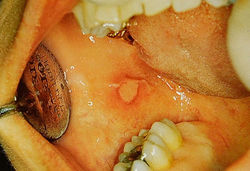
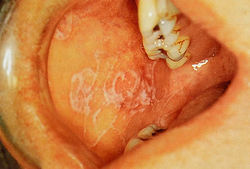
Возвратный афтозный стоматит (гангренозные язвы) — вероятно, одно из самых распространенных заболеваний слизистой оболочки полости рта, с частотой в общей популяции 20%. Мелкие афтозные язвы — самые обычные и проявляются как небольшие (< 5 мм в диаметре) болезненные изъязвленные дефекты, покрытые серой псевдомембраной (рис. 23.4). Эти язвы образуются на неороговевшей слизистой оболочки полости рта и латеральной кайме языка. Крупные афтозные язвы большего размера (> 1 см) менее распространены и очень болезненны.
Рис. 23.4 Мелкий афтозный дефект, локализованный на слизистой щеки. Характеризуется появлением вокруг язвы эри-тематозного гало, покрытого серой псевдомембраной. Афтозные язвы обусловливают болезненность при приеме пищи. Мелкие афтозные дефекты излечиваются без рубцевания (предоставлено John Wright).
Язвы слизистой оболочки полости рта
- Как правило, язвы — следствие травмы тканей рта
- Боль может свидетельствовать об афтозных язвах
- Язвы могут быть проявлением системного заболевания (например, ВИЧ-инфекции)
- Отсутствие эффекта лечения указывает на возможность злокачественной опухоли
Герпетиформные язвы встречаются в виде гроздей изъязвленных дефектов на нёбе, но они возникают редко. Их этиология остается неизвестной, однако эмоциональные стрессы, травмы и нехватка пищевых компоненетов играют роль в патологическом процессе. Язвы полости рта связаны с мальабсорбцией. Персистирующие и не реагирующие на лечение язвы часто иссекают для исключения рака полости рта.
Лечение афтозных язв только симптоматическое, как правило, препаратами местного действия (табл. 23.5). При часто повторяющихся эпизодах иногда требуется назначение системных глюкокортикостероидов.
Таблица 23.5 Местные и системные лекарственные средства, используемые для лечения афтозных язв
|
Местные средства | |
|
Местные анестетики |
Лидокаин в растворе для полоскания или мази |
|
Диклонин в растворе для полоскания | |
|
Дифенгидрамин в растворе для полоскания | |
|
Противовоспалительные глюкокортикостероиды |
Триамцинолон в мази |
|
Флуоцинонид в геле | |
|
Противоинфекционные |
Хлоргексидин в растворе для полоскания |
|
Тетрациклин в растворе для полоскания | |
|
Системные средства | |
|
Противовоспалительные глюкокортикостероиды |
Преднизон |
Другие заболевания слизистой оболочки[править | править код]
Красный плоский лишай и доброкачественный мембрано-слизистый пемфигоид являются хроническими слизисто-кожными болезнями
Красный плоский лишай и доброкачественный мембрано-слизистый пемфигоид вызывают воспаление слизистой оболочки полости рта и других тканей. Пемфигоид — это аутоиммунная болезнь, и, в то время как лишай обладает иммунным компонентом, этиология данного заболевания не вполне ясна.
Красный плоский лишай встречается у 0,5-1,5% взрослого населения и проявляется как болезненные красные изъязвленные дефекты (эрозивные или буллезные) или как бессимптомные неэрозивные формы на слизистой оболочки щек, нёба, десен или языка. Неэрозивные дефекты включают белые стрии (полоски Уикхэма) и сетчатые структуры (рис. 23.5). Могут наблюдаться дефекты кожи.
Пемфигоид вызывает болезненные красные изъязвленные дефекты вместе с десквамацией слизистого эпителия, но без стрий. Диагноз подтверждается флуоресцентным окрашиванием тканевых образцов.
Лечение острых симптомов красного плоского лишая проводится, как правило, местными противовоспалительными глюкокортикостероидами для того, чтобы устранить язвенные дефекты и раздражение. Местные глюкокортикостероиды, указанные в табл. 23.6, назначаются в гелевой форме и, по-видимому, дают самую благоприятную реакцию при минимальной абсорбции. При отсутствии реакции на эти процедуры используют более мощные местные глюкокортикостероиды. Иногда рекомендуют системный преднизон и триамцинолон непосредственно в область поражения.
Пемфигоид часто благоприятно отвечает на лечение глюкокортикостероидами. Однако серьезный невосприимчивый пемфигоид требует лечения системными глюкокортикостероидами, такими как преднизон, или иммуносупрессивными средствами, например азафиоприном. Также в терапии иногда используют дапсон.
Рис. 23.5 Ретикулярный или неэрозивный красный плоский лишай на слизистой щеки. Светлый сетевидный дефект. Этот тип лишая, по-видимому, протекает бессимптомно, в отличие от язвенных форм болезни (предоставлено John Wright).
Таблица 23.6 Глюкокортикостероиды, применяемые для местного лечения лишая платиподии и пемфигоида
- Мощные местные глюкокортикостероиды
- 0,25% дексаметазон
- 0,20% флуоцинолон
- 0,05% флуоцинонид
- Самые мощные местные глюкокортикостероиды
- 0,05% бетаметазон
- 0,05% клобетазол
- 0,05% галобетазол
Как и в других случаях, длительное применение системных глюкокортикостероидов или иммуносупрессивных средств требует тщательного наблюдения. Использование местных глюкокортикостероидов может привести к подавлению иммунной системы ротовой полости и развитию кандидоза.
Болезни полости рта, обусловленные приемом лекарственных средств[править | править код]
У многих больных, которые принимают назначенные лекарства, отмечаются нежелательные эффекты в виде болезненных реакций слизистой оболочки полости рта (стоматит). Мукозит и изъязвления связаны с химиотерапией рака. Могут также наблюдаться лихеноидные, волчаночные, эритематозоподобные, пузырчатоподобные реакции и разнообразные полиморфные эритемы (табл. 23.7).
Местные лекарственные средства, используемые в стоматологии
- Хлоргексидин изменяет вкус и вызывает легко удаляемые пятна на зубах
- Глюкокортикостероиды могут вызвать местный зуд, жжение и покраснение слизистой оболочки полости рта
- Обильное нанесение местных средств на обнаженную поверхность может привести к системной токсичности
Системные лекарственные средства, используемые для лечения болезней слизистой оболочки полости рта
- Глюкокортикостероиды могут вызвать подавление адренокортикальной активности
- Азатиоприн может вызвать супрессию костного мозга, вторичные инфекции и неоплазию
- Дапсон может вызвать тяжелые кожные реакции и поражение крови
Таблица 23.7 Побочные эффекты лекарственных средств в полости рта
|
Побочные эффекты |
Лекарственные средства, вызывающие этот эффект |
|
Лихеноидная лекарственная сыпь |
Аллопуринол, фуросемид, хлорохин, хлорпропамид, соли золота, метилдопа, соли лития, ртуть, пеницилламин, фенотиазины, стрептомицин, пропранолол, хинидин, спиронолактон, тиазиды, тетрациклины, толбутамид |
|
Волчаночная эритематозоподобная сыпь |
Соли золота, фенитоин, гризеофульвин, изониазид, пенициллин, примидон, прокаинамид, тиоурацил, гидралазин, стрептомицин, метилдопа |
|
Пузырчатоподобная лекарственная сыпь |
Пеницилламин, фенобарбитал, рифампицин, каптоприл |
|
Эритема полиморфная |
Противомалярийные средства, барбитураты, карбамазепин, салицилаты, хлорпропамид, сульфонамиды, клиндамицин, тетрациклины |
|
Гиперплазия десен |
Фенитон, циклоспорин, нифедипин (и другие блокаторы кальциевых каналов) |
|
Ксеростомия |
Анорексигенные средства, антидепрессанты, изотретиноин, антихолинергические средства, антиконвульсанты, антигистаминные средства, каптоприл, клонидин, празозин, резерпин, дифлунизал, пироксикам, антипаркинсонические средства, антипсихотические средства, диуретики, циклобензаприн, опиоиды, альбутерол |
Контактные аллергические реакции могут появляться в полости рта, но не всегда. Ангионевротический отек вызывают некоторые лекарственные средства и зубные пасты, содержащие компоненты корицы. Стоматологические материалы, включая металлы и акриловые полимеры, обусловливают аллергические реакции мягких тканей.
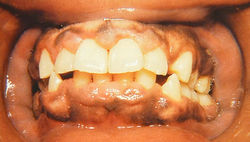
Фенитон, циклоспорин и блокаторы кальциевых каналов могут вызвать гиперплазию десен (рис. 23.6). Она развивается у 40% пациентов, принимающих фенитон. Среди блокаторов кальциевых каналов исрадипин обладает наименьшей вероятностью индукции гиперплазии десен. Слизистая оболочка десен начинает набухать и покрывает зубы. В тяжелых случаях гипертрофированная слизистая оболочка полностью закрывает зубы, что требует хирургического вмешательства.
Рис. 23.6 Лекарственная гиперплазия десен. Сосочки десен проявляют умеренную гиперплазию, связанную с применением фенитона. Внимание к гигиене полости рта и рутинное удаление зубных камней для контролирования местных факторов позволяет снизить тяжесть гиперплазии. Похожую гиперплазию вызывают циклоспорин и антагонисты ионов кальция.
Антихолинергические средства часто уменьшают секрецию слюны, приводя к лекарственной ксеростомии. Сухость во рту может быть также следствием системных заболеваний, что следует учитывать в этих случаях.
Ксеростомия
- Частая причина «горящего языка»
- Повышает риск кариеса
- Повышает риск кандидоза
- Может быть вызвана назначенными лекарственными средствами
Коррекция побочных эффектов лекарственных средств[править | править код]
Коррекция побочных эффектов лекарственных средств в полости рта включает:
- идентификацию подозрительного препарата;
- совместный с терапевтом и пациентом поиск альтернативного препарата, если это возможно. Кроме того, симптоматическое лечение используют для лучшей гигиены полости рта и уменьшения зубного налета. Симптомы острого воспаления часто купируются местными или общими глюкокортикостероидами. Антимикотические средства, такие как нистатин или хлоргексидин, эффективны при сопутствующем кандидозе. Полоскание с местными анестетиками эффективно при стоматите, вызванном противоопухолевой химиотерапией.
Сухость во рту вызывает трудности в лечении, поскольку нет подходящих искусственных заменителей слюны, а препараты, увеличивающие отделение слюны, недостаточно эффективны. У пациентов, получающих лучевую терапию шеи и головы, иногда эффективен пилокарпин. Недавно введенный для терапии сухости рта холиномиметик цевимелин вызывает синдром Шегрена.
Читайте также[править | править код]
Литература[править | править код]
- Meecham JC, Seymour RA. Drug Dictionary for Dentistry. Oxford: Oxford University Press; 2002. [A handy guide to drugs used in dentistry.]
- Rees TD. Drugs and oral disorders. Periodontology 2000 1998; 18: 21-36. [An updated review of oral manifestations of drug reactions.]