Переломы позвоночника в поясничном отделе
Содержание
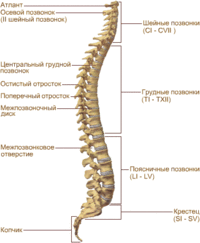
Переломы позвоночника в поясничном отделе[править | править код]
Описание всех переломов поясничных позвонков выходит за рамки этой книги, но спортивному врачу, вероятно, придется лечить легкие переломы. К таковым относятся компрессионный перелом тела позвонка, переломы остистого и поперечных отростков, повреждение замыкательной пластинки у подростков, усталостный перелом ножек дуги позвонка или крестца.
Компрессионный перелом обычно возникает при чрезмерном сгибании, перелом остистого и поперечных отростков — в результате прямого удара или вращения. У подростков возможен отрывной перелом замыкательной пластинки более мощными и прочными связками позвоночника. Есть сообщения об усталостных переломах ножек дуг нижних поясничных позвонков, как правило, у силовых подающих в крикете. Усталостные переломы крестца встречаются редко и в большинстве случаев представляют собой результат перегрузки у бегунов.
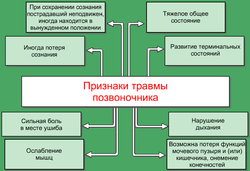
Признаки перелома позвоночника[править | править код]
- Жалобы или анамнестические данные, указывающие на острую тяжелую травму.
- Постепенно нарастающая односторонняя боль в пояснице или ягодицах.
- Стойкая боль в спине после ЛФК.
- Боль в спине или паравертебральная боль с локальной болезненностью при пальпации.
- Выявление перелома лучевыми методами.
Симптомы и клиническая картина[править | править код]
Анамнез и жалобы[править | править код]
О переломе поясничных позвонков следует подумать, если спортсмен, получивший сильный удар или сам ударившийся обо что-нибудь на большой скорости, жалуется на боль в спине. Усиление боли, когда спортсмен садится, и ослабление, когда он ложится на спину, может быть признаком компрессионного перелома. Необходимо подробно расспросить спортсмена о неврологических расстройствах и нарушениях функции толстой кишки и мочевого пузыря. Важно установить механизм травмы и силу воздействия. Подозрение на перелом вызывают падения с большой высоты, сильные столкновения, ныряние. Хроническая боль в пояснице, не поддающаяся консервативному лечению, может быть проявлением усталостного перелома ножек дуги позвонка либо крестца. Спортсменок необходимо расспросить об особенностях питания и менструальной функции, чтобы выявить факторы риска остеопороза. Усиление боли при разгибании поясничного отдела может указывать на усталостный перелом заднего полукольца позвонка. При хронической боли важно исключить недавние изменения частоты и интенсивности тренировок или соревнований. Врач должен также попросить спортсмена как можно точнее указать место дискомфорта, так как при усталостных переломах крестца боль возможна не в пояснице, а в ягодицах.
Физикальное исследование[править | править код]
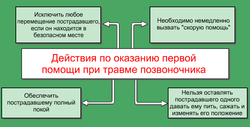
При острой боли осмотр не должен создавать дополнительной нагрузки на спину, и при необходимости повернуть больного его перекатывают «как бревно», поворачивая плечи и таз одновременно. Пальпируют позвоночник для выявления симптома ступеньки, гематомы, болезненности по срединной линии или по бокам от нее. Затем должно быть проведено полное неврологическое исследование, включающее оценку движений, чувствительности и рефлексов. Проверяют чувствительность промежности и анальный рефлекс.
При хронической боли необходимо оценить амплитуду активных и пассивных движений в поясничном отделе. Усиление боли при разгибании должно насторожить в отношении перелома заднего полукольца позвонков. Необходимо также пропальпировать крестец, так как усталостные переломы крестца обычно болезненны при пальпации. Усталостный перелом крестца помогают также выявить две пробы — удержание равновесия на одной ноге и прыжки на одной ноге.
Лучевая диагностика[править | править код]
Проводят рентгенографию позвоночника в прямой, боковой и косых проекциях. С помощью этих снимков устанавливают форму позвоночника, отек мягких тканей, расстояние между остистыми отростками, высоту тел позвонков, наличие сколиоза или нестабильности. Компрессионный перелом выглядит как нарушение целости передневерхней части тела позвонка. Необходимо сравнить переднюю и заднюю высоту тела поврежденного позвонка с высотой соседних позвонков. Исследуют как можно внимательнее расстояние между остистыми отростками. Если оно увеличено, значит, возможен нестабильный перелом. При простых компрессионных переломах высота тела позвонка меняется очень мало и нет ни расхождения остистых отростков, ни ротации отломков (на снимке в прямой проекции).
Переломы остистых отростков лучше видны на боковом снимке. Необходимо как можно точнее измерить расстояние между остистыми отростками и сравнить его с расстоянием между соседними отростками. Несмотря на то что отломившаяся часть отростка может сильно сместиться, оставшаяся часть должна сохранять нормальное расположение по отношению к соседним позвонкам.
Переломы поперечных отростков лучше искать на прямом снимке. Перелом одного поперечного отростка считается легким, но наличие нескольких таких переломов должно навести на мысль о тяжелой травме.
Рентгеновские снимки обычно не позволяют увидеть усталостные переломы ножек дуги или крестца. Иногда эти переломы можно обнаружить по таким признакам, как костная мозоль или соединительнотканные спайки.
Специальные методы[править | править код]
Уточняющая лучевая диагностика показана при компрессионных переломах, множественных переломах остистых или поперечных отростков и при сохранении симптомов несмотря на консервативное лечение. КТ позволяет дифференцировать компрессионный и более сложный перелом тела позвонка, например оскольчатый или перелом Чанса (горизонтальный перелом тела, дуги и ножек дуги позвонка). Кроме того, КТ позволяет исключить тяжелые сопутствующие переломы при множественных переломах остистых или поперечных отростков. У спортсменов с усталостными переломами ножек дуги или крестца, возможно, будут видны соединительнотканные спайки по линиям переломов. Множественные переломы остистых или поперечных отростков или любые неврологические нарушения служат показанием к МРТ. Она обеспечивает превосходную визуализацию нервных структур и связок заднего опорного комплекса позвоночника.
Если рентгенография и КТ не выявили ничего, возможно, однофотонная эмиссионная томография или М РТ обнаружат усталостные переломы ножек дуги поясничного позвонка или крестца. Спортсменкам с компрессионными или усталостными переломами поясничных позвонков проводят денситометрию костей для выявления остеопороза.
Лечение[править | править код]
Компрессионные переломы[править | править код]
Основу лечения легких переломов поясничных позвонков составляют консервативные методы. Компрессионные переломы без смешения или с незначительным смещением требуют ношения (для разгрузки позвоночника) пояснично-крестцового корсета или грудо-пояснично-крестцового ортеза в течение 6— 12 нед. В это время следует регулярно проводить рентгенографию, так как возможно дальнейшее сплющивание тела позвонка или появление нестабильности. По окончании иммобилизации и примерно через 4—6 нед после снятия корсета или фиксатора проводят рентгенографию в положении стоя при сгибании и разгибании туловища для окончательной оценки формы позвоночника. Как только клинически и рентгенографически подтверждено выздоровление, спортсмен может переходить к ЛФК, направленной на восстановление амплитуды движений и физической работоспособности. После восстановления амплитуды движений переходят к силовым упражнениям.
Переломы остистых и поперечных отростков[править | править код]
Переломы остистых и поперечных отростков лечат путем ограничения физической активности и ношения пояснично-крестцового корсета для уменьшения боли. Большинство таких переломов срастается примерно через 6 нед. Как только боль стихла и спортсмен почувствовал себя хорошо начинают ЛФК, направленную на восстановление амплитуды движений и физической работоспособности. По мере адаптации к нагрузкам переходят к силовым упражнениям.
Усталостные переломы крестца и ножек дуги позвонка[править | править код]
Усталостные переломы крестца лечат консервативно путем ограничения физической активности и разгрузки крестца. Как только симптомы стихают, начинают постепенно активизировать больного, возобновляют нагрузку на крестец и восстанавливают физическую активность в полном объеме.
Усталостные переломы ножек дуги позвонка, выявленные вовремя, до возникновения несрастания, лечат с помощью грудо-пояснично-крестцового ортеза в течение 6—12 нед. Регулярно проводят рентгенографию, чтобы оценить форму и стабильность позвоночника. Для подтверждения сращения перелома перед снятием ортеза может потребоваться КТ. Переломы ножек, выявленные поздно, когда появились признаки несрастания, лечат хирургически путем спондилодеза и инструментальной фиксации.
Повреждения кольцевого апофиза[править | править код]
В литературе описаны лишь отдельные случаи повреждения кольцевого апофиза у подростков. Общепринятой тактики лечения нет. Достаточно сказать, что по данным клинических наблюдений консервативное лечение бессимптомных повреждений дало хорошие результаты. У больных с корешковыми симптомами или перемежающейся хромотой (болью с иррадиацией в ноги при физической нагрузке, например ходьбе) хорошие результаты дала хирургическая декомпрессия спинного мозга при выпячивании назад замыкательной пластинки.
Профилактика[править | править код]
К счастью, переломы поясничных позвонков — редкий тип травмы для спортивных соревнований. Чтобы избежать переломов, достаточно соблюдать правильную технику при блокировке нападающих, использовать необходимые защитные средства и поддерживать тренированность мышц передней брюшной стенки и поясницы.
Прогноз[править | править код]
Исход легких переломов поясничных позвонков у спортсменов не известен, но, судя по аналогичным данным у взрослых неспортсменов, прогноз должен быть благоприятный. Если сохранена форма позвоночника, восстановление будет практически полным, с минимальными остаточными симптомами.
Возвращение к спорту[править | править код]
В настоящее время в литературе нет рекомендаций о допуске к спортивным занятиям после переломов поясничных позвонков. Клинические и рентгенологические признаки сращения позволяют спортсмену перейти к функциональному восстановлению с помощью ЛФК на поэтапной последовательной основе. Начало тренировок с учетом спортивной специализации допускается только после восстановления полного безболезненного объема движений.
Читайте также[править | править код]
- Массаж при переломе позвоночника
- Переломы позвоночника в шейном отделе
- Тренировка пресса при боли в спине
- Спортивная травма позвоночника - лечение
- Растяжение связок позвоночника в поясничном отделе
- Боль в спине
- Боль в пояснице
- Грыжа межпозвоночного диска
- Спондилолиз
- Спондилолистез (лечение)
- Лечение боли в спине
- Реабилитация при болях в спине
- Массаж при остеохондрозе
- Массаж при радикулите
- Массаж при межреберной невралгии
Литературные источники[править | править код]
- Folman Y, Gepstein R: Late outcome of nonoperative management of thoracolumbar vertebral wedge 1 fractures. J Orthop Trauma 2003; 17(3): 190.
- Johnson AW et al: Stress fractures of the sacrum. An atypical cause of low back pain in the female athlete. Am J Sports Med 2001; 29:498.
- Parvataneni HK et al: Bilateral pedicle stress fractures I in a female athlete: case report and review of the literature. Spine 2004;29(2):19.