Спондилолистез (лечение)
Содержание
Симптомы спондилолистеза[править | править код]
- Жалобы на боль в спине или ноге (бывают не всегда).
- усиление боли при разгибании поясницы и напряженность (спастичность) задней группы мышц бедра.
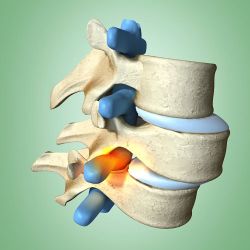
- Смещение одного из поясничных позвонков вперед относительно нижележащего позвонка.
Согласно классификации Уилтса, выделяют пять типов спондилолистеза.
Тип I, диспластический, или врожденный, спондилолистез, — врожденное недоразвитие суставных отростков позвонков L5 и S1, приводящее к соскальзыванию позвонка L5 с позвонка S1. Тип II, спондилолизный спондилолистез, — смещение вперед тела позвонка вследствие дефекта в межсуставной части дуги при сохранении нормального положения задних элементов (заднего полукольца позвонка). Дефект в межсуставной части дуги может представлять собой спондилолитический перелом, острый перелом или удлинение целой, не имеющей дефектов межсуставной части дуги. Тип III, дегенеративный спондилолистез, возникает у пожилых и сопровождается артропатией межпозвоночных суставов и стенозом позвоночного канала. Тип IV, травматический спондилолистез, — это острый перелом любой части позвонка, за исключением межсуставной части дуги. Тип V, патологический спондилолистез, — это поражение ножек или межсуставной части дуги, обусловленное заболеванием костей или опухолью. У спортсменов встречается преимущественно спондилолизный спондилолистез, он и будет предметом нашего обсуждения.
Спондилолиз и спондилолизный спондилолистез, по-видимому, развиваются у людей с генетической предрасположенностью и часто сочетаются. Спондилолиз встречается у 4—6% населения. Спондилолистез сопутствует 50—80% дефектов межсуставной части дуги у спортсменов, по данным начального рентгенологического исследования. У спортсменов, занятых в видах спорта высокого риска (футбол, в том числе американский, гимнастика), спондилолиз и спондилолистез могут возникать чаще, чем среди людей, не занимающихся спортом и не предъявляющих характерных жалоб. По данным недавно проведенного крупного исследования с участием старшеклассников и студентов, играющих в американский футбол, у спортсменов со спондилолизом или спондилолистезом в 2 раза чаще отмечаются приступы боли в спине, чем у спортсменов, не имеющих этой патологии. Исследования естественного течения спондилолиза у молодых спортсменов показали, что примерно в 40% случаев в течение ближайших 5 лет возникают признаки прогрессирования, но прогрессирования небольшого (10%), не вызывающего нарастания симптомов.
Клиническая картина[править | править код]
Анамнез и жалобы[править | править код]
Обычно спортсмены обращаются по поводу боли в спине, но у значительной части больных жалоб не бывает. От чего зависит тяжесть проявлений, сказать трудно. В исследованиях с участием молодых спортсменов со спондилолизным спондилолистезом типичные проблемы — боль и нарушение трудоспособности — не отмечены. У спортсменов со спондилолизным спондилолистезом позвонков L4—L5 (смешение более 25%) или дегенеративными изменениями межпозвоночного диска в месте смещения жалобы на боль в спине более вероятны. Однако даже при боли в спине или ноге редко бывают неврологические нарушения. Если они возникают, то обычно соответствуют корешковым.
Физикальное исследование[править | править код]
Физикальное исследование в большинстве случаев малоинформативно. У подростков обычно находят усиление боли при разгибании поясницы и спастичность (напряжение) задней группы мышц бедра. Уменьшение амплитуды движений в поясничном отделе и болезненность его при пальпации — характерные, но неспецифичные проявления спондилолистеза. При значительном смещении (III или IV степени) можно пропальпировать уступ — углубление над остистым отростком сместившегося позвонка. Смещения легких степеней очень трудно определить пал ьпаторно. Симптом натяжения (симптом Ласега) обычно отрицательный, и неврологическое исследование, как правило, не обнаруживает патологии. Если и отмечаются неврологические нарушения, то часто в виде парезов мышц, иннервируемых корешком, исходящим на уровне смещения, как, например, парез длинного разгибателя большого пальца при дефекте межсуставной части дуги позвонка L5. При контрактуре задней группы мышц бедра возможно изменение походки. Выраженная контрактура или сгибание ног в тазобедренном и коленном суставах, наклон таза вперед и усиленный поясничный лордоз могут указывать на нестабильность позвоночника.
Лучевая диагностика[править | править код]
Рентгенологически спондилолистез проявляется передним смещением позвонка по отношению к нижележащему позвонку. Спондилолизный спондилолистез возможен в любом сегменте поясничного отдела позвоночника, но чаще поражаются позвонки L5—S1. Для определения степени смещения надо разделить величину смещения в миллиметрах на максимальный переднезадний размер нижележащего позвонка (позвонка S1) и умножить полученное значение на 100. Согласно классификации Мейердинга, выделяют пять степеней смещения: I степень — <25%, II степень —25—50%, III степень — 50—75% и IV степень — > 75%. Смещение V степени, или спондилоптоз, встречается редко. При спондилолизном спондилоли-стезе дефект межсуставной части дуги позвонка гораздо легче увидеть на обзорных снимках. Приблизительно у 75% больных на момент обращения будет смещение I или II степени. Смещение III, IV и Vстепеней бывает лишь в 5% случаев. Угол сагиттальной ротации показывает степень пояснично-крестцового кифоза. К рентгенографическим признакам вероятного прогрессирования спондилолистеза относятся высокая степень смещения на момент обращения и выраженный пояснично-крестцовый кифоз. Наличие при смещениях высоких степеней куполообразного крестца и трапециевидного позвонка L5 не влияет на риск дальнейшего смещения. Признаком прогрессирования служит увеличение смещения на 10— 15% или увеличение подвывиха позвонка на 4—5 мм. Целесообразность рентгенографии поясничного отдела позвоночника в положениях сгибания и разгибания при спондилолизном спондилолистезе не доказана.
Специальные методы[править | править код]
КТ с высоким разрешением (толщина срезов 1 —2 мм) может достаточно четко показать щель спондилолиза в межсуставной части дуги. Кроме того, КТ полезна в качестве предоперационного метода обследования: с ее помощью можно без труда оценить анатомию, размер и положение ножки дуги. Хорошо бывает видна также сопутствующая дисплазия.
МРТ позволяет оценить состояние межпозвоночных дисков. При дегенеративных изменениях сигнал от диска становится слабее (на Т2-изображениях) вследствие уменьшения содержания жидкости. Предполагается, что прогрессирование спондилолистеза у взрослых связано с непрерывной дегенерацией межпозвоночных дисков. Кроме того, с помощью МРТ можно оценить сдавление спинномозгового корешка: его легче увидеть на Т1-изображениях по исчезновению сигнала от жировой ткани, окружающей спинномозговой корешок. Важно обратить внимание, где зажат корешок: в межпозвоночном отверстии вследствие уменьшения его вертикального размера или между заднелатеральной частью межпозвоночного диска и сохранной межсуставной частью дуги вышележащего позвонка.
У спортсменов, которым планируется операция, выраженное вертикальное сужение межпозвоночного отверстия может быть показанием к проведению корпородеза для восстановления ширины отверстия. В определении объема операции может помочь провокационная дискография. Считается, хотя это и спорно, что появление во время дискографии соседнего сегмента типичной боли в пояснице можно рассматривать как показание к расширению спондилодеза и на этот сегмент.
Лечение[править | править код]
Консервативное лечение[править | править код]
Дети и подростки. Цель лечения спондилолизного спондилолистеза — ослабление симптомов, а не заращение дефекта в межсуставной части дуги. При бессимптомном спондилолистезе I или II степени нет необходимости в лечении и ограничении физической активности или спортивных занятий. Юным спортсменам рекомендуется повторная рентгенография с интервалом 4—6 мес в возрасте до 10 лет, 1 раз в 6 мес в возрасте от 10 до 15 лет, а затем 1 раз в год до созревания скелета. При бессимптомном спондилолистезе III или IV степени противопоказаны занятия контактными видами спорта и рекомендуется операция.
При клинически явном спондилолистезе I или II степени назначают иммобилизацию позвоночника (на 6—8 нед), ограничение физической активности и упражнения для укрепления мышечного корсета, преимущественно сгибательные. Иммобилизация позвоночника нужна не для предотвращения дальнейшего сползания позвонка, а для ослабления симптомов. У двух третей подростков со спондилолистезом Гили II степени консервативное лечение будет эффективно. До созревания скелета рекомендуется периодическая рентгенография.
При клинически явном спондилолистезе III и IV степени консервативное лечение (иммобилизация позвоночника, ограничение физической активности и реабилитация) эффективно менее чем в 10% случаев. Большинству спортсменов необходимо хирургическое вмешательство.
Взрослые. Мы считаем, что консервативное лечение у взрослых должно быть таким же, как при острой боли в пояснице. Длительный постельный режим и ограничение физической активности не рекомендуются. Может быть полезно симптоматическое лечение, состоящее в прикладывании пузыря со льдом или холодных компрессов к пояснице. Эффективность чрескожной электронейростимуляции не доказана. Кроме того, не доказано, что мануальная терапия дает стойкий эффект у этих больных.
Показано, что сгибательные упражнения с наклоном таза и наклоны в положении сидя с касанием грудной клеткой бедер обеспечивают как кратковременное, так и длительное улучшение. Кратковременное улучшение можно наблюдать при интенсивной ЛФК и растяжке, дополненных интенсивными упражнениями с сопротивлением. Недавно было показано, что для обезболивания и сохранения подвижности эффективны упражнения на совместное сокращение глубоких мышц живота и многораздельных мышц выше дефекта дуги.
Риск прогрессирования[править | править код]
Значительное прогрессирование — смещение более чем на 10% — наблюдается лишь у небольшой части больных. Незначительное прогрессирование — смещение менее чем на 10% — можно встретить почти у 75% спортсменов-подростков. Риск прогрессирования не зависит от вида спорта, и нет данных, чтобы прогрессирование сопровождалось нарастанием симптомов. Прогрессирование характерно в период пубертатного ускорения роста и маловероятно после созревания скелета. В последнем случае прогрессирование связано с дегенерацией межпозвоночного диска. Наиболее склонны к прогрессированию женщины и больные с диспластическим спондилолистезом.
Хирургическое лечение[править | править код]
Дети и подростки. Показания к хирургическому вмешательству у спортсменов-подростков включают стойкую боль, не исчезающую несмотря на консервативное лечение в течение 6—12 мес; прогрессирующее смещение более чем на 50%; стойкие неврологические нарушения и изменения походки вследствие смещения позвонка и сопутствующего мышечного спазма. Спондилолистез высокой степени — относительное показание к операции.
Эталонный метод при спондилолизном спондилолистезе I и II степени — заднебоковой спондилодез in situ с помощью фрагмента гребня подвздошной кости. Декомпрессивная ламинопластика показана, только если есть тяжелые неврологические нарушения. Если в результате смещения высокой степени поперечный отросток позвонка L5 оказался спереди и снизу от крыльев крестца, рекомендуется провести спондилодез и позвонка L4, а также использовать гипсовый корсет в послеоперационном периоде. На костный трансплантат, помещенный в боковую щель между поперечным отростком позвонка L5 и крыльями крестца, воздействует значительная сила сдвига. Если заполнить костным трансплантатом боковую щель вплоть до поперечного отростка позвонка L4, трансплантат, за счет вертикального положения, будет испытывать меньшее воздействие. В последнее время у подростков во избежание проведения расширенного спондилодеза стали использовать скрепляющие конструкции.
Более 90% больных ощутят уменьшение боли и ослабление неврологических нарушений, независимо от степени спондилолистеза. При смещениях низкой степени результаты спондилодеза без инструментальной фиксации лучше, если в первые 6 нед после операции применяется иммобилизация. Тогда более чем в 90% случаев можно ожидать превосходных результатов: исчезновения боли в спине и неограниченной подвижности как минимум в течение 2 лет.
Взрослые. Взрослым спортсменам со спондилолизным спондилолистезом хирургическое вмешательство показано, если по истечении 6—12 мес консервативного лечения не удалось уменьшить симптомы настолько, чтобы сохранить качество жизни. Показаниями служат также стойкие корешковые симптомы, перемежающаяся хромота или неврологические нарушения.
Легкие смещения (низких степеней) лечат с помощью заднебокового спондилодеза позвонков L5—S1 с использованием фрагмента гребня подвздошной кости и инструментальной фиксации. Если предоперационное обследование указывает на тяжелое дегенеративное заболевание межпозвоночного диска в соседнем сегменте, необходимо самым серьезным образом рассмотреть возможность расширения спондилодеза на этот сегмент. Если имеются корешковые симптомы или перемежающаяся хромота, дополнительно проводят деком прессивную ламинопластику.
Значительные смещения (высоких степеней) лечат с помощью заднебокового спондилодеза позвонков L4—S1 фрагментом гребня подвздошной кости и фиксирующими приспособлениями. Результаты операции у взрослых лучше, если удалось прочно соединить позвонки. Показано, что такая вероятность выше при использовании методов, основанных на спондилоде-зе тел позвонков (передний, задний и проходящий через межпозвоночные отверстия спондилодез тел поясничных позвонков). Однако клинически результаты изолированного заднелатерального спондилодеза и заднелатерального спондилодеза в сочетании со спондилодезом тел позвонков почти не различались.
Возвращение к спорту[править | править код]
Возвращению к спортивным занятиям под-постков после спондилодеза поясничных позвонков посвящено не так много работ. На сегодняшний день мнения хирургов из Обшества по изучению сколиоза таковы, что примерно 50% считают нецелесообразными занятия спортом в течение 6 мес после операции. Треть хирургов считают возможным возвращение к контактным (жестким) видам спорта через 1 год. Против возвращения к контактным (жестким) видам спорта после смещения низкой степени высказываются 16% специалистов. Четверть хирургов считают невозможным продолжать занятия контактными видами спорта при смещениях высоких степеней. Неограниченный допуск к спортивным занятиям возможен у спортсменов со стабильным спондилодезом, прошедших полный курс реабилитации и не предъявляющих жалоб в течение 1 года.
Пока не известны случаи возвращения к соревнованиям взрослых спортсменов после спондилодеза поясничных позвонков. В этой возрастной группе необходимо учитывать риск дегенеративных изменений в соседнем сегменте. Взрослым спортсменам следует рекомендовать упражнения для выносливости сердечно-сосудистой системы, но возвращаться к контактным видам спорта им не рекомендуется.
Читайте также[править | править код]
- Тренировка пресса при боли в спине
- Спортивная травма позвоночника - лечение
- Растяжение связок позвоночника в поясничном отделе
- Боль в спине
- Боль в пояснице
- Грыжа межпозвоночного диска
- Спондилолиз
- Переломы позвоночника в поясничном отделе
- Лечение боли в спине
- Реабилитация при болях в спине
- Массаж при остеохондрозе
- Массаж при радикулите
- Массаж при межреберной невралгии
Литературные источники[править | править код]
- Hilibrand AS, Silva МТ: The surgical management of isthmic (spondylotic) spondylolisthesis. Semin Spine Surg 2003; 15(2):160.
- Kuntz К et al: Cost-effectiveness of fusion with and without instrumentation for patients with degenerative spondylolisthesis and spinal stenosis. Spine 2000;25:1132.
- Lurie JD et al: Rates of advanced spinal imaging and spine surgery. Spine 2003;28(6):616.
- Moller H, Hedlund R: Instrumented and noninstru-mented posterolateral fusion in adult spondylolisthesis: a prospective randomized study: Part 2. Spine 2000;25:1716.
- Rainville J, Mazzaferro R: Evaluation of outcomes of aggressive spine rehabilitation in patients with back pain and sciatica from previously diagnosed spondylolysis and spondylolisthesis. Arch Phys Med Re-habil 2001;82:1309.
- Rainville J et al: Evaluation and conservative management of lumbar spondylolysis and spondylolisthesis. Semin Spine Surg 2003; 15(2): 125.
- Rhee JM, Riew KD: Radiographic assessment of lumbar spondylolisthesis. Semin Spine Surg 2003; 15(2): 134.