Побочные эффекты
Источник: «Наглядная фармакология».
Автор: X. Люльман. Пер. с нем. Изд.: М.: Мир, 2008 г.
Содержание
Побочные действия лекарственных веществ[править | править код]
Желаемое (основное) действие лекарства направлено на изменение функций организма, приводящее к улучшению состояния пациента. Лекарства могут оказывать также нежелательное (побочное) действие, приводящее к ухудшению состояния, обострению заболевания или даже к смерти больного.
Читайте также: Побочные действия лекарственных средств
Причины побочных эффектов[править | править код]
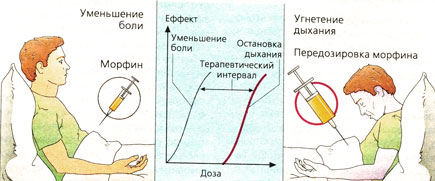
Передозировка (А). Если лекарство назначено в повышенной дозе (для достижения лечебного эффекта), то могут пострадать другие функции организма.
Морфин при правильной дозировке действует как болеутоляющее средство, влияя на болевые центры ЦНС. При передозировке, однако, он угнетает дыхательный центр, вызывая остановку дыхания. Дозозависимость обоих эффектов представлена на кривых доза-эффект. Расстояние между двумя кривыми характеризует различие между терапевтической и токсической дозой. Этот безопасный интервал называется терапевтическим интервалом.
Наряду с дозой важна скорость введения лекарства: чем быстрее оно достигнет крови, тем выше его концентрация. При приеме морфиноподобных средств их начальная концентрация при в/в введении терапевтически не столь важна, но может вызывать побочные явления (наркотическое состояние; паралич дыхательных центров).
«Лекарство от яда отличается только дозой» (Парацельс). Это относится ко всем веществам, в том числе к природным ядам. Ни одно из соединений само по себе не является токсичным! Для определения степени токсичности вещества необходимо знать: 1) в какой дозе вещество действует и 2) в какой дозе оно вредит организму.
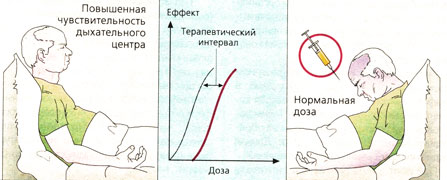
Повышенная чувствительность (Б). При повышенной чувствительности к препарату побочный эффект может возникать при нормальной дозировке. Повышенная чувствительность дыхательного центра к морфину наблюдается у больных с хроническим заболеванием легких, у новорожденных или при совместном применении с другими средствами, угнетающими дыхание. Кривая доза-эффект сдвигается влево, и уже малая доза морфия может вызвать остановку дыхания. Повышенная чувствительность бывает обусловлена генетической аномалией обмена веществ. Раздел фармакологии, изучающий влияние наследственности на реактивность организма, называется фармакогенетикой.
Вышеназванные формы повышенной чувствительности следует отличать от аллергической реакции, которая является реакцией иммунной системы.
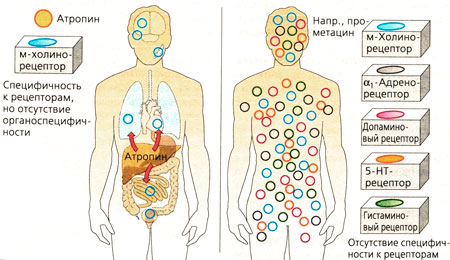
Низкая специфичность (В). При правильной дозировке и нормальной чувствительности организма все же может наблюдаться побочный эффект, так как лекарство действует неспецифически. Например, холинолитик атропин действует только на мускариновые холинорецепторы, однако эти рецепторы расположены во многих органах. Нейролептик прометацин может влиять на разные типы рецепторов, и поэтому его эффект не является органо- или рецептор-специфичным. Местное применение лекарства (например, введение холинолитиков в виде глазных капель или раствора для ингаляций) позволяет избежать последствий неспецифического действия.
Побочные эффекты, обусловленные механизмом действия лекарств, можно предвидеть и распознать. Гораздо сложнее определить побочное действие, которого нельзя было ожидать. Например: патологии плода после приема снотворного беременными (талидомид), легочная гепертензия при приеме средств, снижающих аппетит, фиброз легких после приема препаратов от мигрени.
При любом назначении лекарства необходимо учитывать его побочное действие, взвешивать все «за» и «против» с точки зрения необходимости назначения и возможного риска.
Аллергия на лекарства[править | править код]
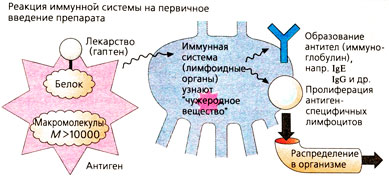
Физиологической функцией иммунной системы организма является инактивация и уничтожение чужеродных веществ. Если иммунные реакции чрезмерно выражены, то они вредят самому организму, например, вызывают аллергические реакции на введение лекарства (реакция на активное или вспомогательное вещество в составе препарата). Лишь немногие лекарства (например, чужеродные белки) имеют достаточно большую молекулярную массу, чтобы самостоятельно вызвать иммунный ответ, т. е. являются антигенами или иммуногенами. Чаще всего лекарственное соединение (гаптен) присоединяется к белкам организма и лишь тогда действует в качестве антигена. К примеру, продукт распада пенициллина G образует с белками организма ковалентную связь.
При первом контакте с соединением происходит сенсибилизация организма: в лимфатической системе увеличивается количество антиген-специфичных Т-лимфоцитов В-лимфоцитов (отвечающих за образование антител) и клеток памяти. Данная стадия не имеет клинических проявлений.
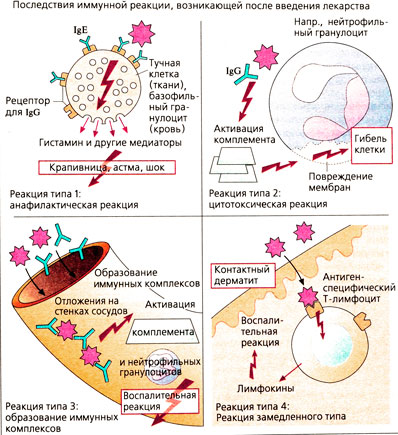
При повторном контакте с антителом клетки памяти мгновенно начинают делиться, и развивается иммунный ответ - аллергическая реакция. Даже очень низкая доза антигена может вызывать стремительную реакцию. Различают четыре типа реакций.
Тип 1. Анафилактическая реакция. Специфические к лекарству антитела lgE-типа присоединяются через Fc-участок к рецепторам на поверхности тучных клеток. Присоединение лекарства стимулирует выход гистамина и других медиаторов. В тяжелых случаях наблюдается опасная для жизни реакция - анафилактический шок с резким падением артериального давления, бронхоспазмом, отеком гортани, крапивницей, сокращением мускулатуры кишечника со спонтанной дефекацией.
Тип 2. Цитотоксическая реакция. Комплексы лекарственное вещество-антитело (IgG) образуются на поверхности клеток крови и активируют систему комплемента (белки, циркулирующие в крови в неактивном состоянии). Под воздействием специфического стимула происходит каскадная активация системы комплемента (в норме служит для ответа на попадание инфекции). Активированный комплемент может разрушать клеточную мембрану и приводить к гибели клетки, усиливать фагоцитоз, привлекать нейтрофильные гранулоциты (хемотаксис) и поддерживать воспалительную реакцию. Последствиями активации комплемента на клетках крови являются гемолитическая анемия, гранулоцитопения, тромбоцитопения.
Тип 3. Иммунокомплексный васкулит (сывороточная болезнь, феномен Артюса). Комплекс лекарственное вещество-антитело осаждается на стенке сосуда, комплемент активируется, и развивается воспалительная реакция. Нейтрофильные гранулоциты, осуществляющие фагоцитоз иммунных комплексов, высвобождают лизосомальные ферменты, повреждая стенку сосуда (воспаление, васкулит). Это выражается в таких симптомах, как повышение температуры, экзантема, увеличение лимфоузлов, артрит, нефрит, неврит.
Тип 4. Контактный дерматит. Лекарственное вещество при нанесении на кожу присоединяется к Т-лимфоцитам, которые выделяют лимфокины, активирующие макрофаги и способствующие воспалительной реакции.
Следует отметить, что практически все группы лекарственных веществ способны провоцировать аллергические реакции, однако некоторые вызывают их особенно часто.
Читайте также: Реакции организма па повторное введение лекарственных средств
Кожные реакции[править | править код]
Многие лекарства при систематическом применении вызывают кожные реакции, которые имеют иммунную природу. Однако в основе кожных болезней могут лежать и неиммунные механизмы. Кожные реакции по своей тяжести варьируют от безобидных до ведущих к летальному исходу. Реакции на коже наиболее частая форма побочных явлений при лекарственной терапии. Почти половина используемых лекарств — антибиотики и сульфаниламиды, треть — нестероидные противовоспалительные препараты, а остальные родственны им.
Некоторые клинические формы кожных проявлений:
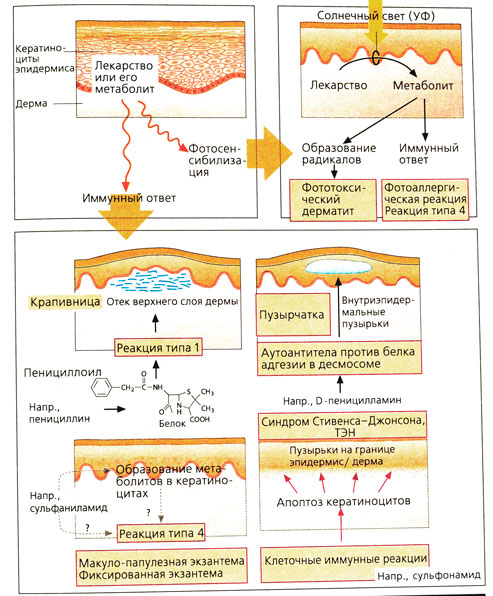
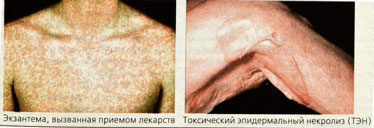
- Макуло-папулезная экзантема — «кожные высыпания», как при кори или скарлатине (Б, слева). Крапивница с зудящими волдырями служит примером моментальной реакции, которая может развиваться вплоть до анафилактического шока.
- Фиксированная экзантема с небольшими, но многочисленными, зудящими, причиняющими боль очагами. Они возникают на опрелых участках (область гениталий, жировые складки). При повторных проявлениях аналогичные высыпания возникают на тех же местах.
- Синдром Стивенса-Джонсона и токсический эпидермальный некролиз (ТЭН) с апоптозом кератиноцитов и волдырями, проникающими сквозь все слои эпидермиса. При поражении более 30% поверхности кожи говорят о ТЭН, или синдроме Лайелла (синдром ошпаренной кожи). Течение тяжелое, исход нередко летальный.
Патогенез подобных реакций может быть объяснен следующими механизмами. В молекуле пенициллина возможен разрыв р-лакгамной связи, ответственной за связывание пенициллоила в качестве гаптена с белком. Это вызывает мгновенную анафилактическую реакцию, которая проявляется на коже как крапивница.
В результате биотрансформации с участием цитохромоксидаз могут возникать реакционноспособные продукты. Возможно, аналогичные метаболические процессы происходят и в кератиноцитах. Так, замена в сульфонамиде находящейся в пара-положении аминогруппы на гидроксиламино-группу, действующую как гаптен, может вызывать реакции 4-го типа. Это может приводить к развитию макуло-папулезной экзантемы, фиксированной экзантемы или аллергического контактного дерматита.
- Пемфигоидные кожные реакции. Развитие кожных проявлений не столь угрожающее, как при синдроме Стивенса-Джонсона и ТЭН, пузырьки локализованы внутри эпидермиса. Это заболевание вызвано тем, что аутоантитела направлены против белков адгезии (десмогелина) десмосом, которые связывают между собой кератиноциты. Индуктором редко встречающегося буллезного пемфигоида (пузырчатки), вызванного приемом лекарств, является D-пеницилламин.
- Фотосенсибилизация возникает под действием света, особенно при облучении УФА. Фототоксические реакции обусловлены тем, что молекула лекарства поглощает световую энергию и переходит в возбужденное состояние, которое и вызывает повреждение клеток кожи. При фотоаллергических реакциях продукты превращения лекарства ковалентно связываются в качестве гап-тенов на белке и вызывают аллергические реакции 4-го типа. Тип воспалительной реакции и место ее проявления трудно предугадать.
Побочные эффекты[править | править код]
Источник:
Клиническая фармакология по Гудману и Гилману том 1.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Любой препарат, насколько бы ни был прост механизм его действия, способен вызывать побочные эффекты — такова цена медикаментозного лечения. Обязанность ФДА — гарантировать безопасность и эффективность лекарственных средств, но эти понятия относительны. Для каждого препарата существует соотношение риска и пользы. Не все врачи (и тем более больные) знают о том, что в клинических испытаниях не всегда удается выявить даже относительно частые побочные эффекты. Как уже говорилось, побочные эффекты, частота которых составляет 1:1000 и менее, могут не выявляться до поступления препарата в продажу, что требует последующего систематического наблюдения.
Побочные эффекты, связанные с основным механизмом действия лекарственного средства, довольно легко выявить на доклиническом и клиническом этапах его разработки. Оценить же риск идиосинкразических реакций, в основе которых лежат индивидуальные различия чувствительности к препарату, гораздо сложнее. К тому же тяжелые идиосинкразические реакции (дерматологические и гематологические нарушения, гепатотоксичность) встречаются довольно редко, и очевидно, что риск распределяется среди населения неравномерно. Так, у некоторых больных из-за влияния генетических или средовых факторов риск особенно велик, у других же он может быть крайне низким. На доклиническом этапе изучения препарата идиосинкразию трудно выявить еще и потому, что эксперименты проводят на чистых линиях здоровых животных, которые содержатся в одинаковых, строго определенных условиях. Лучшее понимание роли генетических и средовых факторов в возникновении идиосинкразии поможет оценивать ее риск не только среди населения в целом, но и у конкретного больного, и тем самым повысить безопасность медикаментозного лечения.
Выявление побочных эффектов после поступления лекарственных средств в продажу[править | править код]
Для этого существуют разные способы, но до сих пор ни один из них не признан наилучшим. К стандартным методикам относят наблюдение (когортное исследование), исследование типа «случай-контроль» и метаанализ исследований, проводимых до и после поступления препарата в продажу. Когортные исследования позволяют оценить встречаемость побочного эффекта, но с их помощью нельзя выявить редкие побочные эффекты. Для того чтобы выявить побочный эффект, частота которого составляет 1:3300, с доверительным интервалом 95%, основная группа когортного исследования должна включать не менее 10 ООО больных. Более того, даже при таком объеме исследования обнаруженный эффект может быть приписан лекарственному препарату лишь в том случае, если он не встречается среди населения в целом; в противном случае потребуется еще более крупное испытание (Strom and Tugwell, 1990). Исследование типа «случай—контроль» помогает выявлять редкие побочные эффекты, однако трудно бывает подобрать контрольную группу (Feinstein and Horwitz, 1988); кроме того, оно не позволяет оценить встречаемость побочного эффекта. При подозрении, что некоторая реакция связана с приемом определенного препарата, нужно начинать с исследования типа «случай—контроль». Метаанализ включает данные нескольких испытаний и помогает выявить те лечебные и побочные эффекты, частота которых настолько мала, что данные каждого из проведенных испытаний в отдельности нельзя считать статистически значимыми (Temple, 1999).
Важность осложнений медикаментозного лечения чрезвычайно велика. По имеющимся оценкам, побочные эффекты служат причиной 3—5% госпитализаций, что в США ежегодно составляет около 300 000. У стационарных больных риск побочных эффектов составляет при первой госпитализации примерно 30%, а при каждой последующей — еще около 5%. Вероятность угрожающих жизни побочных эффектов у стационарных больных примерно 3%, и дополнительно на каждый курс лечения — около 0,4% (Jick, 1984). Побочные эффекты — самые частые из ятрогенных расстройств (Leape et al., 1991).
Показано, что быстрее всего о возможных побочных эффектах можно узнать от практикующих врачей. Действительно, только на практике можно выявить редкие или отдаленные побочные эффекты, а также многие лекарственные взаимодействия. За последние несколько лет в США была усовершенствована добровольная система сообщений, которая сегодня называется MED WATCH (Brewer and Colditz, 1999). Пока она уступает обязательным системам Великобритании, Канады, Новой Зеландии, Дании, Швеции. Дело в том, что почти все врачи считают выявление побочных эффектов своим профессиональным долгом, но лишь немногие сообщают о них. Многие даже не знают о существовании такой системы, хотя она не раз обсуждалась в ведущих медицинских журналах.
Самые важные сообщения посвящены тяжелым побочным эффектам. Особое внимание уделяется реакциям на новые лекарственные средства (выпущенным за последние 3 года), даже если врач не может наверняка связать их с приемом конкретного препарата. Основное предназначение системы сообщений — как можно раньше узнать о неожиданных побочных эффектах, которые затем изучают при помощи стандартных методик. Кроме того, она позволяет отслеживать изменения характера и частоты побочных эффектов, связанные со старением населения, с патоморфозом заболеваний, внедрением новых методов лечения. Обычно о побочных эффектах сообщают ответственные, бдительные врачи, а также медицинские сестры, фармацевты, студенты медицинских вузов. Кроме того, за побочными эффектами у стационарных больных следят фармакологические отделы больниц, терапевтические общества и комитеты по контролю качества лечения; их сообщения тоже должны поступать в ФДА. Сообщать о побочных эффектах можно круглосуточно по телефону (800)-FDA-1088 (без выходных) либо через интернет по адресу www.fda.gov/medwatch. Кроме того, врачи могут обращаться к фирме-производителю, которая по закону обязана отправлять все подобные сведения в ФДА.
Как ориентироваться в многообразии лекарственных средств[править | править код]
За последние годы появилось множество лекарственных средств, что позволило добиться значительных успехов в лечении различных заболеваний, но вместе с тем породило ряд сложностей. Возникла путаница в номенклатуре лекарственных средств — часто не ясно, к какой группе отнести тот или иной препарат. Чтобы устранить эту путаницу, нужно ограничить выпуск очень близких по свойствам лекарственных средств, комбинированных препаратов, а также повысить качество рекламы. Многое зависит и от самих врачей — они должны по возможности пользоваться международными, а не торговыми названиями лекарственных средств, отдавать предпочтение препаратам — родоначальникам групп, осторожно относиться к новым препаратам и получать информацию о лекарственных средствах только из достоверных источников. Однако еще важнее д ля врача сформировать научное мышление в области терапии, основанное на принципах фармакологии.
Номенклатура лекарственных средств[править | править код]
Путаница в номенклатуре возникла из-за того, что каждое лекарственное средство имеет множество названий. Кроме стандартного химического названия фирма-производитель присваивает новому препарату код. Если лекарственное средство хорошо зарекомендовало себя в клинических испытаниях и фирма-производитель хочет получить разрешение на его продажу, то Совет по утверждению национальных названий лекарственных средств (USAN — United States Adopted Name), созданный при поддержке Американской медицинской ассоциации, Американской фармацевтической ассоциации и Съезда американской фармакопеи, выбирает так называемое генерическое («родоначальное») название, которое в дальнейшем может стать международным. Наконец, если препарат занесен в Фармакопею США (см. ниже), то это название становится официальным. Однако международное и официальное названия старых препаратов могут не совпадать. В последующем фирма-производитель присваивает лекарственному средству торговое название, причем количество торговых названий зависит от того, сколько фирм будут выпускать этот препарат. Если же он войдет в состав комбинированных препаратов, каждый из них тоже получит свое торговое название.
Сегодня во всем мире стремятся к тому, чтобы одно и то же лекарственное средство называлось одинаково в любой стране. Как уже говорилось, для препаратов, созданных в последние годы, американское генерическое название служит в других странах международным названием, однако названия более старых препаратов различаются. По инициативе ВОЗ и некоторых национальных организаций здравоохранения в ряде стран принято Международное соглашение о номенклатуре лекарственных средств.
Один из примеров путаницы — указание стереоизомеров в названии препарата. В международном названии стереоизомер обычно не уточняется, за исключением леводофы и дексамфе-тамина. Даже химические названия, выбранные Советом по утверждению национальных названий лекарственных средств, бывают неоднозначными. Врачи часто не обладают знаниями в области стереоизомерии, и возможно, так и будет, пока эти данные не будут включены в международные названия (Gal, 1988).
Врач должен по возможности пользоваться международными названиями, как сделали и мы в этой книге. Это особенно важно, когда лекарственное средство выпускается под разными торговыми названиями, а также в тех случаях, когда по международному названию легче понять, к какому классу оно относится. Главное преимущество торговых названий — они легче произносятся и благодаря рекламе проще запоминаются.
Закон о ценовой конкуренции лекарственных средств и компенсации срока действия патентов (закон Уоксмена—Хетча), принятый в 1984 г., способствовал официальному выпуску препаратов, не защищенных торговой маркой. Если врач указывает в рецепте «нельзя заменить» или указывает фирму-производителя, то фармацевт должен выдать именно этот препарат, а в остальных случаях можно заменить его эквивалентным. Учитывая обсуждаемый выше индивидуальный подход к лечению, легко понять, почему для врача, который тщательно подбирает дозу препарата для длительного приема, имеет значение и фирма- производитель (Bums, 1999).
На основании ряда данных (частоты использования защищенных торговой маркой препаратов, оптовой цены препарата и розничной надбавки) показано, что при назначении более дешевых препаратов, не защищенных торговой маркой, экономится примерно 5% средств (Trout and Lee, 1981). В некоторых случаях экономия гораздо больше. С другой стороны, хотя оптовая цена таких препаратов заметно ниже, это не всегда отражается на розничных ценах (Bloom et al., 1986). Однако важнее то, что эти препараты могут отличаться более низким качеством или непроверенной биодоступностью, а значит, могут быть менее эффективны (Hendeles et al., 1993). Чтобы разрешить эту проблему, ФДА установило стандарты биодоступности и ежегодно публикует данные о сходных препаратах, выпускаемых разными фирмами-производителями (Approved Drug Products with Therapeutic Equivalence Evaluations). Если выпускаемые аналоги почти не отличаются по биодоступности и речь не идет о препаратах с узким терапевтическим диапазоном, то с целью экономии и облегчения ориентирования во множестве современных средств лучше назначать более дешевые препараты, не защищенные торговой маркой (Hendeles et al., 1993).
Использование препаратов-родоначальников[править | править код]
Очевидно, что перед тем, как назначить препарат, врач должен тщательно ознакомиться с его фармакологическими свойствами. Вероятно, лучше знать почти все об одном-двух препаратах из каждого класса — в повседневной практике этого вполне достаточно, — чем понемногу о десятках. Очевидно, что небольшое число препаратов можно использовать эффективнее. Если же потребуется редкое лекарственное средство, врач должен особенно внимательно изучить его эффекты, тщательно подобрать дозу и наблюдать за реакциями больного на это средство.
В этой книге мы уделяли основное внимание родоначальникам каждого класса — типичным представителям, которые, как правило, наиболее часто используют в клинике. Некоторые из них уступают новым препаратам, но лучше изучены и более полно отражают свойства своего класса.
Отношение к новым лекарственным средствам[править | править код]
Кратко его можно выразить советом: «Не назначай новый препарат первым и не отказывайся от старого последним». Из великого множества новых препаратов только единицы действительно являются значимым достижением. Мы уже говорили о том, что к моменту поступления препарата в продажу о его безопасности и эффективности известно далеко не все (особенно в сравнении с более старыми препаратами того же класса). И все же поразительные успехи, достигнутые за последние 50 лет в медикаментозном лечении, призывают идти в ногу со временем.
Источники информации о лекарственных средствах[править | править код]
Каждый врач нуждается в достоверной, сжатой, систематизированной информации о лекарственных средствах. Ее можно получить из книг по фармакологии и терапии, ведущих медицинских журналов, лекарственных справочников, научных конференций, рекламных проспектов. Специалисты утверждают, что, несмотря на огромный поток информации, большинство практикующих врачей затрудняются выделить самые нужные, объективные и достоверные сведения (Woosley, 1994).
В книгах по фармакологии освещены основные принципы этой науки, свойства используемых групп препаратов, подробно описываются отдельные препараты или родоначальники групп, которые служат стандартом для оценки новых препаратов. Кроме того, приведены данные о патофизиологии и фармакодинамике. Почти во всех медицинских книгах рассматривается медикаментозное лечение, но, как правило, очень поверхностно.
В повседневной практике американские врачи чаще всего пользуются Physicians’ Desk Reference (PDR). Эта книга издается при поддержке фирм-производителей, лекарственные средства которых в нее включены. Она не содержит данных о сравнительной эффективности, безопасности и стоимости препаратов. Книга включает ту же информацию (главным образом основанную на результатах 3-й фазы клинических испытаний), что и инструкции по применению; самое ценное в ней — официальные показания к применению лекарственных средств.
Существуют и недорогие достоверные источники, посвященные клиническому применению лекарственных средств, в которых приводятся сравнительные данные. Все признают, что на практике врач иногда может выходить за пределы официальных показаний. В 1980 г. впервые была опубликована United States Pharmacopeia Dispensing Information (USPDI), которая состоит из двух томов. Первый, Drug Information for the Health Care Professional, включает монографии о лекарственных средствах, которые содержат практические сведения (как снизить риск побочных эффектов лекарственных средств и повысить их эффективность); авторы первого тома — сотрудники Фармакопеи. Цель второго тома, Advice for the Patient, в доступной форме подкрепить консультации врача; эту информацию можно дать больному в письменном виде. Оба тома часто переиздаются. Департамент по лекарственным средствам Американской медицинской ассоциации совместно с Американским обществом по клинической фармакологии и терапии издают AM A Drug Evaluations. В нем содержатся официальные рекомендации по рациональному применению лекарственных средств, в том числе у определенных групп больных (детей, пожилых, больных с почечной недостаточностью и т. д.). Каждый месяц выходит новый номер Facts and Comparisons, где можно прочитать оригинальные статьи, данные о разрешенных ФДА препаратах, новости медицины. Важное достоинство — полный список препаратов с указанием их цены, список средних оптовых цен на сходные препараты (в пересчете на эквивалентные дозы). Многие из этих изданий выпускаются на дискетах и компакт-дисках.
Реклама — в виде рассылок, журналов, вывесок, презентаций, визитов медицинских представителей — предназначена для убеждения, а не для обучения. Фармацевтическая промышленность не может, не должна, да и не стремится научить врачей рациональному использованию лекарственных средств.
В США регулярно издаются более 1500 медицинских журналов. Из нескольких десятков медицинских изданий с тиражом более 70 000 многие бесплатно рассылаются врачам (на средства фирм-производителей). Кроме того, специальные выпуски некоторых журналов оплачивает та фирма-производитель, чьей продукции они посвящены. Из независимых журналов можно отметить Clinical Pharmacology and Therapeutics — в нем публикуются оригинальные статьи, посвященные механизмам действия и эффектам лекарственных средств у человека, — а также Drugs, где публикуются обзоры о группах средств и об отдельных препаратах. Заслуженным авторитетом пользуются The New England Journal of Medicine, Annals of Internal Medicine, Journal of the American Medical Association, Archives of Internal Medicine, British Medical Journal, Lancet, Postgraduate Medicine. Последние данные о старых и новых лекарственных средствах можно узнать из The Prescriber’s Letter (www.prescribersletter.com). Дважды в неделю в The Medical belter (www.medletter.com) освещаются медицинские новости, научные обзоры и мнения ведущих специалистов о безопасности, эффективности и оправданности применения лекарственных средств.
В 1906 г. ФДА признало Фармакопею США (The United States Pharmacopeia, USP) и Национальный формуляр США (National Formulary, NF) официальными источниками информации о препаратах. В них перечислены лекарственные средства, разрешенные к применению в США, в том числе источник получения, химическая структура, физико-химические свойства, способы идентификации и определения чистоты препарата, методы измерения сывороточной концентрации, способы хранения; в настоящее время эти издания выпускаются совместно.
Литература[править | править код]
- Bloom, B.S., Wierz, D.J., and Pauly, M.V. Cost and price of comparable branded and generic pharmaceuticals. JAMA, 1986,256:2523—2330.
- deWildt, S.N., Kearns, G.L., Leeder, J.S., and van den Anker, J.N. Cytochrome P450 ЗА: ontogeny and drug disposition. Clin. Pharmacokinet. 1999,37:485-505.
- Echt, D.S., Liebson, P.R., Mitchell, L.B., Peters, R.W., Obias-Manno, D., Barker, A.H., Arensberg, D., Baker, A., Friedman, L., Greene, H.L., Huther, M.L., and Richardson, D.W. Mortality and morbidity in patients receiving encainide, flecainide, or placebo. The Cardiac Arrhythmia Suppression Trial. N. Engl. J. Med., 1991, 324:781-788.
- Feinstein, A.R. An additional basic science for clinical medicine. Ann. Intern. Med., 1983, 99:393-397, 544-550, 705-712, 843-848.
- Fugh- Berman, A. Herb-drug interactions. Lancet, 2000,355:134-138. Guyatt, G., Sackett, D., Taylor, D.W., Chong, J., Roberts, R., and Pugsley, S. Determining optimal therapy—randomized trials in individual patients. N. Engl. J. Med., 1986, 314:889—892.
- Jachuck, S.J., Brierley, H., Jachuck, S., and Wilcox, P.M. The effect of hypotensive drugs on the quality of life. J R. Coll. Gen. Pract., 1982, 32: 103-105.
- Kim, R.B., Wandel, C., Leake, B., Cvetkovic, М., Fromm, M.F., Dempsey, P.J., Roden, M.M., Belas, F., Chaudhary, A.K., Roden, D.M., Wood, A.J., and Wilkinson, G.R. Interrelationship between substrates and inhibitors of human CYP3Aand P-glycoprotein. Pharm. Res., 1999, 16: 408-414.
- Krishan, A., Fitz, C.M., and Andritsch, I. Drug retention, efflux, and resistance in tumor cells. Cytometry, 1997,29:279—285.
- Penno, M.B., and Vesell, E.S. Monogenic control of variations in antipyrine metabolite formation. New polymorphism of hepatic drug oxidation. J. Clin. Invest., 1983, 71:1698—1709.
- Young, F.E., Norris, J.A., Levitt, J.A., and Nightingale, S.L. The FDA’s new procedure for the use of investigational drugs in treatment. JAMA, 1988,259:2267-2270.
- Yuan, R., Parmelee, Т., Balian, J.D., Uppoor, R.S., Ajayi, F., Burnett, A., Lesko, L.J., and Marroum, P. In vitro metabolic interaction studies: experience of the Food and Drug Administration. Clin. Pharmacol. Ther., 1999,66:9-15.