Средства для наркоза
Источник: «Наглядная фармакология».
Автор: X. Люльман. Пер. с нем. Изд.: М.: Мир, 2008 г.
Содержание
Средства для наркоза[править | править код]
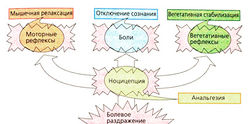
Наркозом называется обратимое медикаментозное блокирование функций нервной системы с целью выключения сознания пациента, обезболивания, обездвиживания и уменьшения вегетативных рефлексов при проведении операции. Необходимая глубина наркоза зависит от интенсивности болей, т. е. от степени ноцицептивной стимуляции. Анестезиолог проводит наркоз динамично в соответствии с действиями хирурга. Первоначально наркоз проводили одним препаратом. В Бостоне в 1846 г. Мортон впервые продемонстрировал возможность использования для наркоза диэтилового эфира. При таком мононаркозе с целью обездвиживания пациента были необходимы более высокие дозы препарата, чем для выключения сознания. При этом возможно выключение жизненно важных функций организма (дыхание, регуляция кровообращения). При современном наркозе благодаря комбинации различных фармакологических средств достигаются все поставленные цели (комбинированный наркоз). Риск от проведения наркоза уменьшается. На рис. В представлены примеры применения наркоза и возможные комбинации препаратов. Необходимо напомнить, что «кураризация» пациента требует искусственного дыхания. Применение миорелаксантов привело к тому, что современный наркоз проводится без риска. Прежде чем переходить к описанию средств для наркоза, представим различные виды анестезий.
Нейролептанальгезия (дроперидол + фентанил) и нейроанастезия (+ веселящий газ, т. е. закись азота N20) сегодня считаются устаревшими. Недостаток: неполное выключение сознания и экстрапирамидные состояния.
Региональная анестезия (спинальная анестезия) проводится с помощью местного анестетика для прекращения проведения боли. Такая анестезия в сущности не является наркозом (сознание сохранено).
Различают средства для ингаляционного и неингаляционного наркоза. Они попадают под определение наркоза в узком смысле.
Средства для ингаляционного наркоза вводятся вместе с вдыхаемым воздухом и выводятся (в большей или меньшей степени) также через дыхательные пути. Они используются в основном для поддержания наркоза.
Для введения в наркоз применяют инъекционные анестетики. Внутривенный путь введения и быстрый эффект более благоприятны для пациента, чем вдыхание наркотического газа. Длительность действия вводимого внутривенно анестетика составляет несколько минут. За это время проводятся быстрые манипуляции или осуществляется подготовка больного к ингаляционному наркозу (интубации). Необходимо соблюдать баланс между ингаляционным и в/в анестетиком. Для длительных наркозов сейчас все чаще анестетики вводят внутривенно, а не с помощью ингаляций (например, пропофол; тотальная внутривенная анестезия, сокращенно ТВА).
Средства для ингаляционного наркоза[править | править код]
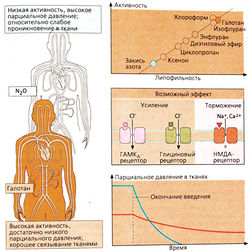
Механизм действия этих веществ до конца неизвестен. Из-за того что применяемые для такого наркоза вещества (инертный газ ксенон, углеводороды, алкангалогениды) очень различаются по своей химической природе, трудно объяснить, что же в этих веществах является «причиной» наркотического эффекта. Между эффективностью средства для наркоза и его липофильными свойствами прослеживается определенная корреляция (А). На гидрофобной стороне клеточных мембран, по-видимому, имеются особые участки, с которыми можно связать нарушения функционирования нейронов. Предполагается, что особенно важную роль в механизме наркотического действия играют взаимодействия с липофильными доменами мембранных белков, в частности белков лиганд-зависимых ионных каналов.
Эффективность средств для наркоза выражается в величинах МАК (минимальная альвеолярная концентрация). При этой концентрации 50% пациентов не реагируют на болевое раздражение (порез кожи). Закись азота N20, проявляющая низкую липофильность, должна применяться в более высоких концентрациях, чем, например, галотан, который обладает выраженной липофильностью.
Скорость наступления наркоза и выхода из него зависит в основном от липофильности препарата. Закись азота быстро выводится из организма, как только пациент начинает вдыхать чистый воздух. Это обусловлено определенными причинами: из-за высокого парциального давления N20 в крови движущая сила его перехода в выдыхаемый воздух велика и, кроме того, закись азота не накапливается в тканях. Парциальное давление галотана в крови, напротив, очень низкое и имеет место его накопление в тканях. Поэтому галотан выводится из организма значительно медленнее.
Закись азота, или веселящий газ, не может создать наркоз достаточной глубины даже при концентрации 80 об.% (20 об.% кислорода — необходимый минимум!).
Закись азота обладает выраженным обезболивающим действием, которое используется при комбинации этого газа с другими средствами для наркоза. Закись азота выводится легкими в неизмененном виде (Б).
Галотан (tкип 50 °С), энфлуран (tкип 56 °С), изофлуран (tкип 48 °С) и новью вещества этой группы десфлуран и севофлуран используются с помощью специальных испарителей. Часть находящегося в организме галотана (до 20%) может превращаться в токсические метаболиты (обратимые нарушения функции печени) (Б). В редких случаях галотан вызывает тяжелые поражения печени. При увеличении числа наркозов и сокращении интервалов между ними риск гепатотоксического действия галотана возрастает (повреждение печени возникают в одном случае на 35 000 наркозов).
При наркозе энфлураном или изофлураном биотрансформации подвергается 0,2-2% этих веществ. Продукты метаболизма практически не оказывают влияния на организм.
Галотан значительно понижает АД (вазодилатация и отрицательный инотропный эффект). Энфлуран и изофлуран меньше влияют на кровообращение. Галотан сенсибилизирует миокард к действию катехоламинов. Этот эффект менее выражен у изофлурана и энфлурана. Они, в отличие от галотана, обладают миорелаксирующим действием, которое добавляется к действию недеполяризирующих миорелаксантов.
Десфлуран, метаболизируемый на 0,2%, имеет структурное сходство с изофлураном, однако менее липофилен. Благодаря этим свойствам вход и выход из наркоза происходят быстрее и управляемость наркозом очень хорошая. Новейший препарат этой группы севофлуран также быстро действует, и наркоз хорошо управляем, однако около 3% этого вещества подвергается биотрансформации.
Средства для инъекционного наркоза[править | править код]
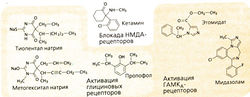
К инъекционным анестетикам относятся соединения различных химических классов, которые при внутривенном введении вызывают отключение сознания (А). В отличие от ингаляционных анестетиков они не обладают обезболивающим действием (исключение: кетамин). В основе действия наркоза, по-видимому, лежит взаимодействие с лиганд-зависимыми ионными каналами. Активные при возбуждении рецепторы блокируются (НМДА-рецептор, см. ниже), функции тормозных рецепторов регулируются аллостерически (ГАМКд-рецептор; глициновый рецептор).
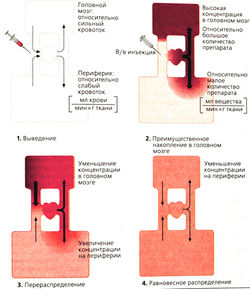
Большинство препаратов действуют коротко. Быстрое прекращение действия объясняется распределением лекарства после инъекции в хорошо снабжаемом кровью головном мозге, где и создается высокая концентрация препарата и начинается его действие. С течением времени вещество перераспределяется равномерно по организму: его концентрация возрастает на пириферии, а в головном мозге падает (окончание наркотического действия, А). Таким образом, эффект заканчивается до того, как препарат покинет организм. Повторное введение лекарства на фоне насыщения организма может иметь непредсказуемые последствия. Только этомидат и пропофол можно вводить для поддержания наркоза в течение длительного времени. Если дополнительно не применяются ингаляционные анестетики, то говорят о тотальной внутривенной анестезии (ТВА).
Тиопентал и метогекситап относятся к барбитуратам. Они выключают сознание, однако понижают порог болевой чувствительности и угнетают дыхательный центр. Барбитураты часто применяют для наркоза.
Кетамин действует как анальгетик вне зависимости от отключения сознания в течение 1 ч после инъекции. Продолжительность бессознательного состояния составляет около 15 мин. После пробуждения у больного может наблюдаться состояние раздвоения сознания (диссоциативный наркоз). Многие пациенты не помнят стадию пробуждения, однако некоторые жалуются на мучительные сновидения. Такое состояние можно предотвратить введением бензодиазепинов (например, мидазолама). Центральные эффекты кетамина обусловлены его влиянием на ответственные за возбуждение глутаматные рецепторы. Кетамин блокирует катионные поры ионотропного глутаматного рецептора, так называемого НМДА-рецептора (НМДА — N-метил-О-аспартат, агонист данного рецептора). Кетамин усиливает высвобождение катехоламинов и тем самым повышает частоту сердечных сокращений и АД.
Пропофол имеет удивительно простое химическое строение, напоминающее строение дезинфицирующих средств на основе фенола. Это соединение не растворяется в воде, поэтому вводится в виде суспензии с добавлением соевого масла, фосфатида и глицерина. Действие наступает быстро и столь же быстро заканчивается, что очень благоприятно для пациента. Наркоз хорошо управляем при длительном введении. Побочными реакциями могут быть снижение кровяного давления и угнетения дыхания.
Действие (+)-этомидата из-за его перераспределения в организме заканчивается через несколько минут. Он может провоцировать мышечные судороги, которые предотвращают путем премедикации бензодиазепином или каким-нибудь опиоидом. Так как он вызывает небольшие вегетативные реакции, то показан для введения в комбинированный наркоз. Этомидат блокирует синтез кортизола. При повышенной функции надпочечников (болезнь Кушинга) можно использовать данный эффект этомидата, назначая его длительно в субнаркотической дозе.
Мидазолам является бензодиазепином, который быстро распадается и поэтому применяется для наркоза.