Кардиологическое обследование спортсменов
Источник: «Спортивная медицина»
Автор: Под ред. С.П. Миронова, 2013 г.
Содержание
- 1 Углубленное кардиологическое обследование
- 2 Интерпретация кардиологических показателей у спортсменов
- 2.1 Принципы анализа и оценки базовых гемодинамических показателей у спортсменов
- 2.1.1 Частота сердечных сокращений
- 2.1.2 Артериальное давление
- 2.1.2.1 Закономерные суточные изменения артериального давления
- 2.1.2.2 Принципы оценки отдельных результатов суточного мониторирования АД у детей и подростков
- 2.1.2.3 Изменение циркадных ритмов АД у детей и подростков с различными функциональными нарушениями и патологическими состояниями
- 2.1.2.4 Артериальное давление у квалифицированных спортсменов
- 2.2 Особенности электрокардиограммы у спортсменов
- 2.3 Чреспищеводная электрическая стимуляция предсердий
- 2.4 Эхокардиограмма спортсменов
- 2.5 Список литературы
- 2.1 Принципы анализа и оценки базовых гемодинамических показателей у спортсменов
- 3 Функциональные пробы сердечно-сосудистой системы
- 3.1 Оценка и прогнозирование состояния здоровья спортсменов
- 3.2 Оценка результатов прессорных проб
- 3.3 Дифференциальная диагностика пограничных и патологических состояний
- 3.4 Функциональные пробы с физическими нагрузками
- 3.5 Противопоказания к использованию лабораторных нагрузочных тестов, по данным отечественных специалистов
- 3.6 Состояния, требующие специального внимания и/или предосторожности
- 3.7 Принципы организации нагрузочного тестирования
- 3.8 Клинические критерии прекращения пробы с физической нагрузкой
- 3.9 Электрокардиографические критерии прекращения пробы с физической нагрузкой
- 3.10 Интерпретация изменений ЭКГ при функциональных пробах с физической нагрузкой
- 3.11 Стандартизация нагрузочных проб
- 3.12 Оценка коронарной недостаточности
- 3.13 Преимущества и недостатки проб с физической нагрузкой
- 4 Функциональные пробы с лекарственными воздействиями, используемые с целью уточнения природы выявленных электрокардиографических нарушений процесса реполяризации
- 5 Функциональные пробы в системе этапного контроля за спортсменами
- 6 Функциональные пробы в системе текущего медицинского контроля за спортсменами
- 7 Типы реакций сердечно-сосудистой системы на дозированную физическую нагрузку
- 8 Читайте также
- 9 Список литературы
Углубленное кардиологическое обследование[править | править код]
Адаптация сердца к физическим нагрузкам[править | править код]
Изучение механизмов срочной адаптации к физической нагрузке (ФН) знаменует собой узловой момент адаптационного процесса, так как переход от срочного этапа к долговременному делает возможным формирование состояния, обеспечивающего увеличение функциональных возможностей организма в условиях максимальных ФН. Срочный этап адаптации нетренированного организма к физическим нагрузкам реализуется на основе готовых физиологических механизмов. Однако срочная адаптационная реакция организма, включающая в себя разнообразные механизмы регуляции и призванная поддерживать гомеостаз, оказывается, как правило, несовершенной при выполнении максимальных физических нагрузок.
Высокое функциональное состояние физиологического «спортивного сердца», обладающего уникальными особенностями, позволяющими приспосабливаться к интенсивной мышечной деятельности, следует расценивать как проявление долговременной адаптационной реакции, обеспечивающей осуществление ранее недоступной по своей интенсивности физической работы.
В условиях максимальных ФН наблюдаются значительные изменения со стороны кардиореспираторной системы.
Согласно современным представлениям долговременная адаптация сердца к физическим нагрузкам в процессе занятий спортом протекает в следующих направлениях.
- Уменьшается ЧСС в состоянии покоя.
- Увеличиваются:
- растяжимость миокарда, прирост скорости и амплитуда сокращения;
- скорость расслабления миокарда;
- объемы полостей сердца, а также общий объем сердца и соответственно его размер;
- толщина стенок сердца (особенно межжелудочковой перегородки и задней стенки левого желудочка);
- сила сердечной мышцы;
- число сосудов сердца;
- количество кровеносных сосудов в работающих мышцах и органах, регулирующих и обеспечивающих мышечную деятельность.
- Улучшается функциональное состояние кровеносных сосудов.
Тренировка, направленная на развитие физического качества выносливости, приводит к брадикардии в состоянии покоя. ЧСС 40-50 в минуту в состоянии покоя - обычная для квалифицированных спортсменов, специализирующихся в видах спорта, направленных на развитие выносливости. У отдельных выдающихся бегунов на длинные дистанции, велосипедистов-шоссейников, лыжников часто регистрируют показатели ЧСС в покое, равные 30-40 в минуту. По данным некоторых исследователей, автоматическая активность клеток синусового узла у представителей этих видов спорта обычно понижается до 40-50 импульсов, а иногда - до 30-35 в минуту. Еще пятьдесят лет назад С.П. Летунов высказал мысль о том, что подобная степень брадикардии у нетренированных людей нередко носит патологический характер, у спортсмена же вне нагрузки она отражает оптимальный уровень нейровегетативной регуляции деятельности сердца. Последующие многолетние исследования подтвердили, что свыше 90% спортсменов, тренирующих качество выносливости, в зависимости от вида спорта имеют в состоянии покоя синусовую брадикардию.
Одним из критериев физиологичной брадикардии покоя может служить высокая толерантность спортсмена к выполнению привычной работы и соответствующая физической работе динамика ЧСС. Так, у 14% профессиональных футболистов в возрасте 14-17 лет регистрировали брадикардию покоя. Однако эти игроки не имели достоверно более низких цифр максимальной ЧСС, максимального потребления кислорода, максимальной мощности работы и времени выполнения максимального нагрузочного теста в сопоставлении со средними показателями по группе. В ряде случаев индивидуальные показатели этих спортсменов были более высокими. Таким образом, в большинстве случаев у спортсменов-подростков выраженная брадикардия покоя может рассматриваться как компенсаторная реакция, связанная с высокой сократительной способностью миокарда.
Некоторые авторы указывают значение ЧСС 30 в минуту у одного из стайеров, равное в состоянии покоя 25 в минуту. Сообщается о бессимптомных синусовых паузах у спортсменов, составляющих более 2 с. Согласно последним зарубежным рекомендациям бессимптомная синусовая пауза и остановка синусового узла менее 3 с - незначимое событие для спортсменов.
Однако, несмотря на бесспорную физиологическую целесообразность брадикардии, резко выраженная брадикардия (ниже 40 в минуту) всегда должна вызывать определенные сомнения в отношении ее физиологического происхождения. Примерно у 1/3 спортсменов с брадикардией отмечаются плохая приспособляемость к нагрузке, сниженная работоспособность, быстрая утомляемость. Если подобные цифры встречаются утром и связаны с многолетними тренировками, в течение которых частота пульса равномерно снижалась, это следует оценивать, как признак высокой функциональной способности сердца. Если же они возникли быстро, в течение 1-2 нед, и этому предшествовали усиленные тренировки в болезненном состоянии, они могут быть признаками острой перегрузки сердца. Более того, резко выраженная брадикардия может быть проявлением дисфункции синусового узла, синоатриальной и атриовентрикулярной блокады. Нередко выраженная брадикардия сочетается с изменениями конечной части желудочкового комплекса или нарушениями ритма. Между степенью брадикардии и состоянием тренированности спортсмена полного соответствия нет.
Окончательно вопрос может быть решен только при помощи тщательного комплексного обследования. Сбор анамнеза и детальное врачебное обследование спортсменов позволяют обнаружить признаки переутомления или проявление дезадаптации.
ЧСС при предельной нагрузке может возрастать у спортсменов в 5-6 раз, в то время как у людей, не занимающихся спортом, - всего в 2,5-3,0 раза. При напряженных кратковременных нагрузках отмечают случаи, когда ЧСС достигает 250 в минуту. Максимальная ЧСС - величина генетически детерминированная, зависящая от способности клеток - пейсмейкеров синусового узла к генерации импульсов. Главным же механизмом повышения минутного объема крови у спортсменов служит увеличение ударного объема, что более экономично по сравнению с ростом ЧСС. Величины максимального систолического объема крови наблюдаются только в определенном диапазоне ЧСС. Нижней границей этой зоны у нетренированного человека обычно служит ЧСС 100-110 в минуту, верхней - 170-180 в минуту. У спортсменов высокой квалификации нижняя граница может составлять 110-130 в минуту, верхняя - 190-220 в минуту. При превышении этих величин отмечается уменьшение систолического объема крови. При ЧСС 200-220 в минуту диастола составляет всего 0,10-0,15 с, но у квалифицированных спортсменов этого времени бывает достаточно для полного наполнения обоих желудочков сердца, поскольку адаптированная мышца сердца способна к более быстрому расслаблению.
Что касается размеров камер сердца, то существует концепция физиологического увеличения сердца спортсменов, объясняющая это увеличение тем, что под влиянием спортивной тренировки в связи с изменением вагосимпатического равновесия в условиях покоя происходит снижение диастолического тонуса миокарда, приводящее к более полной его релаксации и увеличению диастолической емкости желудочков. Далее к более полной релаксации присоединяется удлинение волокон миокарда вследствие активации синтеза белка. Таким образом, в результате структурно-функциональных (релаксация) и структурных (удлинение миокардиальных волокон) преобразований развивается физиологическая дилатация. В дальнейшем возникает физиологическая гипертрофия двух типов:
- характеризующаяся утолщением волокон миокарда (d-гипертрофия);
- возникающая при удлинении волокон (l-гипертрофия).
Физиологическая дилатация приводит к увеличению резервного объема крови, а физиологическая гипертрофия - к увеличению сократительной способности миокарда, что обусловливает повышение циркуляторной производительности сердца.
Степень этого увеличения зависит от ряда причин, но в первую очередь от вида спортивной деятельности. Наибольшие величины отмечаются у представителей циклических видов спорта, направленных на преимущественное развитие выносливости.
Однако многолетние, напряженные занятия спортом не во всех случаях ведут к увеличению сердца. При этом величина объема сердца достоверно колеблется на протяжении годичного тренировочного цикла, увеличиваясь к концу подготовительного периода, оставаясь наибольшей в соревновательном периоде и уменьшаясь в конце переходного периода, когда объем и интенсивность нагрузок резко снижаются.
Большая роль в изучении механизмов адаптации сердца к физическим нагрузкам принадлежит методу ЭхоКГ. Уже первые ЭхоКГ-исследования высококвалифицированных спортсменов показали, что мнение о формировании в физиологическом спортивном сердце умеренной гипертрофии и тоногенной дилатации совершенно верно. В то же время было показано, что гиперфункция сердца спортсмена может происходить и без гипертрофии миокарда.
В настоящее время для обозначения структурно-функциональных особенностей «спортивного сердца» широкое распространение получил термин «ремоделирование». В строгой интерпретации термин «ремоделирование» означает процесс комплексного изменения как структуры (масса миокарда, дилатация полостей, геометрические характеристики), так и функции сердца в ответ на перегрузку давлением или объемом.
Согласно закону Лапласа напряжение стенки сферы прямо пропорционально радиусу сферы и давлению внутри нее. Этот закон можно широко экстраполировать на формирование гипертрофии левого желудочка: при хронической чрезмерной нагрузке толщина перегородки и стенки увеличивается для компенсации напряжения в стенке.
У спортсменов, занимающихся видами спорта, направленными на преимущественное развитие качества выносливости, где больше происходит нагрузка объемом, а не давлением, развивается расширение полости левого желудочка. В состоянии покоя конечно-диастолический и конечно-систолический размеры увеличены. Как правило, конечно-диастолический размер увеличивается на 10%, что приводит к общему увеличению массы левого желудочка. Примерно у 5% лучших спортсменов диаметр диастолы составляет ≥6,0 см, т.е. становится значительно выше верхнего предела нормы.
При занятиях видами спорта, преимущественно развивающими качество силы и проходящими в изометрическом характере мышечного сокращения (такими, как штанга или толкание ядра), чрезмерная, прерывистая, сжимающая нагрузка действует совместно с высоким сосудистым системным сопротивлением, что приводит к увеличению толщины перегородки и задней стенки сердца без значительного увеличения размеров полости левого желудочка.
При занятиях большинством видов спорта сердце реагирует, как при нагрузке объемом, т.е. увеличением размеров полостей сердца и толщины стенок, что служит соответствующим компенсационным механизмом.
Конфигурация гипертрофии у спортсменов может быть эксцентрической или концентрической. При анаэробных силовых тренировках развивается концентрическая гипертрофия левого желудочка, при которой толщина стенки увеличивается соразмерно с внутренним систолическим диаметром. Тренировки же на выносливость приводят к развитию эксцентрической гипертрофии, при которой толщина стенки соразмерна с внутренним диастолическим диаметром. В результате увеличения толщины стенок и диастолического размера происходит увеличение массы левого желудочка. У лучших спортсменов такое увеличение массы составляет в среднем 40-50% по сравнению с людьми, ведущими малоподвижный образ жизни. Картина сочетания в спортивном сердце гипертрофии и дилатации в каждом отдельном случае индивидуальна: иногда при очень большом сердце гипертрофия бывает незначительной, и, наоборот, может быть выраженная гипертрофия без большого увеличения сердца. Согласно данным, полученным на секционном материале, физиологическая гипертрофия миокарда умеренной степени - обязательный спутник спорта высших достижений, однако она не достигает даже в наиболее выраженных случаях величин, характерных для патологической гипертрофии.
При МРТ истинная гипертрофия левого желудочка обнаруживается только у 50% высококвалифицированных спортсменов мужского пола. Считается, что верхний предел, после которого следует говорить о гипертрофии левого желудочка, составляет примерно 500 г.
Следует отметить, что увеличение объема сердца, являясь структурным компонентом в едином физиологическом процессе адаптации сердца к длительным и интенсивным спортивным нагрузкам, сопровождается увеличением не только левых, но и правых камер. Это положение, впервые высказанное еще Г.Ф. Лангом в 1936 г., нашло подтверждение и в более поздних исследованиях. Преимущественную гипертрофию правого желудочка у детей младшего школьного возраста подтвердили С.А. Душанин и В.В. Шигалевский, в среднем и старшем школьном возрасте у этих детей гипертрофируется и левый желудочек.
Таким образом, долговременная адаптация у спортсменов возникает постепенно благодаря длительному и дробному воздействию адаптогенных факторов, т.е. путем перехода количества в качество. Именно благодаря дробному воздействию на организм физических нагрузок, используемых в тренировочном процессе, происходит расширение функциональных резервов системы кровообращения за счет экономизации функций в условиях относительного покоя и максимальной производительности аппарата кровообращения при выполнении предельных нагрузок. Это подтверждается целым рядом исследований. Так, между максимальной величиной систолического объема крови при нарастающей физической нагрузке и величиной объема сердца у спортсменов существует линейная зависимость. Характерен для высококвалифицированных спортсменов регулируемый вариант фазового синдрома гиподинамии миокарда, который становится все более выраженным по мере увеличения объема сердца. Наибольшее значение для теории и практики спортивной медицины и спорта представляют взаимоотношения величины абсолютного и относительного объема сердца с показателями аэробной производительности (максимальным потреблением кислорода и максимальным кислородным пульсом) и уровнем физической работоспособности (по тесту PWC170). Так, у спортсменов обнаружена тесная положительная связь максимального потребления кислорода с величиной абсолютного объема сердца и менее выраженная, но существенная и надежная - с относительным объемом сердца.
Отсюда следует, что чем больше объем сердца у спортсменов, тем выше у них показатели аэробной производительности и экономичнее кровообращение. Чем больше объем «спортивного сердца», тем выше и физическая работоспособность (по тесту PWC170).
Перечисленные факты вовсе не означают, что любое увеличение сердца у спортс мена целесообразно и физиологично. Линейный характер взаимосвязей величины объема сердца с показателями аэробной производительности и физической работоспособности отмечается лишь до определенной величины. Так, если величина абсолютного объема сердца у спортсменов превышает 1200 см3, а относительного - 16 см3/кг, а у спортсменок - свыше 850 и 12,5 см3/кг соответственно, то величины максимального потребления кислорода и кислородного пульса практически не растут. Такое увеличение сердца у спортсменов следует рассматривать как чрезмерное или как свидетельство перехода физиологического «спортивного сердца» в патологическое.
Однако у некоторых спортсменов объем сердца, который превышает критические величины, и показатели максимальной аэробной производительности продолжают нарастать, что сочетается у них с нормальным состоянием здоровья, отличным самочувствием, ростом спортивных результатов и отсутствием какихлибо указаний на патологические изменения со стороны сердца.
В то же время наблюдаются спортсмены с умеренно увеличенным или малым объемом сердца, у которых регистрируются явные нарушения оптимальных взаимоотношений величины объема сердца с его аэробной возможностью или физической работоспособностью. Значительно чаще наблюдаются различные неблагоприятные явления: нарушения регуляции АД, снижение сократительной способности миокарда, нарушения сердечного ритма, болевой печеночный синдром, очаги хронической инфекции, снижение спортивных результатов.
Э.В. Земцовский предложил выделять генетические типы реакции сердца на тренировку выносливости.
- Первый тип - «сердце стайера». В ответ на гиперфункцию при динамических нагрузках малой мощности отвечает преимущественным развитием дилатации полостей и умеренной гипертрофией.
- Второй тип - «сердце спринтера». В ответ на такие нагрузки реагирует преимущественным развитием гипертрофии миокарда.
Работы по обнаружению генетических маркеров (генов предрасположенности), обусловливающих формирование, развитие и проявление физических качеств человека, получили в последнее время большое развитие. После успешной реализации многолетней международной программы «Геном человека» появилась возможность идентифицировать гены, связанные с формированием и проявлением физических качеств человека.
Одно из наиболее перспективных направлений генетики в спорте - изучение связей спортивных достижений с генами, опосредующими развитие функций, необходимых для спортивного совершенствования. Так, наиболее важными для спортивных достижений являются гены, определяющие функции сердечнососудистой системы. А именно: ген ангиотензинпревращающего фермента (АСЕ) и эндотелиальной NO-синтазы (eNOS). АСЕ - фермент ренин-ангиотензиновой и калликреин-кининовой систем - гуморальных регуляторов АД. Под действием АСЕ образуется ангиотензин II - сильнейший сосудосуживающий агент и разрушается брадикинин, ответственный за вазодилатацию. Была установлена связь инсерционно-делеционного полиморфизма гена АСЕ с ростом спортивных результатов.
У лиц с генотипом I/I по гену АСЕ в 7-8 раз выше физическая работоспособность, чем у людей с генотипом D/D. Это объясняется сниженной концентрацией АСЕ и лучшей адаптацией организма к тренировкам.
Например, атлеты с генотипом D/D по гену АСЕ предрасположены к бегу на короткие дистанции и к тяжелой атлетике, а к бегу на средние дистанции и гиревому спорту наиболее предрасположены атлеты с генотипом I/I по гену АСЕ. Если атлеты с генотипом D/D будут заниматься гиревым спортом, то сердце, генетически не адаптированное к нагрузкам на выносливость, будет чрезмерно гипертрофироваться (у атлетов с генотипом I/I гипертрофия будет умеренной). У спортсменов с генотипом D/D по гену АСЕ обнаруживается повышенный риск развития инфаркта миокарда, ишемической и дилатационной кардиомиопатии, гипертрофии миокарда, что служит независимым фактором риска внезапной сердечной смерти. Поэтому носителям генотипа D/D нежелательно заниматься видами спорта, где требуется повышенная выносливость (бег на длинные дистанции, лыжные гонки и др.). Результатом таких занятий может быть ранняя инвалидизация и/или преждевременная смерть. Указанные различия выражены гораздо ярче у высококвалифицированных спортсменов, чем у неквалифицрованных. Ангиотензин II вызывает индукцию инсулиноподобного фактора роста, поэтому понятно увеличение мышечной массы у спортсменов при смещении распределения генотипов в сторону D/D. Было также показано, что показатели артериального насыщения кислородом в условиях высокогорной местности выше у атлетов с генотипом I/I.
Растет число доказательств генетического влияния на спортивные качествакак эволюционной связи между наследственными факторами скорости и силы. Показана высокозначимая корреляция между генотипом актинина-3 (ACTN3), спортивными достижениями и травматизмом. Подтверждается положительный эффект присутствия α-актинин-3 на функцию скелетных мышц по генерации усиленных сокращений взрывной силы и скорости. Он дает эволюционное преимущество, поскольку увеличивает спринтерские качества.
В то же время у людей, не имеющих α-актинин-3, компенсаторно вырабатывается α-актинин-2 в больших количествах - в медленно сокращающихся мышечных волокнах. Способствуют проявлению большей выносливости NO и O2 - модуляторы функции сердца и сосудов; три изофермента, известные как nitricoxidesynthases (NOSs), которые производят NO.
Эндотелиальная NO-синтаза (eNOS) - один из наиболее значимых источников физиологической связи NO и кардиоваскулярной системы. Эта изоформа присутствует в эндотелиальных клетках сосудов и ответственна за вызываемую NO вазодилатацию, ингибирование атеросклероза, предупреждение тромбоза и внезапную сердечную смерть.
Полиморфизм генотипа eNOS ответствен за разрыв интракраниальной аневризмы и внезапную сердечную смерть. Известно, что генотип 5/5 eNOS ассоциирован с проявлением качества выносливости и указывает на предрасположенность к выполнению длительной физической работы.
Было показано, что генотип а/а (4/4) сочетается с артериальной гипертензией, снижением эластичности сосудистой стенки и гипертрофией миокарда. Эндотелиальная дисфункция обнаруживается на ранних стадиях развития сердечно-сосудистых заболеваний. Это независимый фактор риска, часто определяющий прогноз.
Глютатион-С-трансфераза M1 (GSTM1) ассоциируется с нарушениями метаболизма сосудистой стенки и предрасположенностью к раннему формированию атеросклеротических бляшек. Этот ген считают ответственным и за развитие бронхиальной астмы, поллинозов, онкогенеза, а также повышенную чувствительность организма к табакокурению (т.е. курение как фактор риска сердечно-сосудистых заболеваний проявляется только в присутствии этого гена). Показано воздействие полиморфизма GSTM1 на систолическое кровяное давление у нормотензивных индивидуумов.
Цитохром Р-450А - метаболический фермент, ассоциирующийся с изменением иммунитета, нарушениями эндотелиального метаболизма и с внезапной сердечной смертью при приеме рифампицина, эритромицина и ампициллина. Ученые из Техасского университета в 2001 г. исследовали причастность цитохрома Р-450А к состояниям различных систем организма. Обнаружена связь Р-450А с оксидантным стрессом.
На данный момент открыто уже больше 100 генов, ассоциированных со спортивными качествами, и составлена карта таких генов. Очевидно, что выносливость определяется не одним десятком генов, ответственных не только за сердечнососудистую систему. Велосипедисты-шоссейники высшей квалификации способны в течение 2 ч и более работать при ЧСС 180-200 в 1 мин, систолическом объеме крови 170-200 мл, минутном объеме крови 35-40 л, т.е. поддерживать максимальные или близкие к ним показатели сердечной деятельности (90-95% максимально доступных величин) в течение продолжительного времени. Нетренированные люди обладают значительно меньшими возможностями: работа на уровне предельных или околопредельных величин сердечной деятельности им доступна только в течение 5-10 мин.
Все это позволяет с новых позиций подходить не только к оптимальному решению проблем спортивного отбора и прогнозирования спортивных успехов, но и к своевременной профилактике возможного возникновения патологического ремоделирования аппарата кровообращения.
При исследовании адаптационных изменений у лиц, занимающихся спортом, были выделены стадии физиологического напряжения: адаптированности, дезадаптации и реадаптации.
За счет напряжения регуляторных механизмов происходит приспособление физиологических реакций и метаболизма к возросшим физическим нагрузкам. При этом в некоторых случаях изменения функций организма могут носить выраженный характер.
Стадия адаптированности организма в значительной мере тождественна состоянию его тренированности. Физиологическая основа этой стадии состоит из вновь установившихся уровней функционирования различных органов и систем для поддержания гомеостаза в конкретных условиях деятельности. Определяемые в это время функциональные сдвиги не выходят за рамки физиологических колебаний, а работоспособность спортсменов стабильна и даже повышается. Важнейшим показателем, свидетельствующим об эффективности долговременной адаптации сердца, служит его устойчивость к напряженной работе в течение длительного времени.
При интенсивных тренировках и недостаточном отдыхе между ними в результате перенапряжения адаптационных механизмов организма и включения компенсаторных реакций развивается стадия дезадаптации.
Одним из факторов, обеспечивающих высокую адаптивную способность человека, а следовательно, и фактором, определяющим состояние здоровья, служит состояние системы иммунитета. В настоящее время накоплено достаточно данных, свидетельствующих о неблагоприятном влиянии спортивных тренировок на состояние иммунитета. Особенно опасны в этом отношении предсоревновательный и соревновательный периоды, когда нагрузка составляет 80-90% максимума (в соревновательном периоде ЧСС >170 в минуту) и характеризуется большими объемами (8-10 ч в неделю). Заболеваемость спортсменов в таких условиях возрастает в 5-25 раз, что свидетельствует о резком снижении всех показателей иммунитета, т.е. организм находится в состоянии вторичного иммунодефицита.
Режимы нагрузок, при которых наступает фаза истощения адаптационных и резервных возможностей иммунной системы, индивидуальны для каждого спортсмена и зависят от многих факторов, в том числе и от его генотипа.
Конечный итог дезадаптационных расстройств может протекать с достаточной еще способностью к восстановлению всех функций организма и работоспособности. В других случаях могут быть скрытые дефекты, которые обнаруживаются только с течением времени под влиянием или очень высоких нагрузок, или дополнительных факторов. Дезадаптация может закончиться стойкими неблагоприятными изменениями функций организма, снижением или утратой спортивной работоспособности. Стадия дезадаптации по своим патофизиологическим основам в значительной мере соответствует состоянию перетренированности спортсменов.
При длительных перерывах в систематических тренировках или при их прекращении возникает стадия реадаптации.
Таким образом, своевременная диагностика возможного перехода физиологического спортивного сердца в патологическое затрудняется обычно тем, что совершается постепенно, незаметно для спортсмена и маскируется его хорошим самочувствием и высокими спортивными результатами. Многочисленные клинические наблюдения и морфологические исследования полностью подтверждают, что если при длительной гиперфункции сердца развилась значительная гипертрофия миокарда, то изнашивание его неизбежно вследствие развития в нем дистрофических и склеротических изменений, закономерно приводящих к сердечной недостаточности. Следовательно, гиперфункция, гипертрофия и изнашивание миокарда - это звенья одного процесса. Физиологическую и патологическую гипертрофию миокарда следует рассматривать не как различные формы, а как стадии единого процесса.
С момента публикации основополагающих работ Г.Ф. Ланга, положивших начало изучению патологического «спортивного сердца», и до настоящих дней проблема эта остается актуальной. Переход физиологического «спортивного сердца» в патологическое получил название патологической трансформации «спортивного сердца» или гипертрофической кардиомиопатии (ГК). М.С. Кушаковский назвал патологическое «спортивное сердце» кардиомиопатией перенапряжения, Е.А. Гаврилова - стрессорной кардиомиопатией.
Наиболее важной определяющей характеристикой, разграничивающей физиологическую и патологическую гипертрофию левого желудочка, служит толщина стенок левого желудочка. По мнению многих авторов, при дифференциации физиологической и патологической гипертрофии левого желудочка имеет значение измерение диастолической функции миокарда.
Некоторые исследователи считают, что измерение диастолической функции миокарда у пожилых людей - ненадежное средство для дифференцирования физиологической гипертрофии левого желудочка от патологической.
В работах других авторов было продемонстрировано значение диастолической дисфункции левого желудочка как раннего диагностического признака нарушения адаптации спортсмена к физической нагрузке.
Дифференциально-диагностическим критерием оценки гипертрофии может быть также показатель максимального потребления кислорода (МПК). При физиологической гипертрофии левого желудочка величины МПК часто превышают 50 и даже 70 мл/кг в минуту, в то время как при гипертрофической кардиомиопатии МПК редко превышает 30 мл/кг в минуту.
Следует отметить, что выдающийся отечественный кардиолог Г.Ф. Ланг, анализируя проблему спортивного сердца, утверждал, что расширение функциональных возможностей спортсменов определяется повышением работоспособности не только сердца, но и сосудов, и в особенности нейрогуморального, регулирующего кровообращение аппарата. В связи с этим, по его мнению, правильнее было бы говорить не о «спортивном сердце», а о «спортивном аппарате кровообращения». С этим замечанием Г.Ф. Ланга в настоящее время согласны практически все спортивные кардиологи.
Список литературы[править | править код]
- Аксельрод А.С. Холтеровское мониторирование ЭКГ: возможности, трудности, ошибки / Под ред. А.С. Аксельрод, П.Ш. Чомахидзе, А.Л. Сыркина. - М.: Медицинское информационное агентство, 2007. - 192 с.
- Аспекты. - М.: Советский спорт, 2008. - 437 с.
- Ахметов И.И., Можайская И.А., Любаева Е.В. Ассоциация полиморфизма гена PPARG с предрасположенностью к развитию скоростно-силовых качеств // Медико-биологические технологии повышения работоспособности в условиях напряженных физических нагрузок. - 2007.- № 3. - С. 22-28.
- Баевский Р.М. Прогнозирование состояний на грани нормы и патологии. - М.: Медицина, 1979. - 211 с.
- Баранов А.А. Материалы XVI съезда педиатров России // Российская газета. - 2009. - № 4849.
- Белоцерковский З.Б. Эргометрические и кардиологические критерии физической работоспособности у спортсменов. - М.: Советский спорт. - 2005. - 318 с.
- Блеер А.Н., Чистова Н.А., Кузнецова Т.Н. и др. Профессиональный взгляд тренера на цели, задачи и проблемы современной спортивной медицины //Теория и практика физической культуры. - 2001. - № 12. - С. 28-32.
- Бутченко Л.А., Ведерников В.В., Светличная В.С. О генезе синусовой брадикардии // Теория и практика физической культуры. - 1986. - № 8. - С. 46-47.
- Быков Е.В. Спорт и кровообращение: возрастные аспекты (механизмы адаптации ССС к физическим нагрузкам, оптимизация учебно-тренировочного процесса с учетом индивидуальных особенностей): Учебно-методическое пособие для тренеров, преподавателей, врачей, студентов. - Челябинск: УралГАФК, 1998. - 64 с.
- Геселевич В.А. Актуальные вопросы спортивной медицины: Избранные труды. - М.: Советский спорт, 2004. - 232 с.
- Граевская Н.Д. Влияние занятий спортом на сердце // БМЭ. - 1984. - 3-е изд., - Т. 23. - С. 185-186.
- Граевская Н.Д., Гончарова Г.А., Калугина Г.Е. Еще раз к проблеме «спортивного сердца» // Теория и практика физической культуры. - 1997. - № 4. - С. 2-5.
- Граевская Н.Д., Долматова Т.И. Спортивная медицина. - М.: Советский спорт, 2004. - 358 с.
- Губкин С.В. Аритмии и блокады сердца: Методические рекомендации. - Минск: Технопринт, 2004. - 59 с.
- Дембо А.Г. Спортивная кардиология: Руководство для врачей / А.Г. Дембо, Э.В. Земцовский. - Л.: Медицина, 1989. - 464 с.
- Земцовский Э.В. Спортивная кардиология. - СПб.: Гиппократ, 1995. - 448 с.
- Карпман В.Л. Эффективность механизма Франка-Старлинга при физической нагрузке / В.Л. Карпман, З.Б. Белоцерковский, Б.Г. Любина // Кардиология. - 1983. - № 6. - С. 106.
- Карпман В.Л., Хрущев С.В., Борисова Ю.А. Сердце и работоспособность спортсмена. - М.: Физкультура и спорт, 1978. - 120 с.
- Кечкер М.И. Руководство по клинической электрокардиографии. - М.: Медицина, 2000. - 335 с.
- Костина Л.В., Дудов Н.С., Осипова Т.А. и др. Особенности адаптации нейро-эндокринной системы у спортсменов высокой квалификации при подготовке к ответственным стартам // Вестник спортивной медицины России. - 1999. - Т. 24. - № 3. - С. 33.
- Майкели Л., Дженинкс М. Энциклопедия спортивной медицины. - Спб.: Лань, 1997. - 301 с.
- Макаров Л.М. Холтеровское мониторирование: Руководство для врачей по использованию метода у детей и лиц молодого возраста. - М.: Медпрактика, 2000. - 216 с.
- Макарова Г.А. Практическое руководство для спортивных врачей. - Ростов-на-Дону: БАРО-ПРЕСС, 2002. - 800 с.
- Макарова Г.А. Спортивная медицина. - М: Советский спорт, 2003. - 478 с.
- Меерсон Ф.З. Адаптация к стрессорным ситуациям и физическим нагрузкам. - М.: Медицина, 1988. - 253 с.
- Орджоникидзе З.Г. и др. Особенности ЭКГ спортсмена // Функциональная диагностика. - 2005. - № 4. - С. 65-74.
- Орджоникидзе З.Г. и др. Выраженная синусовая брадикардия у спортсменов-подростков: норма или патология? // Педиатрия. - 2009. - Т. 87. - № 3. - С. 35-38.
- Пшенникова М.Г. Адаптация к физическим нагрузкам. Физиология адаптационных процессов. - М.: Наука, 1986. - С. 124-221.
- Пшенникова М.Г. Сходство и различия адаптации к гипоксии и адаптации к физическим нагрузкам и их защитных эффектов // Hyp. Med. J. - 1994. - Т. 2. - №3. - С. 3-11.
- Рябыкина Г.В. Мониторирование ЭКГ с анализом вариабельности ритма сердца / Г.В. Рябыкина, А.В. Соболев. - М.: Медпрактика, 2005. - 224 с.
- Савельев Б.П. Общая физическая работоспособность по тесту PWC-170 у здоровых детей и подростков // В кн.: Физиология роста и развития детей и подростков / Под ред. А.А. Баранова, Л.А. Щеплягиной. - 2000. - С. 397-402.
- Садыкова Г.А. Сравнительная характеристика показателей кардиореспираторной системы и физической работоспособности разнотренированных подростков. Возрастные особенности физиологических систем детей и подростков // В кн. материалов IV Всесоюзной конференции «Физиология развития человека». - 1990. - С. 244.
- Селье Г. Очерки об адаптационном синдроме. - М.: Медгиз, 1960. - 254 с.
- Смоленский А.В., Михайлова А.В. Спортивное сердце - мифы и реальность // Медицина и спорт. - 2005. - № 3. - С. 32-33.
- Солодков А.С. Адаптация, функциональные системы и физиологические резервы организма // Системные механизмы адаптации и мобилизации функциональных резервов организма в процессе достижения высшего спортивного мастерства: Межвуз. сб. науч. тр. / ГДОИФК им. П.Ф. Лесгафта. - 1987. - С. 5-12.
- Солодков А.С., Сологуб Е.Б. Физиология человека. Общая. Спортивная. Возрастная. - М.: Терра-спорт. Олимпия Пресс, 2001. - 520 с.
- Уилмор Дж.Х. Физиология спорта / Дж.Х. Уилмор, Д.Л. Костил. - Киев: Олимпийская литература, 2001. - 504 с.
- Филявич А.Е. Электрокардиографический атлас спортсмена. - Кишинев: Штиинца, 1982. - 104 с.
- Харитонова Л.Г. Типы адаптации в спорте. - Омск, 1991. - 200 с.
- Хрущев С.В. Спортивное сердце (исторический очерк) // Физкультура в профилактике, лечении и реабилитации. - 2008. - № 2 (25). - С. 55-64.
- Шихова Ю.В., Ахметов И.И., Астратенкова И.В. и др. Полиморфизм гена CNB и физическая работоспособность у спортсменов: материалы IV Всероссийской с международным участием школы-конференции по физиологии мышц и мышечной деятельности «Инновационные направления в физиологии двигательной системы и мышечной деятельности». - 2007. - С. 128-129.
- Эберт Л.Я., Исаев А.П., Колупаев В.А. Состояние иммунного статуса как показатель степени адекватности тренировочных нагрузок функциональным возможностям спортсменов // Теор. и практ. физ. культ. - 1993. - № 11(12). - С. 20-23.
- 36th Bethesda Conference Eligibility Recommendations for Competetive Athletes with Cardiovascular Abnormalities // J. Am. Coll. Cardiol. - 2005. - Vol. 45. - No. 8.
- Ahmetov I., Dondukovskaya R., Ryabinkova E. et al. Association of gene variants with power performance and muscle size in bodybuilders and fitness athletes // The 5th International Conference on Strength Training, 18-21 Oct. 2006, Odense, Denmark. - Book of abs. - 2006. -P. 17.
- Astrand P.O., RodaneK. Textbook of Work Physiology. - N. Y., 1970. - P. 251. Bjornstad H., Storstein L., Dyre Meen H. et al. Electrocardiographic and echocardiographic findings in top athletes, athletic students and sedentary controls // Cardiology. - 1993. - Vol. 82(1). - P. 66-74.
- Bonow R.O., Udelson J.E. Left ventricular diastolic dysfunction as a cause of congestive heart failure // Ann. Intern. Med. - 1992. - P. 117.
- Brutsaert D.L., Sys S.U. Systolic and diastolic heart function // J. Cardiovasc. Pharm. - 1996. - Vol. 28. Suppl. 2. - P. 1-8.
- Chapman J. Profound sinus bradycardia in the athletic heart syndrome // J. Sports Med. Phys. Fitness. - 1982. - Vol. 22. - P. 45-48.
- Corrado D. et al. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus Statement of the Study Group of Sport Cardiology of the Working Group of Cardiac Rehabilitation and Exercise Physiology and the Working Group of Myocardial and Pericardial Diseases of the European Society of Cardiology // Eur. Heart J. - 2005. - Vol. 26. - P. 516-524.
- Gaita F. et al. Long-term follow-up of right ventricular extrasystoles // J. Am. Coll. Cardiol. - 2001. - Vol. 38. - P. 364-370.
- Maron B.J., Araújo C.G., Thompson P.D. et al. Recommendations for Preparticipation Screening and the Assessment of Cardiovascular Disease in Masters Athletes // Circulation. - 2000. - Vol. 103. - P. 327-334.
- Niemi A-K., Majamaa K. Mitochondrial DNA and ACTN3 genotypes in Finnish elite endurance and sprint athletes // Eur. J. Hum. Genet. - 2005. - Vol. 13. - P. 965-969.
- Northcote R., Canning G.P., Ballantyne D. Electrocardiographic findings in male veteran endurance athletes // Br. Heart. J. - 1989. - Vol. 61(12). - P. 155-160. Oakley D. The athlete?s heart // Heart. - 2001. - Vol. 86. - P. 722-726. Pelliccia A. The athlete?s heart: remodeling, electrocardiogram and preparticipation screening / A. Pelliccia, F.M. Di Paolo, B.J. Maron // Cardiol. Rev. - 2002. -Vol. 10. - P. 85-90.
- Rubio J.C., Martin M.A., Rabadan M. et al. Frequency of the C34T mutation of the AMPD1 gene in world-class endurance athletes: does this mutation impair performance? // J. Appl. Physiol. - 2005. - Vol. 98(6). - P. 2108.
- Santiago C., Gonzalez-Freire M., Serratosa L. et al. ACTN3 genotype in professional soccer players // Br. J. Sports Med. - 2008. - Vol. 42(1). - P. 71-73.
- Saunders C.J., Xenophontos S.L., Cariolou M.A. et al. The bradykinin b2 receptor (BDKRB2) and endothelial nitric oxide synthase 3 (NOS3) genes and endurance performance during Ironman Triathlons // Human Molecular Genetics. - 2006. - Vol. 15(6). - P. 979-987.
- Scanavini D., Bernardi F., Castoldi E. et al. Increased frequency of the homozygous II ACE genotype in Italian Olympic endurance athletes // Eur. J. Hum. Genet. - 2002. - Vol. 10. - P. 576-577.
- Scott R.A., Wilson R.H., Goodwin W. et al. Mitochondrial DNA lineages and haplotype diversity of elite kenyan athletes // Med. Sci. Sports Exerc. Suppl. - 2006. - Vol. 38(5). - P. 47-48.
- Shikhova J.V., Ahmetov I.I., Lyubaeva E.V. et al. NFATC4 gene variation is associated with muscle fiber composition of athletes // Eur. J. Hum. Genet. Supp. 1. - 2007. - Vol. 15. - P. 264-265.
- Simonova O., Kapranov N., Vasiliev D. Testing the Capacity of Physical Work of Russian CF Children Using PWC-170 Test // The 12th Annual North American CF Conference, Montreal. - 1998. - Р. 484.
- Spirito P., Pelliccia A., Proschan M.A., Granata M. Morphology of the «athlete?s heart» assessed by echocardiography in 947 elite athletes representing 27 sports // Am. J. Cardiol. - 1994. - Vol. 74(8). - No. 10(15). - P. 802-806.
- Van Ganse W., Versee L., Eylenbosch W. et al. The electrocardiogram of athletes: comparison with untrained subjects // Br. Heart. J. - 1970. - Vol. 32(2). - P. 160-164.
- Wolfarth B., Rankinen T., Muhlbauer S. et al. Endothelial nitric oxide synthase gene polymorphism and elite endurance athlete status: the Genathlete study // Scand. J. Med. Sci. Sports. - 7 Dec. - 2007. - Vol. 10. - P. 1111.
- Wolfarth B., Rankinen T., Muhlbauer S. et al. Association between a beta2-adrenergic receptor polymorphism and elite endurance performance // Metabolism. - 2007. - Vol. 56(12). - P. 1649-1651.
- Wolfarth B., Rivera M.A., Oppert J.M. et al. A polymorphism in the alpha2-adrenoceptor gene and endurance athlete status // Med. Sci. Sports Exerc. - 2000. - Vol. 32. - P. 1709-1712. Woods D., Hickman M., Jamshidi Y. et al. Elite swimmers and the D allele of the ACE I/D polymorphism // Hum. Genet. - 2001. - Vol. 108. - P. 230-232.
- Yamamoto K., Redfield M.M., Nishimura R.A. Analysis of left ventricular diastolic function // Heart. - 1996. - Vol. 75. - Suppl. 2. - P. 27-35. Yang N., MacArthur D.G., Gulbin J.P. et al. ACTN3 genotype is associated with human elite athletic performance // Am. J. Hum. Genet. - 2003. - Vol. 73(3). - P. 627-631.
- Yang Q., Khoury M.J., Friedman J. et al. How many genes underlie the occurrence of common complex diseases in the population? // Int. J. Epidemiol. - 2005. - Vol. 34(5). - P. 1129-1137.
Интерпретация кардиологических показателей у спортсменов[править | править код]
В связи со спецификой отбора и особенностями адаптации к физическим нагрузкам определенной направленности у спортсменов часто обнаруживают некоторые особенности ряда количественных или качественных характеристик отдельных кардиологических параметров. Более высокую (или низкую) частоту выявления их крайних значений необходимо учитывать при анализе и оценке основных критериев функционального состояния сердечно-сосудистой системы в практике спортивной медицины.
Принципы анализа и оценки базовых гемодинамических показателей у спортсменов[править | править код]
Частота сердечных сокращений[править | править код]
Оценку ЧСС у спортсменов взрослого возраста проводят с позиции общепринятых в этом плане градаций: 60-80 в минуту - нормальная ЧСС; 80-100 в минуту - увеличенная ЧСС; >100 в минуту - тахикардия; 59-50 - уменьшенная ЧСС; <50 - брадикардия.
ЧСС у юных спортсменов, не имеющих спортивного стажа, определяется с учетом возраста, пола.
Например, достоверное уменьшение ЧСС обнаружено с 11 лет у мальчиков, девочки имеют достоверно большую, по сравнению с мальчиками, ЧСС в 11-12, 15 лет (табл. 1).
В оценке ЧСС подростков необходимо учитывать степень полового созревания и гармоничность развития.
Если у гармонично акселерированных подростков ряд параметров кровообращения соответствует аналогичным показателям взрослых, то у гармонично ретардированных подростков функционирование кардиореспираторной системы осуществляется по типу, свойственному младшим возрастным группам.
Что касается негармонично акселерированных подростков, то, по данным многих авторов, отмечено более выраженное увеличение ЧСС.
Синусовая брадикардия (СБ) характеризуется уменьшением ЧСС на 5-40% по отношению к возрастной норме. Условно СБ делят на три степени. Первая, или умеренная, характеризуется снижением ЧСС от 5 до 15%, вторая, или средняя, - в пределах 15-30%, третья, или тяжелая, - частота сердечного ритма меньше возрастной на 30-40%. Уменьшение ЧСС до 90-110 в минуту у детей раннего возраста и менее 45-50 в минуту в старшие периоды детства является основанием для исключения более тяжелых нарушений ритма, таких как синоатриальная блокада 2:1, синдром слабости синусового узла, блокирования импульса в АВ-соединении и др. C целью исключения данных нарушений сердечного ритма необходимо в план обследования включать тесты с физической нагрузкой, холтеровское мониторирование ЭКГ (Макаров Л.М. и др., 2000; 2001; 2003; 2006; Зарубин Ф.Е., Пенькова Е.А., 2002; Школьникова М.А. и др., 2002, и др.).
Таблица 1. ЧСС у детей и подростков школьного возраста
|
Возраст, лет |
Мальчики |
Девочки |
Максимальная |
Минимальная |
|
7 |
35 |
68 |
- |
- |
|
8 |
31 |
84 | ||
|
9 |
79 |
81 |
102 |
58 |
|
10 |
76 |
78 |
96 |
60 |
|
11 |
75 |
78 |
96 |
58 |
|
12 |
74 |
77 |
92 |
58 |
|
13 |
73 |
77 |
90 |
54 |
|
14 |
72 |
76 |
96 |
56 |
|
15 |
72 |
76 |
100 |
50 |
|
16 |
70 |
74 |
100 |
43 |
|
17 |
67 |
73 |
93 |
50 |
У занимающихся спортом детей, в сравнении с их нетренированными сверстниками, пульс реже. На ЧСС влияют направленность тренировочной нагрузки и стаж спортивной деятельности.
Самые низкие значения ЧСС в покое характерны для спортсменов, выполняющих большие по объему физические нагрузки. В основном это виды спорта с аэробным типом нагрузок (на выносливость): циклические виды спорта (бег на длинные дистанции, лыжные гонки, плавание и др.), циклические виды спорта с силовым компонентом, единоборства, игровые виды (табл. 2).
Таблица 2. Показатели ЧСС у спортсменов
|
Возраст, лет |
Нетренированные |
Скоростно-силовые виды спорта |
Виды спорта на выносливость |
|
12-13 |
74.0 |
75,1 |
72,3 |
|
14 |
72.5 |
72,4 |
70,4 |
|
15 |
72,1 |
71,3 |
65,4 |
|
16 |
70.4 |
65,8 |
61.2 |
|
17 |
68,1 |
64,1 |
58,7 |
По данным З.Г. Орджоникидзе, В.И. Павлова, Е.М. Цветковой (2009), спортсмены с исходно наиболее низкой ЧСС имели достаточно высокие показатели прироста пульса при проведении проб с физической нагрузкой. При этом цифры максимальной ЧСС не выходили за рамки разброса показателей в представленных возрастных категориях. Средняя ЧСС у спортсменов в возрасте 14-15 лет при максимальных нагрузках возрастала в 3,1 раза, 16-17 лет - в 3,3 раза, а в 18-20 лет - в 3,5 раза.
Особое внимание необходимо уделять значениям ЧСС менее 40 в минуту. Подобные цифры следует оценивать как признак высокой функциональной способности сердца, если они связаны с многолетними тренировками, в течение которых ЧСС равномерно понижалась, при этом наблюдаются высокая толерантность спортсмена к выполнению привычной работы и соответствующая физической работе динамика ЧСС. Окончательно вопрос может быть решен при помощи тщательного комплексного обследования спортсмена.
Возможные причины брадикардии (кроме повышения тонуса парасимпатического отдела вегетативной нервной системы): гипотиреоз, гипотермия, механическая желтуха, гиперкалиемия, повышение внутричерепного давления, синдром слабости синусового узла, инфаркт миокарда (особенно нижний); прием лекарственных средств (β-адреноблокаторы, верапамил, дилтиазем, сердечные гликозиды, антиаритмические средства классов Ia, Ib, Ic, амиодарон, метилдофа, резерпин, гуанетидин, циметидин, литий).
Под синусовой тахикардией у детей принято понимать учащение сердцебиения в состоянии покоя (при регулярном ритме) на 20 в минуту от средней возрастной нормы. Иногда синусовая тахикардия носит у детей конституционный характер. Подобная тахикардия в основном бывает у девочек и наблюдается на протяжении всей жизни. В школьном возрасте ЧСС составляет 95-100 в минуту. Синусовые тахикардии, связанные с нейроциркуляторной дистонией, чаще проявляются в препубертатном или пубертатном периодах. Правильная трактовка врожденной синусовой тахикардии возможна только после исключения всех других причин, вызывающих тахикардию.
Возможные причины тахикардии: хроническое физическое перенапряжение, наличие очагов хронической инфекции, лихорадка, гиповолемия, артериальная гипотония, анемии, тиреотоксикоз, ишемия миокарда, инфаркт миокарда, сердечная недостаточность, миокардиты, тромбоэмболия легочной артерии, феохромоцитома, действие лекарственных и иных средств (кофеин, этанол, никотин, катехоламины, гидралазин, тиреоидные гормоны, атропин, аминофиллин).
Артериальное давление[править | править код]
Оценку АД у взрослых спортсменов осуществляют с позиции общепринятых критериев, принятых ВОЗ/МОГ (1999) (табл. 3).
Таблица 3. Принципы оценки артериального давления у лиц разного возраста
|
ВОЗ/МОГ (1999)*. ОНК VI (1997)** | |||
|
САД мм рт.ст. |
ДАД им рт.ст. | ||
|
Оптимальное АЛ |
<120 |
<80 |
Оптимальное АД |
|
Нормальное АД |
<130 |
<85 |
Нормальное АД |
|
Повышенное нормальное АД |
130-139 |
85-89 |
Повышенное нормальнее .АД |
|
Степень I (мягкая) |
140-159 |
90-99 |
Стадия I |
|
Подгруппа: пограничная |
140-149 |
90-94 | |
|
Степень II (умеренная) |
160-179 |
100-109 |
Стадия II |
|
Степень III (тяжелая) |
>180 |
>110 |
Стадия III |
|
Изолированная систолическая гипертония |
>140 |
<90 | |
|
Подгруппа: пограничная |
140-149 |
<90 | |
- Если систолическое (САД) и диастолическое (ДАД) артериальное давление находятся в разных категориях, присваивается более высокая категория. **Для изолированной систолической гипертонии выделяется стадия в зависимости от уровня САД.
Оценка АД у юных спортсменов представляет более сложных процесс, поскольку АД у этого контингента зависит от возраста, пола, массы и длины тела.
Ширина манжеты должна составлять приблизительно 40% окружности плеча в его средней точке; при обертывании манжета должна покрывать 80-100% окружности руки. Оптимальная ширина манжеты для измерения АД приведена в табл. 4.
Таблица 4. Оптимальная ширина манжеты для измерения артериального давления
|
Окружность плеча, см |
Ширина манжеты, см |
|
5.0-7.5 |
2.5 |
|
7.5-10.0 |
4.0 |
|
10.0 12,5 |
5.5 |
|
12.5-15,0 |
7.0 |
|
15.0-20,0 |
9,0 |
|
20,0-23,0 |
11,0 |
|
23,0-26.0 |
12,0 |
|
27,0-30,0 |
13,0 |
Для точного диагностирования артериальной гипертонии могут быть использованы перцентильные распределения показателей АД с учетом возраста, пола и роста (Pediatrics, 1996), представленные в табл. 5.
Алгоритм оценки АД у детей и подростков выглядит следующим образом (Александров А.А., 1997; Автандилов А.Г. и др., 2003, и др.).
- Определение по специальным таблицам центиля длины тела, соответствующего полу и возрасту.
- Вычисление средних значений систолического и диастолического АД на основании трех измерений, проведенных с интервалом 2-3 мин.
- Сопоставление средних значений систолического и диастолического АД, полученных по результатам троекратного измерения во время одного визита, с 90-м и 95-м центилями АД, соответствующими полу, возрасту и перцентилю длины тела.
- Сравнение средних значений систолического и диастолического АД, зарегистрированных у ребенка во время трех визитов с интервалом между ними 10-14 дней, с 90-м и 95-м центилями АД, соответствующими полу, возрасту и перцентилю длины тела обследуемого.
Нормальное АД: средние уровни систолического и диастолического АД во время трех визитов меньше значений 90-го центиля для данного возраста, пола и длины тела.
Высокое нормальное АД: средние уровни систолического и/или диастолического АД во время трех визитов равны или превышают значения 90-го центиля, но меньше значений 95-го центиля для данного возраста, пола и длины тела.
Артериальная гипертензия: средние уровни систолического и/или диастолического АД во время трех визитов равны или превышают значения 95-го центиля для данного возраста, пола и длины тела.
Можно установить наличие артериальной гипертензии с помощью критериев, предложенных Второй рабочей группой по контролю АД у детей (Second Task Force in Blood Pressure Control in Children, 1987) и представленных в табл. 6.
Таблица 6. Критерии артериальной гипертензии у детей в зависимости от возраста
|
Возраст, лет |
Систолическое АД. мм рт.ст. | |
|
Умеренная гипертензия |
Выраженная гипертензия | |
|
3-5 |
>116 |
>124 |
|
6-9 |
>122 |
>130 |
|
10-12 |
>126 |
>134 |
|
13-15 |
>136 |
>144 |
|
16-18 |
>142 |
>150 |
Выявление повышенного АД в первую очередь ставит задачу определения первичной (эссенциальной) или вторичной (симптоматической) гипертензии.
Изменения уровня АД особенно часто встречаются в пубертатном возрасте, как в сторону его повышения, так и понижения.
Показатель двойного произведения
В настоящее время в качестве одного из критериев функционального состояния сердечно-сосудистой системы, косвенно отражающего потребность миокарда в кислороде, используют показатель двойного произведения (ПДП):
ПДП = ЧСС × АДс ÷ 100.
Принципы оценки показателя двойного произведения в состоянии покоя у взрослых (табл. 7):
- средние значения - от 76 до 89;
- выше среднего - 75 и менее;
- ниже среднего - 90 и выше.
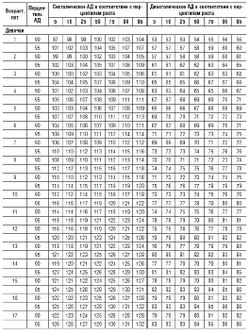
Таблица 7. Принципы оценки показателя двойного произведения в состоянии покоя у детей и подростков
|
Возраст, лет |
Bышe сродного |
Сроднее |
Никс среднего |
|
3 |
85 |
100 |
116 |
|
5 |
85 |
100 |
115 |
|
6 |
81 |
95 |
105 |
|
7 |
80 |
92 |
100 |
|
3 |
76 |
89 |
98 |
|
9 |
73 |
86 |
95 |
|
10 |
70 |
83 |
100 |
|
11 |
70 |
86 |
08 |
|
12 |
77 |
86 |
99 |
|
13 |
73 |
85 |
90 |
|
14 |
74 |
88 |
01 |
|
15 |
75 |
87 |
03 |
|
16 |
76 |
83 |
94 |
Закономерные суточные изменения артериального давления[править | править код]
- Суточное мониторирование АД у спортсменов может быть использовано для решения следующих задач.
- Повышение эффективности диагностики артериальной гипертензии.
- Обследование лиц с транзиторными артериальными гипертензиями.
- Изучение дисфункции вегетативной нервной системы.
- Выявление феномена «гипертонии белого халата».
- Выделение групп риска по развитию артериальной гипертензии с целью ранней профилактики гипертонической болезни.
- Разработка критериев дифференциальной диагностики нейроциркуляторной дистонии и артериальной гипертензии.
- Оценка качества немедикаментозного лечения.
Противопоказаний к проведению суточного мониторирования АД не существует. Из возможных осложнений у детей следует указать отек предплечья и кисти, петехиальные кровоизлияния и контактный дерматит. С целью предотвращения появления петехиальных кровоизлияний не следует проводить суточное мониторирование АД детям с тромбоцитопенией, тромбоцитопатией и другими нарушениями сосудисто-тромбоцитарного гемостаза в период обострения. Для предотвращения развития отека дистальной части конечности и контактного дерматита манжетку следует накладывать не на обнаженное плечо, а на рукав тонкой сорочки.
Наиболее информативными при суточном мониторировании АД являются следующие группы параметров (Зимин Ю.В., 1996; Кукушкин С.К., 1999; Ольбин ская Л.И., 2003; Симоненко В.Б., Арефьев Е.Ю., 1998, и др.):
- средние значения АД (систолического, диастолического, пульсового и среднего гемодинамического) за сутки, день и ночь;
- максимальные и минимальные значения АД в разные периоды суток;
- показатели «нагрузки давлением» (индекс времени гипертензии, индекс площади гипертензии) за сутки, день и ночь;
- вариабельность АД;
- суточный индекс (степень ночного снижения АД);
- утренний подъем АД (величина и скорость утреннего подъема АД);
- длительность гипотонических эпизодов (индекс времени и индекс площади гипотензии) в разные периоды суток.
Средние значения АД (систолического, диастолического, среднего гемодинамического, пульсового) дают представление об уровне АД и наиболее точно отражают истинный уровень гипертензии.
Индекс времени гипертензии (ИВ), или «доля повышенного АД», позволяет оценить время повышения АД в течение суток. Этот показатель рассчитывают по проценту измерений, превышающих нормальные показатели АД за 24 ч или отдельно для каждого времени суток. В качестве критерия артериальной гипертензии у детей и подростков в дневной период времени принимают значения 95-го центиля для соответствующего пола, возраста и роста, а в ночной период - величину АД, на 10% меньшую, чем в дневное время. ИВ гипертензии у здоровых детей и подростков не должен превышать 25%. При лабильной артериальной гипертензии ИВ составляет от 25 до 50%. Стабильную артериальную гипертензию диагностируют при ИВ гипертензии не менее 50% в дневное и ночное время.
Индекс площади (ИП) рассчитывают как площадь фигуры, ограниченной кривой повышенного АД и уровнем нормального АД. ИП отражает гипертоническую нагрузку, действующую на организм, т. е. в течение какого времени за 24 ч (или за день, ночь) и в среднем на какую величину АД превышает верхний допустимый предел.
Вариабельность АД рассчитывают по стандартному отклонению среднего значения АД. Для детей и подростков нормативы вариабельности АД не установлены. Для подростков 16 лет и старше можно использовать нормативы вариабельности для старших возрастных групп: для систолического АД в дневное и ночное время - 15 мм рт.ст., для диастолического АД в дневное время - 14 мм рт.ст., в ночное время - 12 мм рт.ст.
Суточный индекс (СИ) - степень ночного снижения АД. СИ показывает разность между средними дневными и ночными значениями АД в процентах дневной средней величины. Оптимальной является степень ночного снижения АД от 10 до 20% по сравнению с дневными показателями.
Величина и скорость утреннего подъема АД. Величину утреннего повышения АД рассчитывают как разницу между максимальным и минимальным АД в период с 4.00 до 10.00 (отдельно для систолического и диастолического давления). Скорость утреннего подъема АД оценивают по соотношению величины и времени подъема АД:
(АДмакс - АДмин) ÷ T,
где Т - время повышения АД от минимального до максимального.
Индекс гипотензии у детей и подростков вычисляют по проценту времени, когда АД было ниже 5-го центиля для возраста и пола.
Коэффициент вариации (КВ) является расчетным показателем. Его определяют по формуле:
КВ = СО ÷ Ср × 100,
где KB - коэффициент вариации, СО - стандартное отклонение, Ср - среднее значение параметра.
У здоровых лиц взрослого возраста (и пациентов с артериальной гипертонией) существуют закономерные суточные ритмы изменения АД (циркадные ритмы) (Зимин Ю.В., 1996; Кукушкин С.К. и др., 1999, и др.), которые в типичных случаях заключаются в:
- установлении плато АД в дневное время с двумя пиками, одним между 9:00 и 11:00 и вторым - около 18:00 ;
- понижении АД в вечернее время;
- достижении минимума в ночное время между 2:00 и 5:00 ч;
- повышении, нередко значительном, в предутренние часы одновременно с возрастанием ЧСС.
В современной англо-американской медицинской литературе подобный профиль АД обозначают как гипертонию типа dipper - ковш.
Значительно реже при артериальной гипертонии встречается другой тип суточного профиля АД - non-dipper. Его характеристики:
- максимальное значение АД регистрируется в вечерние часы;
- в ночное время спонтанного понижения АД либо не наблюдается, либо это понижение выражено незначительно.
В количественном выражении такой тип характеризуется ночным понижением систолического и/или диастолического АД не более чем на 10% дневных величин.
Показано, что подобный профиль характерен для некоторых видов симптоматической артериальной гипертонии, например для почечной, в том числе реноваскулярной гипертонии, а также для первичного альдостеронизма. Такая же картина свойственна и некоторым вариантам синдрома Кушинга, а также феохромоцитоме. Парадоксальное повышение АД в ночное время описано и при тяжелом сахарном диабете, сочетающемся с артериальной гипертонией.
У некоторых пациентов с гипертонической болезнью наблюдается «монотонный» суточный профиль АД с наличием ночной гипертонии. Эту группу, составляющую приблизительно 20% всех случаев гипертонической болезни, выделяют в настоящее время в группу повышенного риска. Принято считать, что у подобных людей закономерно развивается выраженная гипертрофия левого желудочка сердца, выше частота инсультов, ИБС и инфаркта миокарда.
В отдельных наблюдениях упоминают парадоксальные ситуации повышения АД в вечернее и ночное время, которые объясняют неоправданным чрезмерным комбинированием антигипертензивных средств с целью добиться лучшего контроля АД.
Кроме того, выделяют еще over-dipper и night-peaker типы профиля АД.
При over-dipper типе отмечается чрезмерное ночное снижение АД (более чем на 22% дневных величин), и внешняя форма профиля напоминает глубокий ковш.
При night-peaker типе показатели АД в ночное время превышают дневные.
Выделяет также «гипертензию белого халата» - повышение АД на 10- 30 мм рт.ст. при его измерении медицинским персоналом.
Принципы оценки отдельных результатов суточного мониторирования АД у детей и подростков[править | править код]
В 1997 г. M.S. Soergel и соавт. в результате мультицентрового исследования, включавшего 1141 ребенка, определили должные средние значения АД у детей и подростков по данным 24-часового мониторирования. Учитывая, что показатели АД лучше коррелируют с длиной тела, чем с возрастом, 50-й и 95-й центили АД даны авторами с учетом длины тела ребенка (табл. 8).
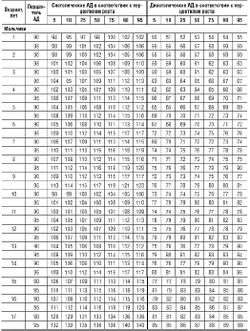
Таблица 8. Значения 50-го и 95-го центиля АД по данным суточного мониторирования у детей и подростков в зависимости от длины тела (Soergel M.S. et аl., 1997)
|
Рост, см |
Перцектиль АД | |||||
|
Сутки |
День |
Ночь | ||||
|
50 |
95 |
50 |
95 |
50 |
95 | |
|
Мальчики | ||||||
|
120 |
105/65 |
113/72 |
112/73 |
123/85 |
95/55 |
104/63 |
|
130 |
105/65 |
117/75 |
113/73 |
125/85 |
98/55 |
107/65 |
|
140 |
107/65 |
121/77 |
114/73 |
127/85 |
97/55 |
110/67 |
|
150 |
109/66 |
124/78 |
115/73 |
129/85 |
99/56 |
113/67 |
|
160 |
112/66 |
126/78 |
118/73 |
132/85 |
102/56 |
116/67 |
|
170 |
115/67 |
128/77 |
121/73 |
135/85 |
104/56 |
119/67 |
|
180 |
120/67 |
130/77 |
124/73 |
137/85 |
107/55 |
122-67 |
|
Девочки | ||||||
|
120 |
103/65 |
113/73 |
111/72 |
120/84 |
96/55 |
107/66 |
|
130 |
105/66 |
117/75 |
112/72 |
124/84 |
97/55 |
109/66 |
|
140 |
103/66 |
120/76 |
114/72 |
127/84 |
93/55 |
111/66 |
|
150 |
110/66 |
122/76 |
115/73 |
129/84 |
99/55 |
112/66 |
|
160 |
111/66 |
124/76 |
116/73 |
131/84 |
100/55 |
113/66 |
|
170 |
112/66 |
124/76 |
118/74 |
131/84 |
101/55 |
113/66 |
|
180 |
113/66 |
124/76 |
120/74 |
131/84 |
103/55 |
114/66 |
Значения между 90-м и 95-м центилями расценивают как «высокое нормальное АД» (введение этого понятия, с одной стороны, позволяет избежать гипердиагностики артериальной гипертензии и не наносит психическую травму ребенку и его родителям, с другой - предполагает выделение группы риска по возможности формирования артериальной гипертензии, требующей профилактических мероприятий и динамического наблюдения). За артериальную гипертензию принимают значения АД выше 95-го центиля, за артериальную гипотензию - значения АД ниже 5-го центиля.
Изменение циркадных ритмов АД у детей и подростков с различными функциональными нарушениями и патологическими состояниями[править | править код]
У детей с пограничной артериальной гипертензией более чем в 50% случаев отмечают повышенное АД во время его суточного мониторирования. У 15% выявляют нарушение циркадного ритма, при этом даже дети с нормальными значениями АД в дневное время имеют значительное превышение показателей систолического АД ночью по сравнению со здоровыми детьми (Александров А.А., 1997; Автандилов А.Г. и др., 2003; Ольбинская Л.И., 2003, и др.).
Имеется достоверная взаимосвязь уровня АД с поражением органов-мишеней. У детей увеличение индекса массы левого желудочка наиболее полно соотносится с уровнем систолического АД ночью. Показано, что сосуды сетчатки и почечные артерии у детей претерпевают изменения при длительном повышении АД.
Определение суточного профиля АД помогает в диагностике некоторых вторичных гипертензий.
Ночная артериальная гипертензия как главный фактор риска прогрессирования заболевания почек определяется у 20% нелечащихся детей с почечными заболеваниями и сохраненной их функцией.
При транзиторной артериальной гипертензии 24-часовое измерение АД позволяет исключить феохромоцитому, если в момент проявления клинических признаков, напоминающих катехоламиновый криз, отсутствует повышение АД.
В детском возрасте метод суточного мониторирования АД может быть использован в дифференциальной диагностике артериальной гипертензии и нейроциркуляторной дистонии по гипертоническому типу.
При этом применяют те же специфические критерии в установлении диагноза, что и во взрослой популяции.
При нейроциркуляторной дистонии повышение систолического АД четко связано с увеличением ЧСС, что, по-видимому, обусловлено повышением минутного объема кровообращения. У гипертоников эта связь менее выражена, поскольку повышение АД при артериальной гипертензии зависит не только от увеличения сердечного выброса, но и от периферического сопротивления, что коррелирует с величиной диастолического АД.
При анализе суточных колебаний систолического АД большая амплитуда отмечена у обследуемых с нейроциркуляторной дистонией, что связано с большим перепадом день-ночь.
Наибольшее значение в дифференциальной диагностике имеет доля повышенного диастолического давления, которая при артериальной гипертензии в дневные часы в 2,8 раза больше, чем при нейроциркуляторной дистонии, а в ночные часы - в 23,8 раза.
Суточное мониторирование АД помогает определить роль некоторых факторов раннего становления гипертонической болезни, в частности наследственной отягощенности по гипертонической болезни и избыточной массы тела. Показатели АД, полученные при суточном мониторировании, достоверно выше у детей, родители которых страдают артериальной гипертензией, по сравнению с рожденными отцом и матерью с нормальным давлением. Дети с избыточной массой тела имеют явную тенденцию к повышению АД. Дети с низкой массой при рождении (менее 3,1 кг) имеют тенденцию к уменьшению экскреции натрия в ночное время. Предполагают, что это нарушение экскреции натрия является начальным или промежуточным механизмом, лежащим в основе повышения АД. Для детей с преобладающим брюшным фетальным отложением жира характерны более высокие значения АД по данным суточного мониторирования. Анализ дистрибуции жира может быть использован при выявлении детей с высоким риском развития артериальной гипертензии.
Артериальное давление у квалифицированных спортсменов[править | править код]
У тренированных спортсменов АД в покое чаще находится на нижней границе нормы (Бутченко Л.А., Кушаковский М.С., Журавлева Н.Б., 1980). В ряде случаев определяется истинная артериальная гипотензия - с систолическим давлением ниже 100 мм рт.ст., диастолическим ниже 60 мм рт.ст. Подобные цифры АД встречаются у спортсменов примерно в 10-19% случаев, что соответствует частоте выявления гипотонии у людей, не занимающихся спортом. Факт столь небольшой частоты выявления артериальной гипотензии у спортсменов, как отмечают Н.Д. Граевская и Т.И. Долматова (2004), не позволяет рассматривать этот признак как обязательное или типичное проявление «спортивного сердца». Однако тенденция к снижению АД у спортсменов, несомненно, существует. Гипотензия может быть как проявлением физиологической адаптационной реакции на регулярные физические тренировки, так и симптомом, свидетельствующим о нарушении адаптации системы кровообращения к нагрузкам (Граевская Н.Д., Долматова Т.И., 2004).
Под адаптационной гипотонией, подчеркивают А.Г. Дембо и М.Я. Левин (1969), следует подразумевать снижение АД ниже 100/60 мм рт.ст., свойственное здоровым людям и выполняющим при таком давлении обычную физическую и умственную работу. Низкое АД у них держится годами, иногда всю жизнь, и представляет собой вариант нормы. Физиологическая гипотония как показатель высокой тренированности спортсмена имеет преходящий характер и появляется только в состоянии спортивной формы в соревновательном периоде. С выходом спортсменов из этого состояния АД в большинстве случаев повышается, устанавливаясь на нижней границе нормы. Артериальная гипотензия у спортсменов не может априори рассматриваться как признак физиологического «спортивного сердца», подчеркивают Н.Д. Граевская и Т.И. Долматова (2004).
Распространенность и причины артериальной гипертензии у спортсменов отличаются от таковых в общей популяции. Для каждого вида спорта существуют свои нагрузочно-тренировочные факторы, отражающиеся на состоянии регуляции сосудистого тонуса и уровне АД (Граевская Н.Д., Долматова Т.И., 2004; Геселевич В.А., 2004; Макарова Г.А., 2005.; Дорничев В.М., Гуревич Т.С. и др., 1999).
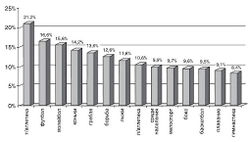
А.Г. Дембо (1989), изучая АД у спортсменов, сделал вывод о наибольшей частоте выявления АГ среди штангистов. У гимнастов, напротив, артериальная гипертензия встречалась редко (Рис. 1).
Если же суммировать данные по всем видам спорта, то в целом повышенным АД чаще страдают атлеты, тренирующие ловкость и силу (26,7%).
Нарушения функционального состояния опорно-двигательного аппарата и повторяющиеся эпизоды «незначительных» закрытых повреждений черепа и травм различных отделов позвоночника также могут привести к нейропсихологическим расстройствам и, как следствие, к нарушению деятельности регуляторных центров, сосудистым гипертонусам и повышению АД.
Иногда случаи повышения АД у спортсменов обусловлены приемом стимулирующих препаратов, направленных на повышение физической работоспособности.
Определенную роль в комплексе причин АГ у спортсменов играет генный фактор. О.В. Шнейдер, А.Г. Обрезан, Е.Д. Макеева (2004), изучив влияние полиморфизма генов ангиотензинпревращающего фермента, ангиотензиногена, рецептора брадикинина 2-го типа (BDKR2) и эндотелиальной NO-синтетазы (eNOS) на структурно-функциональное ремоделирование сердечно-сосудистой системы, обусловленное артериальной гипертензией и физическими нагрузками высокой интенсивности, продемонстрировали ассоциацию (+)-аллеля гена BDKR2 с гипертрофией миокарда и большей толщиной стенок левого желудочка, как у пациентов с гипертонической болезнью, так и у спортсменов. При гипертонической болезни сердечная мышца функционирует в условиях постоянного перенапряжения, наблюдаемого при нерациональных нагрузках и тренировках на фоне патологических состояний, что приводит к негативным последствиям.
Принципы анализа и оценки электрокардиологических критериев функционального состояния сердечно-сосудистой системы
Особенности электрокардиограммы у спортсменов[править | править код]
К основным особенностям ЭКГ у спортсменов принято относить признаки, которые встречаются у них очень часто и не связаны с отклонениями в состоянии здоровья, самочувствии и спортивной результативности. Судя по многочисленным данным литературы (Карпман В.Л., Куколевский Г.К., 1968; Бутченко Л.А., Кушаковский М.С., Журавлев Н.Б., 1980; Чоговадзе А.В., Бутченко Л.А., 1984; Бутченко Л.А., 1989; Дембо А.Г., 1991; Уилмор Дж. Х., Костилл Д.Л., 1997, 2001; Макарова Г.А., 2002; Olgin J.E., Zipes D.P., 2005; Орджоникидзе З.Г. и др., 2005), эти признаки в основном регистрируют у высококвалифицированных спортсменов, тренирующихся в видах спорта, направленных на преимущественное развитие выносливости (лыжники, гребцы, велогонщики, бегуны на длинные дистанции и т.д.), и могут быть сгруппированы следующим образом:
- синусовая брадикардия;
- умеренная синусовая аритмия (средняя колеблемость R-R при хорошем функциональном состоянии составляет от 0,2 до 0,5 с) (Бутченко Л.А., 1963; Карпман В.Л., Куколевский Г.К., 1968);
- относительное укорочение интервала P-Q, несмотря на брадикардию, или его удлинение [по данным Л.А. Бутченко, М.С. Кушаковского, Н.Б. Журавлева (1980), у спортсменов встречается чаще, чем у спортсменок];
- сглаженный зубец Р;
- повышение вольтажа комплекса QRS и зубца Т в I и II отведениях;
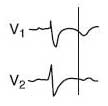
- повышение вольтажа комплекса QRS и зубца Т в правых грудных отведениях;
- отрицательный зубец Т в III отведении при положительном Т в отведении aVF;
- некоторое (0,01-0,04 с) удлинение интервала Q-Т относительно должных значений для нетренированных людей;
- смещение интервала S-Т вверх от изолинии, главным образом в I и II стандартных, а также грудных отведениях;
- нарушение внутрижелудочковой проводимости [неполная блокада правой ножки пучка Гиса встречается почти у 50% спортсменов, тренирующихся на выносливость (Бутченко Л.Н., Кушаковский М.С., Журавлев Н.Б., 1980)];
- преобладание нормального положения электрической оси сердца и высокая частота вертикального или полувертикального положения.
Кроме вышеперечисленных признаков, по данным зарубежных исследователей, от 10 до 33% спортсменов на ЭКГ имеют нарушение АВ-проводимости, определяемое как атриовентрикулярная блокада I степени (интервал P-Q >0,20 с) (Nakamoto K., 1969; Huston T., Puffer J., Rodney W.M., 1985). Однако, отмечают З.Г. Орджоникидзе и соавт. (2005), не исключается, что эти результаты получены в основном у спортсменов, тренирующих кардиореспираторную выносливость, так как отечественные специалисты (Бутченко Л.А., 1963; Карпман В.Л., Куколевский Г.К., 1968) указывают на удлинение интервала P-Q свыше 0,21 только у 2,2% спортсменов.
Эпизоды атриовентрикулярной блокады II степени типа Мобитц 1 с периодами Самойлова-Венкебаха, при проведении холтеровского мониторирования ЭКГ, по данным C.B. Foote, G. Michaud (1998), имеют место у 40% атлетов с I степенью АВ-блокады. В общей же популяции, по данным Дж. Х. Уилмора и Д.Л. Костилла (2001), ее распространенность составляет 0,003%. Это нарушение проводимости у атлетов, по данным J.E. Olgin, D.P. Zipes (2005), исчезает при физической нагрузке и часто служит признаком высокой тренированности спортсмена.
АВ-блокада II степени типа Мобитц 2 (36th Bethesda Conference Eligibility Recommendations for Competitive Athletes with Cardiovascular Abnormalities, 2005) нехарактерна для спортсменов и, как правило, является потенциальным маркером сердечной патологии, которая требует дальнейшей оценки.
В то же время, согласно этим авторам, атриовентрикулярная диссоциация с нерасширенными комплексами QRS встречается у спортсменов чаще, чем у людей, не связанных со спортивной деятельностью. Особенно это касается атлетов, тренирующих качество выносливости.
Все вышеперечисленные изменения АВ-проводимости у спортсменов чаще всего носят функциональный характер и обусловлены высоким тонусом блуждающего нерва ( Nakamoto K., 1969; Van Ganse W. et al., 1970; Gibbons L.W. et al., 1977; Zeppilli P. et al., 1980; Foote C.B., Michaud G., 1998).
У спортсменов высокой квалификации не являются поводом для отстранения от тренировочных занятий, но требуют углубленного обследования с целью установления возможных причин возникновения следующие нарушения ритма и проводимости:
- преходящий предсердный или узловой ритм;
- преходящая миграция водителя ритма в пределах синусового узла;
- преходящая атриовентрикулярная диссоциация;
- редкие наджелудочковые экстрасистолы;
- паузы в желудочковых сокращениях менее 3 с.
У спортсменов, согласно Л.А. Бутченко и В.Л. Бутченко (1984), могут быть выделены четыре варианта нормы сегмента RS-T электрокардиограммы:
- Сегмент RS-Т находится на изолинии и имеет горизонтальное положение.
- Сегмент RS-Т смещен выше изолинии и имеет вогнутую форму.
- Сегмент RS-Т находится на изолинии и имеет выпуклую форму.
- Сегмент RS-Т смещен выше изолинии и имеет восходящее направление.
Варианты 1, 2 и 4 встречают как у взрослых, так и у юных спортсменов, а вариант 3 - только у юных спортсменов.
Вариант 1 сегмента RS-Т чаще обнаруживают у спортсменок и реже у спортсменов, причем у тренирующихся на выносливость реже, чем у тренирующихся на силу, ловкость и быстроту. Этот вариант сегмента RS-Т у спортсменов ничем не отличается от такового у здоровых людей, не занимающихся спортом. Его считают одним из признаков нормальной ЭКГ. В последнее время строго горизонтальное расположение сегмента ST в ряде руководств оценивают как один из признаков дистрофии миокарда.
Вариант 2 также встречают довольно часто. В отведении aVR в 59% случаев имеет место реципрокное смещение RS-Т книзу от изолинии; при этом он имеет выпуклую форму. По величине смещение сегмента RS-Т относительно изолинии в отведениях от конечностей не превышает 1,0 мм. В отведениях V2, V3, V4 сегмент RS-Т может смещаться выше изолинии до 3,5 мм. Характерным для данного варианта является переход сегмента RS-Т в неравносторонний высокоамплитудный зубец Т. Восходящее колено зубца Т более длинное и пологое, а нисходящее - более короткое и крутое (Рис. 2).
Описанный вариант сегмента RS-Т чаще наблюдают у спортсменов и реже у спортсменок, причем у тренирующихся на выносливость чаще, чем у тренирующихся на силу, ловкость и быстроту. Отмечают определенную зависимость этого варианта от уровня тренированности спортсменов: с повышением тренированности он встречается чаще и выражен сильнее. Снижение тонуса симпатического отдела вегетативной нервной системы увеличивает смещение RS-Т выше изолинии, повышение его тонуса, а также снижение тонуса парасимпатического отдела ведет к возврату RS-Т на уровень изолинии и смещению книзу от нее. Вариант 2 сегмента RS-Т у спортсменов следует расценивать как вариант нормальной ЭКГ.
Вариант 3 сегмента RS-Т встречают у юных спортсменов в отведениях V1, V2, V3. Отмечают его большую частоту у детей и подростков женского пола по сравнению с детьми и подростками мужского пола. С увеличением возраста его выявляют реже. Зависимость частоты этого варианта от вида спорта не обнаружена. Выпуклая форма сегмента RS-Т сочетается с отрицательным или двухфазным зубцом Т (Рис. 3).
Все это характерно для Т-infantile, являющегося воздиограммы у спортсменов возрастной нормой ЭКГ.
Выпуклую форму сегмента RS-Т встречают у здоровых спортсменов, а также при различных патологических состояниях, и прежде всего дистрофии миокарда. Однако в этих случаях сегмент RS-Т всегда смещается выше изолинии и сливается с зубцом Т.
Вариант 4 сегмента RS-Т обнаружен у 1,4% спортсменов независимо от вида спорта. У здоровых людей, не занимающихся спортом, его не встречают. Частота этого варианта на ЭКГ одинакова для спортсменов - мужчин и женщин. Его характерная особенность - восходящее направление сегмента RS-Т с постепенным переходом в зубец Т. Поскольку четкая граница между сегментом и зубцом отсутствует, ширина зубца Т увеличивается (Рис. 4). Такие изменения в электрокардиограммы у спортсменов основном выражены в отведениях V3, V4, V2.
Вариант 4 сегмента RS-Т отличается большой изменчивостью при динамических исследованиях, проведении фармакологических проб и пробы с физической нагрузкой. Вариантом нормы он может быть в тех случаях, когда встречается только в одном отведении (V3, V4 или V2) и ЭКГ не имеет других отклонений от нормы. Если же его выявляют в двух или более отведениях либо в одном отведении, но ЭКГ имеет и другие отклонения от нормы, его следует рассматривать как патологический признак, наиболее часто указывающий на дистрофию миокарда. Критерии патологической ЭКГ у спортсменов, суммированные Д.А. Затей щиковым (2007), приведены в табл. 9. При анализе ЭКГ у юных спортсменов необходимо учитывать возможные особенности ЭКГ у детей и подростков (Куберген М.Б., 1983), которые представлены ниже.
Синусовая (дыхательная) аритмия и лабильность пульса более выражены в дошкольном и младшем школьном возрасте.
Более короткая продолжительность зубцов и интервалов вследствие более быстрого проведения возбуждения по проводящей системе и миокарду (время проведения тем короче, чем младше ребенок).
Отклонение электрической оси сердца вправо. Малая частота выявления горизонтального положения оси сердца (10%); еще реже наблюдают отклонение электрической оси вправо (4%).
Значительное колебание высоты зубцов. Абсолютная величина зубцов не имеет самостоятельного значения, важны их соотношения, особенно R/S.
Снижение вольтажа ЭКГ в пубертатном возрасте (особенно у девочек). Низкий вольтаж только в стандартных и нормальный в грудных отведениях означает наличие трансверзальной сердечной оси. Высокий вольтаж зубцов ЭКГ имеет место у детей астенического телосложения.
Весьма частые дыхательные колебания амплитуды зубцов R, которые необходимо отличать от электрической альтернации, встречающейся при воспалительных и дегенеративных изменениях сердечной мышцы (электрическая альтернация характеризуется правильным чередованием зубцов R высокой и низкой амплитуды, чаще в соотношении 1:1).
Изменения формы комплекса QRS в зависимости от возраста:
- высота R увеличивается в I и уменьшается в III стандартном отведении;
- зубец S уменьшается в I и увеличивается в III стандартном отведении;
- высота зубца R в правых грудных отведениях уменьшается с возрастом, а S - увеличивается. В левых грудных отведениях R увеличивается, но менее значительно.
Нередко наличие на зубцах комплекса QRS зазубрин и расщеплений (форма комплекса QRS в III стандартном и правых грудных отведениях в виде букв М или W или в виде зазубренности на R и S, появление rSr' в V1, V2 , y 4,5% детей). Их значимость несущественна при регистрации только в одном отведении, переходной зоне или на зубцах малого вольтажа, но увеличивается, если зазубрины выявляют в нескольких отведениях, что свидетельствует о нарушении распространения возбуждения по миокарду правого или левого желудочка.
Частое выявление (у каждого десятого здорового ребенка) комплекса QRS типа неполной блокады правой ножки пучка Гиса.
T-infantile (отрицательный зубец T в III стандартном и в грудных отведениях V1-V4).
Срочные нагрузочные изменения электрокардиограммы[править | править код]
Типичными изменениями ЭКГ после физической нагрузки, если она не вызвала у спортсмена чрезмерного утомления, являются:
- адекватное нагрузке учащение ритма;
- укорочение электрической систолы при увеличении систолического показателя;
- укорочение предсердно-желудочковой проводимости или отсутствие ее заметных изменений;
- сохранение примерно исходной высоты зубцов R;
- повышение зубцов Р (преимущественно во II и III отведениях);
- отсутствие существенных изменений высоты зубца Т (или ее увеличение во II и III, реже - во всех трех отведениях);
- могут наблюдаться также изменения зубцов Т в отдельных отведениях, соответствующие изменениям в направлении электрической оси сердца;
- интервал S-T обычно сохраняет изоэлектрическое положение или незначительно смещается (на 0,5-1,0 мм), электрическая ось сердца изменяется мало.
После очень больших спортивных нагрузок, иногда и у хорошо тренированных спортсменов, наблюдают смещение электрической оси сердца (преимущественно вправо), небольшое удлинение АВ-проводимости, снижение высоты зубца Т, смещение сегмента ST вниз от изолинии. Однако эти изменения быстро выравниваются в восстановительном периоде.
При снижении функционального состояния сердечно-сосудистой системы регистрируют следующие изменения:
- выраженное удлинение электрической систолы;
- увеличение АВ-проводимости;
- снижение вольтажа зубца R;
- снижение высоты зубца Т во всех отведениях или его изменения в отдельных отведениях, противоположные изменениям направления электрической оси сердца;
- резкое повышение зубца Т при снижении зубца R;
- выраженное снижение сегмента ST;
- появление (или усиление) экстрасистолии и других форм нарушений ритма.
По Н.Д. Граевской (1975), оценку срочных постнагрузочных изменений ЭКГ следует проводить следующим образом.
- I степень:
- адекватное учащение ритма;
- укорочение интервалов Р-Q и Q-T;
- увеличение систолического показателя;
- умеренное повышение зубцов Р и Т преимущественно во II, III и правых грудных отведениях;
- уменьшение углового расхождения векторов QRS и Т;
- электрическая ось сердца существенно не меняется или несколько отклоняется вправо;
- вольтаж зубцов R не меняется или несколько повышается;
- восстановление заканчивается полностью в течение 10-15 мин.
- II степень:
- аналогичный характер изменений ЭКГ, но с признаками нарастания степени сдвигов и с удлинением периода восстановления.
- III степень:
- значительное учащение ритма;
- длительное снижение, инверсия или чрезмерное повышение зубца Т;
- выраженное (более 1,0-1,5 мм) снижение сегмента ST (без снижения сегмента PQ), но при сохранении его восходящей формы;
- увеличение углового расхождения векторов QRS и Т;
- снижение вольтажа R;
- резкое повышение зубца Р;
- значительный сдвиг электрической оси сердца;
- нарушения ритма;
- значительное уменьшение периода восстановления.
Холтеровское мониторирование электрокардиограммы[править | править код]
Основные показания к проведению холтеровского мониторирования ЭКГ в практике спортивной медицины таковы.
- Диагностика неясных симптомов, которые могут быть связаны с аритмиями (сердцебиение, перебои в работе сердца, головокружение и т.д.).
- Диагностика неясных синкопальных состояний.
- Оценка степени тяжести и риска желудочковых артмий.
- Исследование вариабельности сердечного ритма как маркера риска внезапной смерти.
- При наличии специальной программы - определение циркадианной вариабельности величины интервала Q-T как маркера негомогенности процессов реполяризации и поздних потенциалов желудочков сердца, отражающих замедленную, фрагментированную активность миокарда (фактор риска развития желудочковой аритмии).
- Новый подход к изучению механизмов экстракардиальной регуляции.
Учитывая особенности метода, с его помощью можно диагностировать транзиторные ишемические изменения, как сопровождающиеся стенокардией, ее эквивалентами, так и бессимптомные, возникающие у больных с документированной ИБС. Диагностика эпизодов ишемии миокарда по результатам холтеровского мониторирования возможна только при наличии нормального синусового ритма и при отсутствии исходных изменений графики конечной части желудочковых комплексов.
Ограничения применения метода следующие.
- Ограниченное время записи часто не позволяет выявить жизнеопасные нарушения ритма.
- По данным Weber, только у 43% пациентов, имевших в анамнезе желудочковую тахикардию, удалось выявить желудочковую экстрасистолию, но ни в одном из 2420 исследований не удалось зафиксировать устойчивый пароксизм желудочковой тахикардии.
- Артефакты, которые при автоматическом анализе принимают за желудочковые и наджелудочковые экстрасистолы и даже пробежки желудочковой тахикардии.
- Остается неизвестным механизм аритмии.
- Нарушения ритма, выявляемые у здоровых детей и молодых людей при проведении холтеровского мониторирования ЭКГ (Сычев О.С., Лутай М.И., Жаринов О.И. и др., 2001), приведены в табл. 10.
Таблица 10. Нарушения ритма, выявляемые у здоровых детей и молодых людей при проведении холтеровского мониторирования ЭКГ
|
Нарушения ритма |
Дети |
Молодые люди |
|
Ночная брадикардия: | ||
|
> 40 в минуту |
+ |
+ |
|
> 30-40 в минуту |
+ |
+ |
|
Синусовая аритмия |
+++ |
++ |
|
АВ-блокада: | ||
|
I степени |
+ |
+ |
|
II степени типа Венкенбаха* |
+ |
+ |
|
Паузы между R-R: | ||
|
<2 с* |
+ |
+ |
|
<3 с* |
+ |
+ |
|
Желудочковая экстрасистолия. | ||
|
10-50/24 ч |
- |
+ |
|
50-100/24 ч |
- |
- |
|
100-500/24 ч |
- |
- |
|
полиморфные |
- |
+ |
|
парные |
- |
- |
|
Суправентрикулярная экстрасистолия | ||
|
513-100/24 ч |
- |
- |
|
100-1000/24 ч |
- |
- |
|
Наджелудочковая тахикардия |
- |
- |
Примечания: + - симптом может наблюдаться у здоровых людей; ++ - симптом достаточно часто наблюдается у здоровых людей; +++ -симптом наблюдается практически у всех здоровых людей; - - у здоровых людей не наблюдается; * - в основном во время сна.
Нормальные параметры ЧСС по результатам исследований M. Brodsky (1977) и F.Stein (1997) приведены в табл. 11.
|
Возраст, лет |
Время, ч |
Девочки |
Мальчики |
|
3-5 |
07:00-14:00 |
115.3±6.4 |
107.8±9.3 |
|
15:00-22:00 |
104.2±9.7 |
106.3±9,6 | |
|
23:00-06:00 |
84.5±7,8 |
78.4±8.1 | |
|
Сутки |
97.4±4,6 |
996±7.9 | |
|
6-8 |
07:00-1400 |
102.2±2.6 |
90.2±11.2 |
|
15:00-22:00 |
98.1 ±9.4 |
91,3±9.5 | |
|
23:00-06:00 |
78.6±9.3 |
73.3±9.7 | |
|
Сутки |
86.6±6,5 |
76.5±8.7 | |
|
9-11 |
07:00-14:00 |
104.9±9.5 |
924±9.4 |
|
15:00-22:00 |
92.4±9.3 |
85.8±9.6 | |
|
23:00-06:00 |
85,8±7.2 |
65.2±7.6 | |
|
Сутки |
80.3±8.7 |
764±5.9 | |
|
12-15 |
07:00-1400 |
92.6±11.3 |
88.6±9.6 |
|
15:00-22:00 |
90.9±7.2 |
82.4±9.7 | |
|
23:00-06:00 |
72.2±9.7 |
61.8±8.4 | |
|
Сутки |
79.1±7,5 |
70.3±5.8 |
Критерии нарушений ритма сердца у детей и подростков при холтеровском мониторировании[править | править код]
Согласно Л.М. Макарову и соавт. (2000-2006) критерии нарушений ритма сердца у детей и подростков при холтеровском мониторировании могут быть сгруппированы следующим образом.
Изменение максимальной продолжительности интервала Q-T. Максимальная продолжительность интервала Q-T (независимо от ЧСС) составляет: в 2-3 года - менее 430 мс; в 4-7 лет - менее 460 мс; в 8-15 лет - менее 480 мс; старше 15 лет - менее 500 мс.
Суправентрикулярная экстрасистолия. Регистрируют в 8,6-51,0% случаев. Частота аритмии не превышает 20 экстрасистол в час. Клиническое значение изолированных суправентрикулярных экстрасистол зависит от наличия сопутствующих заболеваний и/или органического поражения сердца. При их отсутствии прогноз благоприятный, редкая суправентрикулярная экстрасистолия при холтеровском мониторировании не требует лечения.
Желудочковая экстрасистолия. Регистрируют в 6-57% случаев. Клиническое значение единичных желудочковых экстрасистол при холтеровском мониторировании у здоровых детей без проявлений органического поражения сердца такое же, как и у суправентрикулярной экстрасистолии. Однако оно значительно возрастает при наличии ряда заболеваний и состояний, сопряженных с высоким риском развития жизнеугрожающих аритмий и внезапной смерти.
У детей с экстрасистолией при холтеровском мониторировании устойчиво выделяются три циркадных типа аритмии: дневной, ночной и смешанный. Суточный биоритмологический профиль организма оказывает влияние на формирование циркадного типа экстрасистолии у детей.
Наиболее неблагоприятная клинико-электрокардиографическая картина наблюдается у детей с ночным типом экстрасистолии.
Короткие паузы ритма без ЭКГ-признаков синоатриальной блокады или остановки синусового узла. Максимальная продолжительность данных пауз в различных возрастных группах здоровых детей: от 1 года до 3 лет - не более 1200 мс; от 3 до 10 лет - не более 1300 мс; от 10 до 16 лет - не более 1500 мс; старше 16 лет - не более 1750 мс.
АВ-блокада I степени. Регистрируют у 10-22% здоровых детей, преимущественно в ночное время. Выявление при холтеровском мониторировании единичных суправентрикулярных и желудочковых экстрасистол, ночных периодов АВ-блокады I степени не требует у практически здоровых детей дообследования и/или специфической антиаритмической терапии, однако является ранним (доклиническим) проявлением риска развития функциональных кардиопатий и неспецифических вегетативных дисфункций. Выявление более тяжелых нарушений ритма требует дообследования для исключения органического поражения сердца и более сложных видов аритмии.
Критерии ишемии: подъем или смещение сегмента ST >0,1 мВ, регистрируемые продолжительностью не менее 1 мин. В то же время максимальный подъем сегмента ST до +4 мм отмечают у 5-25% здоровых детей в различных возрастных группах.
Заключение по результатам холтеровского мониторирования[править | править код]
При формировании финального заключения по результатам холтеровского мониторирования должны быть отражены следующие основные позиции.
Основная динамика ЧСС в сравнении с возрастной нормой (среднесуточная, средняя дневная, средняя ночная ЧСС, циркадный индекс).
ЭКГ-динамика: аритмии и основные ЭКГ-феномены, время их возникновения и симптомы, оценка изменений сегмента ST и других параметров ЭКГ во время жалоб, циркадный тип аритмии.
Результаты дополнительных методов:
- вариабельность ритма сердца, которая включает, кроме традиционных методов временного или частотного анализа (в зависимости от опций в конкретной коммерческой системе), оценку структуры ночного сна по анализу тренда ЧСС, циркадному индексу (оценку функций концентрации и разброса) у больных с несинусовым ритмом;
- поздние потенциалы желудочков;
- динамика интервала Q-T (на минимальной ЧСС, среднесуточный корригированный и другие параметры).
В каждом дополнительном разделе данные интерпретируют в соответствии с техническими возможностями используемой системы холтеровского мониторирования.
Для расчета нормальных величин интервала Q-T наибольшее распространение получила формула H. Bazett:
Q-Td = k × √R-R,
где k - коэффициент, равный для мужчин 0,37, для женщин 0,40.
На основе данной формулы предложено вычислять корригированный интервал Q-T как отношение продолжительности интервала Q-T (в миллисекундах) к квадратному корню из интервала RR (в секундах):
Q-Tk = Q-Tи ÷ √R-R,
где Q-Tи - измеренный интервал Q-T.
Удлиненным считается интервал Q-T, если он превышает нормальную расчетную величину на 0,03 с или величина корригированного интервала Q-T превышает 0,44 с.
Дисперсии интервала Q-T[править | править код]
Дисперсии интервала Q-T - это измерение различий в длительности данного интервала в разных отведениях стандартной ЭКГ.
Установлено, что данный показатель может отражать негомогенность проведения импульса по миокарду, причем этот интервал может меняться по времени в течение суток. Выяснилось, что показатели интервала Q-T имеют независимое прогностическое значение для прогнозирования внезапной смерти. Исследование дисперсии интервала Q-T является сравнительно простым методом и не требует специального оборудования, кроме качественного регистратора ЭКГ. Показано наличие циркадных колебаний продолжительности интервала Q-T, ассоциированных с высокочастотными составляющими показателей вариабельности сердечного цикла. Данные однократного измерения интервала Q-T в случае его патологической величины авторы рекомендуют оценивать с осторожностью, так как его величина может меняться в течение суток.
В последнее время для оценки прогноза пытаются использовать измерение корригированного значения интервала J-T.
Альтерация волны T[править | править код]
Альтерация волны Т - новый метод изучения подверженности миокарда возникновению спонтанных желудочковых аритмий. Показатели альтерации волны Т, по мнению ряда авторов, можно рассматривать как предикторы внезапной смерти. В то же время диагностическое и прогностическое значение этого метода еще требует уточнения.
Диагностические возможности метода при безболевой ишемии миокарда[править | править код]
Изменения ЭКГ, зарегистрированные во время холтеровского мониторирования, приобретают реальное диагностическое значение только у пациентов с верифицированной ИБС и только при условии их соответствия критериям, принятым для холтеровского мониторирования. Кроме того, данный диагностический метод не может выступать в качестве самостоятельного метода для постановки диагноза ИБС.
Суточное мониторирование экг у спортсменов[править | править код]
Данные литературы относительно результатов суточного мониторирования ЭКГ у спортсменов единичны и касаются в основном лиц, изначально имеющих определенные изменения на ЭКГ. В практике спортивной медицины нарушения сердечного ритма у атлетов обычно выявляют при проведении рутинного электрокардиографического обследования. При этом принято считать, что частота обнаружения сердечных дисритмий у данного контингента лиц достаточно высока, однако в основном они носят пограничный характер. Так, В.Ф. Антюфьев и М.Б. Казаков (2001), обследовав 3473 спортсмена (34,6% из них в возрасте до 14 лет, 32,9% - 15-18 лет и 32,5% - 19-30 лет), зарегистрировали различные нарушения сердечного ритма (пассивную миграцию предсердного источника ритма на фоне синусовой брадикардии, сердечный ритм из правого предсердия, экстрасистолическую аритмию, синдром WPW, пароксизмальные тахикардии, вагусную депрессию синусового узла, комбинированные нарушения сердечного ритма) у 27,3% из них. Согласно С.Ю Юрьеву и Ю.Н. Горожанину (2009), которые провели холтеровское мониторирование ЭКГ 58 взрослым квалифицированным игрокам в футбол, у 37 из 58 обследованных игроков (что составляет 63,79%) нарушения ритма и проводимости отсутствовали. У остальных же имели место пограничные нарушения ритма и проводимости в виде единичных суправентрикулярных и желудочковых экстрасистол, эпизодов транзиторной АВ-блокады I и II степени (Мобитц 1), единичных эпизодов аллоаритмии и пароксизмальной суправентрикулярной тахикардии (ЧСС >100 в минуту).
Экспертная оценка. Согласно Э.В. Земцовскому (1995) на сегодняшнем этапе знаний о нарушениях ритма сердца у спортсменов целесообразно придерживаться следующей тактики.
Выявление любого сомнительного или клинически значимого нарушения ритма требует проведения специального медицинского обследования.
Учитывая транзиторный характер значительной части аритмий и их неодинаковую клиническую значимость, выявление большинства из них (за исключением резко выраженных стойких нарушений и пароксизмальных расстройств) требует повторного исследования с регистрацией ЭКГ или ритмограммы достаточной длительности (не менее 3 мин) для проверки стабильности (устойчивости) нарушений и уточнения степени их выраженности.
В случае отсутствия нарушений ритма сердца при повторных исследованиях и отсутствия предпатологических состояний и патологических изменений сердца спортсмен может быть допущен к тренировкам под тщательным врачебным наблюдением.
При выявлении нарушений ритма во время повторного исследования врачебная тактика определяется характером аритмии и результатами специального медицинского обследования.
В случае повторного выявления нарушений автоматизма нормосистолического типа или АВ-блокады тактика врача полностью определяется результатами специального медицинского обследования, т.е. характером выявленных отклонений в состоянии здоровья; при отсутствии таковых спортсмен может быть допущен к тренировкам под постоянным врачебным контролем; повторное выявление других аритмий требует проведения специальных мероприятий, независимо от того, удалось установить непосредственную причину аритмии или нет.
Синдром подавленного синусового узла. Спортсмены, у которых при диспансерном обследовании обнаружены аритмии, связанные с синдромом подавленного синусового узла (СПСУ) - резко выраженная синусовая брадикардия, резко выраженная синусовая аритмия с транзиторным удлинением интервала R-R, полифокусный водитель, медленный предсердный ритм, выскальзывающие сокращения, интермиттирующая АВ-диссоциация, - должны быть подвергнуты тщательному исследованию для выявления возможных причин нарушений ритма (очаги хронической инфекции, дистрофия миокарда, физическое перенапряжение, органические поражения сердца и клапанного аппарата и т.д.). При подобных заболеваниях или отклонениях в состоянии здоровья спортсмены нуждаются в лечении и экспертизе по этим заболеваниям.
После устранения предполагаемой причины СПСУ и проведения всего комплекса лечебных мероприятий возможны два варианта:
- восстановление стойкого синусового ритма, который и при проведении проб остается стабильным;
- ЭКГ-проявления СПСУ продолжают регистрироваться в покое или в процессе проведения нагрузочных проб.
В первом случае лечения не требуется, и спортсмен может приступить к дальнейшим тренировкам. Во втором случае, когда очевидной причины СПСУ не выявлено, спортсмен нуждается в дополнительном обследовании, направленном на диагностику характера тех аритмий, которые, возможно, возникают во время тренировок или соревнований и не были зарегистрированы в состоянии покоя.
Такое обследование включает регистрацию ЭКГ в процессе выполнения пробы с физической нагрузкой и амбулаторное мониторирование. Если осложняющих аритмий выявить при таком обследовании не удается, то спортсмен нуждается только в повышенном врачебном и тренерском внимании без проведения специфического лечения.
Спортсмены, у которых СПСУ сочетается с аритмиями при нагрузках, нуждается в стационарном обследовании и лечении. Обследование должно быть направлено на идентификацию осложняющих аритмий (экстрасистолия, пароксизмальные тахикардии, мерцательная аритмия, идиовентрикулярные источники ритма и т.д.) и объективизацию степени поражения синусового узла. Этим спортсменам показана диагностическая чреспищеводная стимуляция сердца.
Случаи сочетания аритмий СПСУ с пароксизмальными тахикардиями или мерцательной аритмией при отсутствии других органических поражений сердца следует расценивать как проявление дистрофии миокарда в результате физического перенапряжения с очаговым поражением синусового узла и проводящей системы. В подобных случаях речь, скорее всего, идет о синдроме слабости синусового узла (СССУ) , что не позволяет рекомендовать спортсмену продолжение тренировок.
Такое экспертное решение диктуется тем, что так называемая бради-тахиформа СССУ характеризуется в первую очередь крайней сложностью лечения и прогрессированием гемодинамических нарушений, спровоцированных тахикардией и посттахикардической депрессией синусового узла (длительной преавтоматической паузой). Спортсмен с таким патологическим состоянием должен лечиться и наблюдаться у кардиолога.
Спортсмены, имеющие сочетание аритмий СПСУ с экстрасистолией, нуждаются в стационарном обследовании. В тех случаях, когда, кроме экстрасистолии, других осложняющих аритмий (тахикардий и т.д.) не выявляют, экспертные решения полностью соответствуют таковым для экстрасистолии. Принципиальная разница заключается только в том, что специфическое антиаритмическое лечение следует начинать не с антиаритмических препаратов, способных купировать экстрасистолию, а с препаратов, усиливающих функцию синусового узла. Поэтому обязательной диагностической пробой в данном случае является внутривенная проба с атропином (0,02 мг на килограмм массы тела).
Экстрасистолия. В случае экстрасистолии при безуспешном 3-4-недельном курсе проведенного комплекса неспецифических лечебных мероприятий необходимо проведение специфического противоаритмического лечения. В основу выбора препарата или комбинации противоаритмических средств для каждого спортсмена с экстрасистолией должны быть положены острые медикаментозные пробы. Первую внутривенную пробу необходимо проводить с атропином для определения ритмозависимости экстрасистолии и ориентировочной оценки функции синусового узла.
При невозможности проведения острых медикаментозных проб из антиаритмических препаратов, по механизму действия способных купировать данную аритмию, предпочтение следует отдавать препарату с наименьшим побочным эффектом. При экстрасистолиях, возникших на фоне гиперкинетического типа кровообращения, и дистрофиях миокарда гиперадренергического типа лечение целесообразно начинать с β-адреноблокаторов. При экстрасистолиях на фоне гипокинетического или эукинетического типов кровообращения целесообразно начинать лечение с ритмилена¤(ритмодана¤). Непрерывный курс лечения должен длиться 4-8 нед на фоне освобождения от спортивных занятий.
При полном эффекте лечения и отсутствии рецидива аритмии через неделю после прекращения курса лечения спортсмен может быть допущен к тренировкам с постепенным увеличением объема и интенсивности нагрузок.
При рецидиве аритмии после курса лечения (пробной отмены) до возобновления спортивных нагрузок непрерывное лечение необходимо продолжить до 3 мес. После отмены лечения при отсутствии рецидива можно начать постепенное включение в обычные занятия спортом.
При отсутствии эффекта через полгода следует считать занятия спортом противопоказанными, а спортсмена - нуждающимся в лечении и диспансерном наблюдении кардиолога.
При полном эффекте комплексного лечения, но стойких рецидивах аритмии во время возобновления тренировок занятия спортом либо полностью запрещают, либо дают рекомендации попробовать изменить вид спорта.
Пароксизмальные нарушения ритма. При обследовании спортсменов с жалобами на пароксизмальные расстройства ритма первой задачей является идентификация вида тахикардии. Наилучшие методы идентификации тахикардии - амбулаторное мониторирование и чреспищеводное электрофизиологическое исследование. В ряде случаев пароксизм удается спровоцировать нагрузкой.
После идентификации тахикардии принципиальным является вопрос о том, связано ли возникновение тахикардии с дополнительными проводящими трактами или же в ее основе лежат иные механизмы.
Если в механизме пароксизмальной тахикардии не участвуют дополнительные проводящие пути, то методика лечения и экспертиза полностью соответствуют таковым при экстрасистолических аритмиях, с той лишь разницей, что после проведенного лечения велоэргометрия и эхокардиография для этих спортсменов обязательны.
В случае появления пароксизмов во время тестирующих нагрузок занятия спортом полностью противопоказаны.
Стабильная форма фибрилляции или трепетания предсердий. Возникновение стабильной формы фибрилляции или трепетания предсердий является противопоказанием к занятиям спортом и подлежит плановому лечению электрическими или медикаментозными средствами по общепринятым методикам.
Методологические подходы к лечению и экспертизе пароксизмальной формы фибрилляции предсердий полностью совпадают с таковыми при экстрасистолических аритмиях и суправентрикулярных тахикардиях. Исключение составляет пароксизмальная форма фибрилляции предсердий, являющаяся формой СССУ. В этом случае занятия спортом следует считать противопоказанными.
Чреспищеводная электрическая стимуляция предсердий[править | править код]
Основные показания к применению чреспищеводной электрической стимуляции предсердий в практике спортивной медицины:
- оценка функции синусового узла - диагностика синдрома слабости синусового узла;
- диагностика функциональной дисфункции синусового узла (чаще всего связанной с повышенной активностью блуждающего нерва);
- оценка функции АВ-узла;
- дифференциальная диагностика пароксизмальных суправентрикулярных тахиаритмий с помощью метода провокации тахиаритмий и последующей регистрации пищеводной электрограммы;
- диагностика и изучение электрофизиологических свойств дополнительных, аномальных путей проведения (пучок Кента и пучок Джеймса) - диагностика синдрома преждевременного возбуждения желудочков в случае функционирования пучка Кента или пучка Джеймса ;
- диагностика пароксизмальных тахиаритмий при синдроме Вольфа-Паркин сона-Уайта или Клерка-Леви-Кристеско, Лауна-Ганонга-Левина ;
- выделение из групп пациентов с синдромом WPW, имеющих угрозу развития фибрилляции желудочков;
- регистрация тахизависимой экстрасистолии и внутрижелудочковых блокад.
Проведение чреспищеводной электростимуляции в практике спортивной медицины нецелесообразно в следующих случаях:
- при регистрации явного (манифестирующего) синдрома WPW;
- при выраженной гипертрофии миокарда левого желудочка с вторичными изменениями конечной части комплекса QRS-T на ЭКГ.
Чреспищеводную электрическую стимуляцию предсердий проводят не менее чем через 2 ч после еды на фоне отмены всех лекарственных препаратов в случае диагностического исследования. При этом необходимы регистрация ЭКГ-покоя, данные ЭхоКГ и письменное согласие пациента на проведение данного исследования.
Эхокардиограмма спортсменов[править | править код]
Ультразвуковое исследование сердца (ЭхоКГ) является комплексным методом, включающим одномерную (М-режим), двухмерную (В-режим) и допплерографию (D-режим). Режимы (способы) воспроизведения эхосигнала обозначают по начальным буквам слов amplitude (амплитуда), motion (движение) и brightness (яркость) как А-, М- и В-режимы одномерного изображения, а также проводят двухмерную ЭхоКГ с изображением среза движущихся структур сердца в реальном масштабе времени.
Комбинация всех вышеназванных методов позволяет анатомически точно определять размеры камер сердца и крупных сосудов, оценивать сократительную способность миокарда, диагностировать наличие внутрисердечных шунтов. Исследование дает возможность не только установить порок, но и сделать его количественное определение: степень стеноза клапанных отверстий и крупных сосудов, замыкательная функция клапанов (степень регургитации крови через них), подвижность створок (степень их фиброза), степень кальциноза и многое другое.
Исследование обычно проводят в положении пациента лежа на спине или на левом боку. Для исследования сердца у взрослых обычно используют датчики с частотой от 2,0 до 3,5 МГц, а для проведения исследования у детей - 3,5; 5,0 или, реже, 7,5 МГц.
Ухудшить ультразвуковую картину может наличие у больного деформации грудной клетки (затруднена визуализация правых отделов сердца) или различные бронхолегочные заболевания (уменьшение акустического окна за счет вздутия легких). Таких больных рекомендуется в первом случае осматривать с использованием промежуточных позиций, а во втором - после курса лечения или в фазу ремиссии. При наличии у пациента тахикардии необходимо проводить исследование с повышенной частотой кадров (если позволяют возможности прибора).
Существует четыре основных доступа для исследования.
- Парастернальная позиция (область расположена в третьем, четвертом межреберье по левому краю грудины).
- Апикальная позиция (область расположена в пятом межреберье по левой срединно-ключичной линии).
- Супрастернальная позиция (область расположена над грудиной в области яремной «югулярной» ямки).
- Субкостальная позиция (область расположена в эпигастральной зоне).
Приведенные выше позиции являются основными, однако расположение областей доступа может несколько отличаться от них, что связано с особенностями конституции пациента, формой грудной клетки, расположением сердца и другими факторами. В любом случае в процессе исследования необходимо добиться качественной визуализации структур сердца, что значительно уменьшит вероятность диагностических ошибок.
В ЭхоКГ используют ультразвуковой метод определения скорости и направления (по отношению к датчику) потока крови, основанный на эффекте Допплера - допплер-эхокардиографию. Проведение допплеровского исследования подразумевает высокий технический навык в проведении двухмерного исследования, знание топографической анатомии и гемодинамики сердца.
Варианты допплеровского исследования следующие.
- Импульсный допплер (PW - Pulsed Wave).
- Импульсный высокочастотный допплер (HFPW - high frequency pulsed wave).
- Постоянноволновой допплер (CW - Continuouse Wave).
- Цветовой допплер (Color Doppler).
- Цветовой М-модальный допплер (Color M-mode).
- Энергетический допплер (Power Doppler).
- Тканевый скоростной допплер (Tissue Velosity Imaging).
- Тканевый импульсный допплер (Pulsed Wave Tissue Velosity Imaging).
Импульсный допплер (Pulsed Wave - PW). Графическая разверстка импульсноволнового допплера отражает характер кровотока в конкретной данной точке, в месте установки контрольного объема. Точка установки контрольного объема называется базовой линией. По вертикали на графике откладывается скорость потока, по горизонтали - время. Все потоки, которые в конкретной данной точке движутся к датчику, располагаются на графике выше базовой линии; все потоки, которые движутся от датчика, - ниже нулевой линии. Помимо формы и характера кровотока на графике можно зафиксировать щелчки открытия и закрытия створок клапанов, дополнительные сигналы от хорд створок и стенок сердца. Импульсный допплер имеет скоростной предел (не более 2,5 м/с), поэтому с его помощью нельзя зарегистрировать потоки, имеющие высокую скорость.
Импульсный высокочастотный допплер (HFPW - high frequency pulsed wave). Несколько контрольных объемов располагаются один за другим на различной глубине. Это позволяет регистрировать кровоток, скорость которого превышает 2,5 м/с.
Постоянно-волновой допплер (CW - Continuous Wave Doppler). Позволяет регистрировать высокоскоростные потоки. Недостаток метода состоит в том, что на графике регистрируются все потоки по ходу луча. Методика CW-допплеровского исследования позволяет провести расчеты давления в полостях сердца и магистральных сосудов в ту или иную фазу сердечного цикла, рассчитать степень значимости стеноза и т.д.
Основным уравнением CW является уравнение Бернулли, позволяющее рассчитать разницу давления или градиент давления. С помощью уравнения можно измерить разницу давления между камерами в норме и при наличии патологического, высокоскоростного кровотока.
Цветовой допплер (Color Doppler) - аналог импульсного допплера, где направление и скорость кровотока картируется различным цветом. Например, кровоток к датчику принято картировать красным цветом, от датчика - синим цветом. Турбулентный кровоток картируется сине-зелено-желтым цветом.
Цветовой M-модальный допплер (Color M-mode). Сопоставление M-модального режима и цветового допплера при проведении курсора через ту или иную плоскость позволяет разобраться с фазами сердечного цикла и патологическим кровотоком.
Энергетический допплер (Power Doppler). Применяют для регистрации низкоскоростного кровотока, поэтому в кардиологии он пока не находит активного применения. При использовании энергетического допплера теряется направление кровотока. В настоящее время энергетический допплер используют в сочетании с контрастными веществами (левовист¤ и др.) для изучения перфузии миокарда.
Тканевый скоростной допплер (TVI - Tissue Velocity Imaging). Принцип данного метода основан на картировании направления движения тканей определенным цветом. Таким образом, красным цветом обозначают движение к датчику, синим - от датчика. Изучая направления движения стенок левого и правого желудочков в систолу и диастолу с помощью TVI можно обнаружить скрытые зоны нарушения локальной сократимости. Совмещение двухмерного исследования в режиме TVI с M-модальным увеличивает точность диагностики.
Тканевый импульсный допплер (Pulsed Wave Tissue Velocity Imaging). Позволяет оценить графически характер движения стенки желудочков в конкретной точке. Выделяют систолический компонент, ранний и поздний диастолический компоненты. Данный вариант допплера позволяет проводить картирование миокарда и увеличивает точность диагностики у больных с ишемической болезнью сердца.
Таким образом, допплеровские методики позволяют получить большой объем информации без применения инвазивных методов исследования.
Чреспищеводная ЭхоКГ (моно-, би- и мультиплановая). Исследование сердца через пищевод с использованием специальных датчиков. Информативность метода очень высокая. Противопоказанием служит наличие стриктуры пищевода.
Стресс-эхокардиография (с использованием физической нагрузки, чреспищеводной электростимуляции или медикаментозной нагрузки). Широко применяется у больных с ишемической болезнью сердца.
Трехмерное и четырехмерное моделирование сердца - компьютерный анализ изображения и построение объемного изображения камер сердца, створок клапанов, кровотока и т. д.
Внутрисосудистый ультразвук - исследование коронарных артерий с использованием специального внутрисосудистого датчика малого диаметра. Инвазивный ультразвуковой метод. Используется параллельно с коронарографией.
Контрастная ЭхоКГ - применяется для контрастирования правых камер сердца при подозрении на дефект или левых камер сердца для исследования перфузии миокарда. Информативность метода контрастирования левых камер сердца сопоставима со сцинтиграфией миокарда. Положительным фактором является отсутствие лучевой нагрузки на больного. Отрицательными факторами являются инвазивный характер метода и высокая цена препарата (левовист¤, альбунексρ и т.д.).
Согласно рекомендациям Американской ассоциации эхокардиологов (2005) в настоящее время существуют нормативы эхокардиографических показателей, которые несколько отличны от ранее существовавших показателей (табл. 12).
|
Показатель |
Женщины |
Мужчины |
|
КДР, мм |
30-53 |
42-59 |
|
КДР/ПТ. мм/мм2 |
24-32 |
22-31 |
|
КДО, мл |
56-104 |
67-155 |
|
КСО. мл |
10-49 |
22-58 |
|
МЖП и ЗС. мм |
6-9 |
6-10 |
|
ММ (М-режим), г |
67-162 |
88-224 |
|
ИММ, г/мг |
43-95 |
49-115 |
|
ММ (8-режим). г |
66-150 |
96—200 |
|
ИММ, г/мг |
44-83 |
50-102 |
|
ЛП. мм |
27-38 |
30-40 |
|
ЛП/ПТ, мм/м2 |
15-23 |
15-23 |
|
ПП (поперечный р.), мм |
29-45 |
30-40 |
|
ПП/ПТ. мм/м2 |
17-25 |
15-23 |
|
ПЖ (поперечный размер базальный), мм |
20-23 |
20-28 |
|
ПЖ (поперечный размер срединный, мм |
27-33 |
27-33 |
|
Легочный ствол, мм |
16-21 |
15-21 |
|
Ао-кольцо. мм |
14-26 |
20-31 |
|
Ао-синусы. ми |
29-45 |
29-45 |
|
Ао-клапан. мм |
22-36 |
22-36 |
Примечания: КДР - конечно-диастолический размер левого желудочка; КДР/ПТ - относительный конечно-диастолический размер левого желудочка/на поверхность тела; КДО - конечнодиастолический объем левого желудочка; КСО - конечносистолический объем левого желудочка; МЖП - толщина межжелудочковой перегородки в диастолу; ЗС - толщина задней стенки левого желудочка в диастолу; ММ - масса миокарда левого желудочка; ИММ - индекс массы миокарда левого желудочка - масса миокарда левого желудочка/на поверхность тела; ЛП - левое предсердие, переднезадний размер; ЛП/ПТ - относительный размер левого предсердия/на поверхность тела; ПП - правое предсердие, поперечный размер; ПП/ПТ - относительный размер правого предсердия/на поверхность тела; ПЖ - правый желудочек, поперечный срединный размер; легочный ствол - диаметр легочного ствола; Ао-кольцо - диаметр аортального кольца (мм); Ао-синусы - диаметр корня аорты на уровне синусов Вальсальвы; Ао-клапан - диаметр корня аорты на уровне кончиков створок.
В настоящее время большое значение придается определению относительных величин, т.е. отнесенных на поверхность тела обследуемого.
Масса миокарда левого желудочка определяется по формулам (1-2):
ММ = (КДО внеш.- КДО внутр.) × 1,04 (1)
ИММ = ММ ÷ ППТ.
Или:
(по Devereux) ММ = 0,8 × [1,04 × (ЛЖд + МЖП + ЗС)3 - ЛЖд3] × 0,6. (2)
У спортсменов, тренирующихся в основном на выносливость (бегунымарафонцы, пловцы на длинные дистанции, лыжники и др.), типично развитие физиологической дилатации камер сердца и гипертрофии миокарда, не превышающих верхних границ нормы. Увеличение размеров сердца происходит, как правило, за счет дилатации, а не гипертрофии. Гипертрофия и тоногенная дилатация правых камер возникают у спортсменов, которым необходимы краткие, но сильные мышечные напряжения, связанные с задержкой дыхания на вдохе и ухудшением в связи с этим легочного кровообращения. Чрезмерные мышечные напряжения могут привести к дистрофии миокарда вследствие физического перенапряжения и патологическому «спортивному сердцу», которое чаще всего развивается постепенно и проявляется в прогрессирующем увеличении толщины стенки левого желудочка, размеров полости и массы сердца.
У некоторых тренированных спортсменов значения толщины стенки левого желудочка сердца могут быть сравнимы с таковыми, встречающимися при умеренном морфологическом проявлении гипертрофической кардиомиопатии (согласно современным представлениям между гипертрофической кардиомиопатией и «спортивным сердцем» имеется область взаимопересечения, так называемая «серая зона»; в основном в эту зону попадают молодые люди с выраженными ЭхоКГ-признаками симметричной гипертрофии левого желудочка).
Центильные градации показателей у представителей различных видов спорта в возрасте после 18 лет, по результатам исследований Т.С. Гуревич (2009), представлены в табл. 13-16.
Эхокардиографические параметры у юных спортсменов представлены в табл. 17-19 (Sharma S. et al., 2002).
Центильные градации эхокардиографических показателей у представителей различных видов спорта в возрасте до 18 лет, по результатам исследований Т.С. Гуревич (2009), указаны в табл. 20-23.
Примечания к таблицам: ППТ - площадь поверхности тела; ТЖП - толщина желудочковой перегородки; ТЗСЛЖ - толщина задней стенки левого желудочка; ТСЛЖ - максимальная толщина стенки левого желудочка; h/R - относительная толщина стенки; РПЛЖ - размер полости левого желудочка в конце диастолы; ИМЛЖ - индекс массы левого желудочка; ДП - диаметр левого предсердия; ДА - диаметр аорты; ФВЛЖ - фракция выброса левого желудочка; NS - неспецифично; ИТСЛЖ - индекс макисмальной толщины стенки левого желудочка; РПЛЖ - размер полости левого желудочка; МЛЖ - масса левого желудочка.
Экспертная оценка. С целью решения вопроса допуска к занятиям спортом Т.С. Гуревич (2009) были выделены критерии оценки гипертрофии стенок левого желудочка для спортсменов разного возраста.
Критерии не зависят от направленности тренировочного процесса.
- Для юношей (14-18 лет):
- размеры до 11,5 мм следует расценивать как умеренное увеличение стенок левого желудочка;
- от 11,5 до 12,3 мм - выраженное увеличение;
- более 12,3 мм - резко выраженное увеличение.
При толщине стенок (или одной из стенок) левого желудочка более 12,3 мм, с учетом данных спортивного анамнеза, ЭКГ, морфологических и гемодинамических изменений при ЭхоКГ и допплер-ЭхоКГ, решается вопрос о целесообразности занятий профессиональным спортом.
- Для взрослых атлетов (18-36 лет):
- от 11,5 до 12,0 мм - расценивают как умеренное увеличение стенок левого желудочка;
- от 12,0 до 13,0 мм - выраженное увеличение;
- более 13,0 мм - резко выраженное увеличение.
При толщине стенок (или одной из стенок) свыше 13 мм, с учетом данных спортивного анамнеза, ЭКГ, морфологических и гемодинамических изменений при ЭхоКГ и допплер-ЭхоКГ, решается вопрос о целесообразности занятий профессиональным спортом
Срочные постнагрузочные изменения эхокардиограммы[править | править код]
Срочные постнагрузочные изменения эхокардиограммы у спортсменов, по сравнению с нетренированными людьми, были сгруппированы З.Б. Белоцерковским (1994) следующим образом.
- Большие конечно-диастолические и конечно-систолические размеры продольной и поперечной осей полости левого желудочка, а также большая амплитуда движения внутренних контуров полости желудочка в период изгнания крови в аорту.
- Во время сокращения миокарда левого желудочка в большей степени укорачивается поперечная (короткая) ось полости желудочка (на 35%), чем продольная (длинная) ось (на 21%).
- В период сокращения миокарда левого желудочка укорочение короткой оси в большей степени определяется амплитудой движения задней стенки желудочка (на 58%), чем межжелудочковой перегородки (на 42%), а укорочение длинной оси в большей степени определяется амплитудой движения атриовентрикулярной перегородки (на 72%), чем верхушки желудочка (на 28%).
- Отношение длинной оси к короткой в диастолу равняется 1,65:1,0, а в систолу практически равняется 2:1, т.е. во время изгнания крови в аорту полость левого желудочка становится более вытянутой.
- Величина индекса контрактильности миокарда (отношение амплитуды движения внутренней поверхности желудочка к размерам его короткой и длинной оси позволяет судить о функциональном состоянии миокарда желудочка) у спортсменов обычно колеблется в пределах от 23 до 29%, составляя в среднем 26%.
Список литературы[править | править код]
- Аксельрод А.С. Холтеровское мониторирование ЭКГ: возможности, трудности, ошибки / А. С. Аксельрод, П.Ш. Чомахидзе, А.Л. Сыркин. - М.: МИА, 2007. - 192 с.
- Белозеров Ю.М., Болбиков В.В. Ультразвуковая семиотика и диагностика в кардиологии детского возраста. - М.: Медпресс, 2001. - 172 с.
- Белоцерковский З.Б., Любина Б.Г., Картышева И.Ю. и др. Особенности ЭКГ и механической активности сердца высокорослых спортсменов // Теория и практика физической культуры. - 1983. - № 7. - С. 21-23.
- Белоцерковский З.Б., Карпман В.Л. Возможности эхокардиографии и перспективы ее использования в спортивной медицине //Теория и практика физической культуры. - 1991. - № 8. - С. 2-12.
- Булычев В.В. Спортивное сердце //Кардиология. - 1980. - № 7. - С. 105-109.
- Бутченко Л.А. Электрокардиография у спортсменов: Учебное пособие для курсантов по клинической электрокардиографии. - Л., 1972. - С. 133-163.
- Бутченко Л.А., Кушаковский М.С., Журавлева Н.Б. Дистрофия миокарда у портсменов. - М.: Медицина, 1980. - 224 с.
- Бутченко Л.А., Ведерников В.В., Светличная В.С. О генезе синусовой брадикардии // Теория и практика физической культуры. - 1986. - № 8. - С. 46-47.
- Васичкин В.И. Предисловие к русскому изданию. Энциклопедия спортивной медицины. Л. Майкелли, М. Дженкинс. - СПб.: Лань, 1997. - 301 с.
- Верещагина Г.Н., Яхонтов Д.А., Макарова Л.И. Некоторые особенности патогенеза артериальной гипертензии у молодых. Материалы 4-го регионального симпозиума «Дисплазия соединительной ткани». - Омск: ОГМА, 1994. - С. 83-90.
- Верткин А.Л., Городецкий В.В., Тополянский А.В. Догоспитальная помощь при внезапном повышении артериального давления и гипертензивном (гипертоническом) кризе // Лечащий врач. - 2001. - № 7. - С. 24-31.
- Воробьев А.С, Мутафьян О.А., Голуб И.В., Петрова Н.Е. Клинико-электро кардиографическая диагностика аномалий внутригрудного расположения сердца у детей: Материалы конгресса «Детская кардиология-2000».- М., 2000. - С. 73.
- Воробьев А.С., Бутаев Т.Д. Клиническая эхокардиография у детей и подростков: Руководство для врачей.- СПб.: Специальная литература, 1999. - 423 с.
- Геселевич В.А. Актуальные вопросы спортивной медицины: Избранные труды. - М.: Советский спорт. - 2004. - 232 с.
- Гогин Е.Е.Синдром артериальной гипертонии как признак дезадаптационных нарушений // Клиническая медицина. - 2002. - № 11. - С. 4-7.
- Граевская Н.Д. Влияние занятий спортом на сердце // БМЭ. - 3-е изд. - Т. 23.- 1984. - С. 185-186.
- Граевская Н.Д., Гончарова Г.А., Калугина Г.Е. Еще раз к проблеме «спортивного сердца» // Теория и практика физической культуры. - 1997. - № 4. - С. 2-5.
- Граевская Н.Д., Долматова Т.И. Спортивная медицина. - М.: Советский спорт, 2004. - 358 с.
- Губкин С.В. Аритмии и блокады сердца: Методические рекомендации. - Минск: УП «Техно принт», 2004. - 59 с.
- Дабровски А., Дабровски Б., Пиотрович P. Суточное мониторирование ЭКГ.: Пер. с польск. - М.: Медпрактика, 1998. - 208 с.
- Дембо А.Г. Спортивная кардиология: Руководство для врачей / А.Г. Дембо, Э.В. Земцовский. - Л.: Медицина, 1989. - 464 с.
- Земцовский Э.В. Спортивная кардиология. - СПб.: Гиппократ, 1995. - 448 с.
- Ильницкий В.И. Эхокардиограмма юных спортсменов // Кардиология. - 1984. - № 3. - С. 116-117.
- Карпман В.Л., Белоцерковский З.Б., Арслан С. Двухосевая эхокардиография в диагностике гипертрофии миокарда и дилатации полости левого желудочка у спортсменов: Клинико-физиологические характеристики сердечно-сосудистой системы у спортсменов. - РГАФК. - М., 1994. - С. 146-153.
- Кечкер М.И. Руководство по клинической электрокардиографии.- М.: Медицина, 2000. - 335 с.
- Козленок А.В., Березина А.В., Барышева А.В. и др. Диастолическая дисфункция левого желудочка как ранний признак нарушения адаптации к физической нагрузке //Артериальная гипертензия. - 2006. - Т. 12. - № 4. - С. 319-324.
- Майкели Л., Дженинкс М. Энциклопедия спортивной медицины. - Спб., 1997. - 301 с.
- Макарова Г.А. Практическое руководство для спортивных врачей. - Ростов-на-Дону: БАРО-ПРЕСС, 2002. - 800 с.
- Макарова Г.А. Спортивная медицина. - М.: Советский спорт, 2003. - 478 с.
- Макарова Г.А. Справочник детского спортивного врача: клинические аспекты. - М.: Советский спорт, 2008. - 437 с.
- Макаров Л.М. Холтеровское мониторирование: Руководство для врачей по использованию метода у детей и лиц молодого возраста. - М.: Медпрактика, 2000. - С. 216.
- Макаров Л.М. ЭКГ в педиатрии. - М.: Медпрактика-Х, 2002. - 276 с.
- Маколкин В.И., Подзолков В.И., Самойленко В.И. ЭКГ: клинический анализ и толкование. -М.: Гэотар-Мед, 2000. - 161 с.
- Орджоникидзе З.Г., Павлов В.И. Гипертония и физическая активность // Медицина и спорт. - № 1. - 2005. - С. 15-16.
- Орджоникидзе З.Г. Особенности ЭКГ спортсмена // Функциональная диагностика. - 2005. - № 4. - С. 65-74.
- Орджоникидзе З.Г. Выраженная синусовая брадикардия у спортсменов-подростков: норма или патология? // Педиатрия. - 2009. - Т. 87. - № 3. - С. 35-38.
- Рябыкина Г.В. Мониторирование ЭКГ с анализом вариабельности ритма сердца / Г.В. Рябыкина, А.В. Соболев. - М.: Медпрактика, 2005. - 224 с.
- Садыкова Г.А. Сравнительная характеристика показателей кардиореспираторной системы и физической работоспособности разнотренированных подростков. Возрастные особенности физиологических систем детей и подростков // В кн. материалов 4-й Всесоюзной конференции «Физиология развития человека». - М., 1990. - С. 244.
- Сафронов В.В., Кузьмичев Ю.Г., Модзгвришвили Р.А. и др. Возрастные особенности основных эхокардиографических показателей //Физиология человека. - 1980. - № 5. - Т. 6. - С. 813-821.
- Смоленский А.В., Михайлова А.В. Спортивное сердце - мифы и реальность// Медицина и спорт. - 2005. - № 3. - С. 32-33.
- Уилмор Дж. Х. Физиология спорта / Дж. Х. Уилмор, Д.Л. Костил. - Киев: Олимпийская литература, 2001. - 504 с.
- Филявич А.Е. Электрокардиографический атлас спортсмена. - Кишинев: Штиинца, 1982. - 104 с.
- Хрущев С.В. Спортивное сердце (исторический очерк) //Физкультура в профилактике, лечении и реабилитации. -2008. - № 2 (25). - С. 55-64.
- Циммерман Ф. Клиническая электрокардиография. - СПб.: Бином, 1998. - 448 с.
- Чирейкин Л.В., Шубик Ю.В., Татарский Б.А., Тихоненко В.М. Пароксизмальные наджелудочковые тахиаритмии у больных с аномалиями проводящей системы сердца (патогенез, клиника, диагностика, лечение): Пособие для врачей. - СПб., 1997. - 50 с.
- Шиллер Н., Осипов М.А. Клиническая эхокардиография.- М.: Практика, 2005. - 344 с.
- Bonow R.O., Udelson J.E. Left ventricular diastolic dysfunction as a cause of congestive heart failure// Ann. Intern. Med. - 1992. - P. 117.
- 36th Bethesda Conference Eligibility Recommendations for Competetive Athletes with Cardiovascular Abnormalities // J. Am. Coll. Cardiol. - 2005. - Vol. 45. - N. 8.
- Bjornstad H., Storstein L., Dyre Meen H. et al. Electrocardiographic and echocardiographic findings in top athletes, athletic students and sedentary controls // Cardiology. - 1993. - Vol. 82(1). - P. 66-74.
- Brutsaert D.L., Sys S.U. Systolic and diastolic heart function // J. Cardiovasc. Pharm. - 1996. - Vol. 28. - Suppl. 2. - P. 1-8.
- Chapman J. Profound sinus bradycardia in the athletic heart syndrome // J. Sports Med. Phys. Fitness. - 1982 - Vol. 22. - P. 45-48.
- Corrado D. et al. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus Statement of the Study Group of Sport Cardiology of the Working Group of Cardiac Rehabilitation and Exercise Physiology and the Working Group of Myocardial and Pericardial Diseases of the European Society of Cardiology // Eur. Heart J. - 2005. - Vol. 26. - P. 516-524.
- Gaita F. et al. Long-term follow-up of right ventricular extrasystoles // J. Am. Coll. Cardiol. - 2001. - Vol. 38. - P. 364-70.
- Hildick-Smith D.J.R., Shapiro L.M. Echocardiographic differentiation of pathological and physiological left ventricular hypertrophy // Heart. - 2001. - Vol. 85. - P. 615-619. Journal of the American Society of Echocardiography //J. Nat. Med. - Oct. - 2005. - 21:13:05. Kaindl F., Kuhn. Elektrokomikographie. Verlag Wilheim Maudrich Wien. - 1989. - 119 p.
- Knowlan D.M. The electrocardiogram in the athlete // Cardiovascular Evaluation of Athletes / Eds. B. Waller, W.P. Harvey, Newton. NJ, Laennec. - 1993. - P. 43-59.
- Maron B.J., Klues H.G. Surviving competitive athletics with hypertrophic cardiomyopathy // Am. J. Cardiol. - 1994. - Vol. 73. - Pt. 15.- N. 6. - P. 1098-1104.
- Maron B.J., Gardin J.M., Flack J.M. et al. Prevalence of hypertrophiccardiomyopathy in a general population of young adults. Echocardiographic analysis of 4111 subjects in the CARDIA Study. Coronary Artery Risk Development in (Young) Adults // Circulation. - 1995. - Vol. 9. - N. 2. - P. 785-789.
- Maron B.J., Araújo C.G., Thompson P.D. et al. Recommendations for Preparticipation Screening and the Assessment of Cardiovascular Disease in Masters Athletes // Circulation. - 2000. - Vol. 103. - P. 327 -334.
- Mason J.M. For the electrophysiologic study versus electrocardiographic monitoring investigators. A comparison of electrophysiologic testing with Holter monitoring to predict antiarrhythmic drug efficacy for ventricular tachyarrhythmias //New Engl. J. Med - 1993. - Vol. 329. - P. 445-451.
- Northcote R., Canning G.P., Ballantyne D. Electrocardiographic findings in male veteran endurance athletes // Br. Heart. J. - 1989. - Vol. 61(12). - P. 155-160. Oakley D. The athlete?s heart // Heart. - 2001. - Vol. 86. - P. 722-726. Pelliccia A. The athlete?s heart: remodeling, electrocardiogram and preparticipation screening /
A. Pelliccia, F. M. Di Paolo, B. J. Maron // Cardiol. Rev. - 2002. - Vol. 10. - P. 85-90.
- Recommendations for Chamber Quantification: A Report from the American Society of Echocardiography?s Guidelines and Standards Committee and the Chamber Quantification Writing Group, Developed in conjunction with the European Echocardiography, a Branch of the European Society of cardiology// J. Am. Soc. Echocard., 2005. - Vol. 18. - N. 12.
- Snerif F., Naguech M.D., Chair Cristopher P.et all. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography // Eur. J. Echocard. - 2009 - Vol. 2.- N. 10. - P. 165-193.
- Spirito P., Pelliccia A., Proschan M.A., Granata M. Morphology of the «athlete?s heart» assessed by echocardiography in 947 elite athletes representing 27 sports // Am. J. Cardiol. - 1994. - Vol. 74(8). - N. 10. - P. 802-806.
- Van Ganse W., Versee L., Eylenbosch W. et al. The electrocardiogram of athletes: comparison with untrained subjects // Br. Heart. J. - 1970. - Vol. 32(2). - P. 160-164.
Функциональные пробы сердечно-сосудистой системы[править | править код]
В основе функционального тестирования лежит оценка изменений функций и (или) структур отдельных органов или систем организма в текущий момент под влиянием различных возмущающих воздействий.
В качестве подобных воздействий - функциональных проб (тестов) применяют физические нагрузки, натуживание, пассивное вращение, холодовые воздействия, изменения положения тела, лекарственные препараты, электрическую стимуляцию предсердий и др.
В спорте высших достижений функциональное тестирование сердечно-сосудистой системы включает различные пробы.
В целях оценки и прогнозирования состояния здоровья спортсменов при допуске к тренировочным занятиям и проведении ежегодных углубленных медицинских обследований применяют:
- функциональные пробы с локальным холодовым воздействием или задержкой дыхания (прессорные пробы) для выявления спортсменов, склонных к повышению АД (особенно при наличии наследственной предрасположенности к гипертонической болезни);
- дифференциальную диагностику пограничных и патологических состояний (ИБС, нарушения ритма сердца);
- функциональную пробу со ступенчато возрастающей нагрузкой для выявления ИБС;
- функциональные пробы с лекарственными препаратами, позволяющие предположить причину изменений конечной части желудочкового комплекса, а также нарушений ритма и проводимости;
- функциональную пробу с гипервентиляцией для дифференциальной диагностики ИБС и нейроциркуляторной дистонии.
В целях оценки этапного состояния организма спортсменов используют:
- функциональные пробы для косвенного определения общей физической работоспособности;
- функциональные пробы с повторными специфическими нагрузками для определения уровня тренированности.
В целях оценки текущего состояния организма спортсменов применяют:
- функциональные пробы с дозированными физическими нагрузками и воздействием на систему внешнего дыхания.
Оценка и прогнозирование состояния здоровья спортсменов[править | править код]
Для выявления спортсменов, склонных к повышению АД, применяют прессорные пробы.
Холодовая проба. Ее сущность заключается в том, что при опускании предплечья в холодную воду (+4 ?С) происходит рефлекторное сужение артериол и АД повышается, причем тем больше, чем больше возбудимость сосудодвигательных центров. В состоянии покоя у испытуемого на плечевой артерии трижды до получения стабильных цифр измеряют АД. Затем ему предлагают на 1 мин погрузить кисть правой руки (немного выше лучезапястного сустава) в воду температурой +4 ?С. АД измеряют сразу после прекращения холодового воздействия. Потом начинают измерения в начале каждой минуты в течение первых 5 мин восстановления и через каждые 3 мин последующего периода. Измерения продолжают до момента регистрации АД, соответствующего исходным величинам.
Проба с дозированной задержкой дыхания. После троекратной регистрации АД в состоянии покоя испытуемому предлагают после глубокого, но не максимального, вдоха на 45 с задержать дыхание. АД измеряют сразу после прекращения задержки дыхания, а затем в начале каждой минуты в течение первых 5 мин восстановления и через каждые 3 мин последующего периода. Измерения продолжают до момента регистрации АД, соответствующего исходным величинам.
Оценка результатов прессорных проб[править | править код]
У большинства людей с нормальной функцией вазомоторных центров холодовая проба и проба с дозированной задержкой дыхания вызывают повышение АД не более чем на 5-10 мм рт.ст., а исходный уровень давления восстанавливается в течение 3 мин.
Принципы оценки результатов прессорных проб суммированы в табл. 24.
Таблица 24. Дифференциальная диагностика повышенного артериального давления по данным прессорных проб (Вольнов Н.И., 1959)
|
Клиническая оценка АД |
Изменения АД. мм рт.ст. |
Время восстановления, мин | |
|
Степень подъема |
Уровень подъема | ||
|
Гиперреакторы |
До 10 |
До 129/89 |
До 8 |
|
Пациенты с гипертонической болезнью: фаза А (Предгипертоники) фаза В (гипертоники) |
До 20 20 и выше |
До 139/99 139/99 и выше |
До 12 15-20 и более |
Дифференциальная диагностика пограничных и патологических состояний[править | править код]
Функциональные пробы сердечно-сосудистой системы, которые могут быть использованы в практике спортивной медицины с целью дифференциальной диагностики пограничных и патологических состояний, представлены в табл. 25.
Таблица 25. Функциональные пробы сердечно-сосудистой системы
|
Применяемые факторы |
Основной механизм |
Назначение пробы |
|
1. Физические нагрузки: а) по характеру: динамические, статические, смешанные, комбинированные. б) по продолжительности. в) по специфичности для избранного вида спорта |
Повышение потребления кислорода миокардом и организмом в целом |
Функциональная характеристика, контроль состояния в динамике, диагностика нарушений реполяризации |
|
2. Электрическая стимуляция предсердий |
Повышение потребления кислорода миокардом |
Диагностика нар/шзний реполяризации. выявление и уточнение характера нарушений ритма и проводимости |
|
3. Психоэмоциональные пробы |
Гиперсимпатикотония |
Диагностика нарушений деполяризации и возможных нарушений ритма и проводимости |
|
4. Моделирование уменьшения венозного возврата крови к сердцу а) ортостатическая проба: активная, пассивная; б) создание отрицательного давления на нижнюю часть тела (тилт-тест) |
Уменьшение преднагрузки |
Уточнение состояния гемодинамики в целом и насосной функции сердца в частности |
|
5. Локальные воздействия на нервные окончания: а) холодовая проба; б) воздействие на барорецепторы аорты (вазопрессорная проба) |
Провоцирование спазма коронарных артерий Воздействие на уровень АД |
Выявление нарушений регуляции АД. вариантной стенокардии |
|
6 Воздействие на внешнее дыхание а) проба Вальсальвы б) проба Флэка: в) проба Вюргера; г) гипервентиляционная проба: д) гипоксемичоскио пробы; е) пробы с максимальной задержкой дыхания |
Провоцирования гипоксии и ишемии миокарда |
Функциональная характеристика и контроль состояния сердечно-сосудистой системы в динамика, диагностика нарушений реполяризации |
|
7. Лекарственные воздействия: а) провокационные пробы: эргометриновая. дипиридамоловая, изадриновая, дебутаминовая, адреналиновая, эфедриновая, компламиновая, эуфиллиновая, сахарная; б) разрешающие пробы нитроглицериновая с бета-адреноблокаторами, калиевая, атропиновая. |
Провоцирование ухудшения трофики миокарда Улучшение кровоснабжения и метаболизма миокарда Уменьшение адренергических влияний на миокард Улучшение метаболизма миокарда |
Дифференциальная диагностика характера изменений ЭКГ Диагностика нарушений реполяризации и возможных нарушений ритма и проводимости Дифференциальная диагностика характера изменений ЭКГ Дифференциальная диагностика характера изменений ЭКГ |
|
изопротереноловая (изадриновая), с ингибиторами кальция (изоптиновая) |
Положительное хроно- и дромотропное воздействие Гиперсимпатикотония Удлинение эффективного рефрактерного периода предсердий АВ-соединения и желудочков |
Дифференциальная диагностика характера изменений ЭКГ Дифференциальная диагностика синдрома слабости синусового узла, нарушений проводимости сердца Дифференциальная диагностика атриовентрикулярной блокады Дифференциальная диагностика нарушений ритма и изменений ST-T |
Функциональные пробы с физическими нагрузками[править | править код]
Основные области применения нагрузочных проб следующие.
- Массовые (эпидемиологические) обследования различных контингентов населения с целью раннего выявления сердечно-сосудистой патологии, в первую очередь ИБС.
- Дифференциальная диагностика ИБС и отдельных ее форм.
- Выявление и идентификация нарушений ритма сердца.
- Выявление лиц с гипертензивной реакцией на нагрузку.
- Определение индивидуальной толерантности к физической нагрузке у больных с установленным диагнозом ИБС.
- Оценка эффективности лечебных (в том числе хирургических) и реабилитационных мероприятий по результатам динамического исследования больных.
- Экспертиза трудоспособности больных с сердечно-сосудистыми заболеваниями.
- Профессиональный отбор (для работы в экстремальных условиях или для работ, требующих высокой физической работоспособности).
- Оценка прогноза.
- Оценка эффективности антиангинальных препаратов.
Субмаксимальную нагрузочную пробу проводят при:
- атипичном болевом синдроме, локализующемся в грудной клетке;
- наличии неспецифических изменений ЭКГ, снятой при отсутствии болевого синдрома или атипичном его характере;
- наличии нарушений липидного обмена (повышение общего холестерина, липопротеидов низкой плотности при отсутствии типичных клинических проявлений коронарной недостаточности;
- в этих случаях выявление скрытой коронарной недостаточности может указать на начальное развитие атеросклероза коронарных артерий);
- массовых эпидемиологических исследованиях населения и профилактических осмотрах здоровых людей;
- определении индивидуальной толерантности больных с ИБС к физической нагрузке;
- подборе и оценке эффективности лечебных и реабилитационных мероприятий у больных с ИБС, в том числе перенесших инфаркт миокарда.
Противопоказания к использованию лабораторных нагрузочных тестов, по данным отечественных специалистов[править | править код]
Абсолютные противопоказания таковы.
- Острый инфаркт миокарда (первые 48 ч).
- Нестабильная стенокардия. Проведение нагрузочных тестов при нестабильной стенокардии для стратификации риска возможно не ранее чем через 6 ч после стабилизации состояния пациента.
- Неконтролируемые нарушения сердечного ритма, сопровождающиеся клинической симптоматикой или гемодинамическими расстройствами.
- Тяжелый аортальный стеноз с клиническими проявлениями.
- Тяжелая сердечная недостаточность с клиническими проявлениями.
- Тромбоэмболия легочной артерии или инфаркт легкого.
- Острый миокардит или перикардит.
- Расслоение аорты.
- Любые острые заболевания, сопровождающиеся лихорадкой.
Относительные противопоказания следующие.
- Документированный стеноз ствола левой коронарной артерии.
- Умеренно выраженный стеноз клапанов сердца.
- Выраженные электролитные нарушения.
- Тяжелая АГ (более 200/110 мм рт.ст.).
- Тахиаритмии или брадиаритмии.
- ГК с обструкцией выносящего тракта левого желудочка.
- Психические или физические нарушения, препятствующие адекватному выполнению физической нагрузки (в том числе выраженное ожирение).
- АВ-блокада высокой степени.
Состояния, требующие специального внимания и/или предосторожности[править | править код]
Перед проведением нагрузочного теста необходимо оценить состояние пациента и обратить особое внимание на следующие факторы.
- Жалобы и анамнез:
- тип, характер, продолжительность и иррадиация болевых ощущений;
- типичная стенокардия;
- атипичный болевой синдром в грудной клетке;
- сопутствующие симтомы.
- Анамнестические указания на наличие других заболеваний:
- артериальная гипертензия;
- сахарный диабет;
- ожирение;
- хронические заболевания легких;
- неврологические заболевания, включая когнитивные расстройства;
- физические ограничения;
- прием лекарственных препаратов.
- Очень низкий общий уровень физической активности.
Рекомендуется также провести минимальное обследование пациента с определением ЧСС и АД, а также зарегистрировать ЭКГ в покое.
Интерпретация результатов ЭКГ-пробы с физической нагрузкой практически невозможна, если есть следующие исходные изменения на ЭКГ (в этих случаях показано проведение альтернативных тестов):
- полная блокада левой ножки пучка Гиса;
- синдром Вольфа-Паркинсона-Уайта;
- выраженная гипертрофия ЛЖ;
- исходная депрессия сегмента ST более чем на 1 мм на ЭКГ, зарегистрированной в покое;
- изменения на ЭКГ, связанные с приемом дигоксина;
- ЭКС-навязанный желудочковый ритм.
Оборудование для проведения проб с физической нагрузкой следующее.
- Электрокардиограф с дисплеем или компьютерная стресс-система.
- Сфигмоманометр и стетоскоп.
- Набор медикаментов для проведения возможных реанимационных мероприятий.
- Дефибриллятор.
- Набор для внутривенных вливаний и инфузий.
- Аппарат для проведения искусственной вентиляции легких.
- Кушетка.
Велоэргометр представляет собой стационарный велосипед, имеющий приспособление (электронное или механическое) для тарирования нагрузки в единицах мощности (в Вт или кгм в минуту). Все велоэргометры тарированы таким образом, что задаваемую мощность точно обеспечивает режим педалирования 60 об./мин. Для сохранения постоянства выполняемой нагрузки тестируемый должен следить по прибору (типа спидометра) за тем, чтобы стрелка находилась на цифре 60. Высоту седла и ручку велоэргометра устанавливают соответственно росту испытуемого для удобного педалирования. При велоэргометрии возможен вариант работы руками.
Тредмил представляет собой дорожку, приводимую в движение электромотором с различной скоростью (oт 1,6 до 16 км/ч). Человек, находящийся на движущейся дорожке, совершает ходьбу или бег, соответствующие скорости движения дорожки. Скорость ходьбы на тредмиле регулируют в широких пределах, нагрузочность пробы можно увеличивать, создавая постепенно повышающийся градуируемый подъем. В этом случае имитируется ходьба в гору. Подъем конца дорожки выражают в специальных процентах: подъем на 5 см относительно медианы дорожки равен 5% (или 2,5?).
Существуют различные протоколы проб с физической нагрузкой с использованием тредмила. Наиболее распространен протокол R. Bruce. Стандартная проба на тредмиле по Bruce предусматривает более быстрый темп наращивания мощности нагрузки: темп ходьбы 8 км/ч достигается через 12 мин от начала пробы. При модификации этой пробы (mod. Bruce) с более медленным и осторожным наращиванием нагрузок эта скорость достигается через 18 мин. Различные протоколы пробы на тредмиле представлены в табл. 26.
Единицей работы является джоуль (J, Дж); 1 Дж равен 0,102 кгм.
Работа, выполняемая в единицу времени, называется мощностью. В медицине чаще всего используют такие единицы мощности, как 1 кгм/мин и 1 ватт (Вт).
1 Вт - единица мощности, эквивалентная 1 Дж/с. 1 Вт соответствует 6 кгм/мин и, наоборот, 1 кгм/мин - 0,167 Вт.
При пробе на тредмиле физическую работоспособность человека характеризуют так называемыми метаболическими единицами (MET).
Уровень нагрузки 1 MET соответствует единице расхода энергии в покое, эквивалентной уровню потребления кислорода приблизительно 3,5 мл на килограмм массы тела в минуту (для мужчины массой тела 70 кг). Пересчет продолжительности физической нагрузки в количество MET обеспечивает стандартизацию стресс-теста независимо от типа нагрузочного исследования или использованного протокола.
Выбирая протокол исследования, следует учитывать индивидуальные особенности пациента и стремиться к выполнению нагрузочной пробы за 6-12 мин.
Принципы организации нагрузочного тестирования[править | править код]
По рекомендации ВОЗ при обследовании здоровых людей начальная нагрузка у женщин должна составлять 150 кгм/мин (25 Вт) с последующим увеличением до 300-450-600 кгм/мин и т.д. У мужчин - 300 кгм/мин (50 Вт) с последующим возрастанием до 600-900-1200 кгм/мин и т. д. Длительность каждого этапа нагрузки должна быть не менее 4 мин. Периоды отдыха между этапами нагрузки составляют 4-5 мин. Ориентиром адекватной реакции при выборе очередной нагрузки может являться увеличение ЧСС на 22-26 уд./мин при увеличении мощности нагрузки на 25 Вт у женщин и на 29-33 уд./мин при увеличении нагрузки на 50 Вт у мужчин.
При степ-эргометрии можно использовать одно-, двух- и многоступенчатые лестницы с различной высотой ступенек. Наиболее удобны ступеньки высотой 23 см.
При велоэргометрии частота педалирования у неподготовленных людей обычно составляет 60 об./мин. При тестировании на тредмиле, по рекомендации ВОЗ, используются два варианта нагрузок:
- при горизонтальном положении ленты тредмила (увеличение нагрузки производят путем прироста скорости ее движения от 3 до 10 км/ч);
- при постоянной скорости движения ленты (нагрузку повышают за счет постепенного увеличения угла наклона ленты на 2,5%).
При трехканальном электрокардиографе целесообразно использовать III, aVF и V2 отведения; при многоканальном - III, aVF, V2, V4, V6. Запись ЭКГ осуществляют в исходном состоянии, далее в конце нагрузки при каждом значении мощности, а также на 1, 2, 3, 5, 7, 10-й минуте восстановления.
Минимум за 2 сут отменяют все препараты; курение прекращают за несколько часов до пробы; исключают употребление алкогольных напитков; пробу проводят не ранее чем через 2 ч после легкого завтрака (выполнять пробу натощак не рекомендуется). Температура воздуха в помещении - 18-22 ?С; на исследуемом должна быть легкая, хорошо пропускающая воздух и влагу одежда, легкие туфли с жесткой подошвой.
Для оказания неотложной помощи необходимо иметь дефибриллятор, прибор для искусственной вентиляции легких, набор медикаментов.
Пробу прекращают либо при достижении сверхмаксимальных величин ЧСС, либо при появлении клинических или электрокардиографических критериев прекращения пробы.
Интерпретация нагрузочного теста включает оценку:
- субъективных симптомов;
- мощности выполненной работы;
- гемодинамических реакций (ЧСС, АД);
- ЭКГ-изменений;
- результатов сопоставления полученных данных с клиническим состоянием пациента.
Для окончательной оценки результатов пробы с физической нагрузкой производят следующие измерения (табл. 27).
Таблица 27. Измерения, производимые при проведении нагрузочного теста (Лупанов В.П., 2002)
|
Электрокардиографические |
Максимальная депрессия сегиента ST Максимальный подъем сегмента ST Характер снижения сегмента ST(косонисходящее, косовосходящее, горизонтальное) Число отведений ЭКГ с дегрессией (операцией) сегмента ST Продолжительность депрессии (элевации) сегмента ST после нагрузки (в восстановительном периоде) Индексы SТ/ЧCC (при наличии компьютерных программ) Двойное произведение (ЧССхСАД/100) на высоте нагрузки Нарушения ритма, вызванные нагрузкой Время до начала ишемического снижения сегмента ST |
|
Гемодинамические |
Максимальная ЧСС Максимальные САД. ДАД Максимальное «двойное произведение» (ЧСС<САД/100) Общее время непрерывной нагрузки Артериальная гипотензия при нагрузке (снижение АД ниже исходного уровня до нагрузки) |
|
Клинические симптомы |
Величина нагрузки, вызвавшей появление симптомов ишемии миокарда Стенокардия, вызванная нагрузкой Время нагрузки до начала стенокардии Другие клинические проявления (коллапс, приступ удушья, резкая общая слабость, перемежающаяся хромота и др.) |
По результатам измерений, указанных в таблице, проводят окончательную оценку нагрузочной пробы.
Клинические критерии прекращения пробы с физической нагрузкой[править | править код]
Абсолютные показания к прекращению пробы таковы.
- Снижение систолического АД (САД) на ≥10 мм рт.ст. ниже исходного уровня, несмотря на увеличение рабочей нагрузки (при других признаках ишемии миокарда).
- Возникновение приступа стенокардии умеренной или большой интенсивности.
- Появление церебральной симптоматики (атаксия, головокружение, синкопе).
- Признаки гипоперфузии (цианоз или бледность).
- Отказ больного от дальнейшего проведения пробы.
- Технические проблемы.
Относительные показания к прекращению пробы следующие.
- Снижение САД на ≥20 мм рт.ст. от исходного уровня, несмотря на увеличение рабочей нагрузки (при отсутствии других признаков ишемии миокарда).
- Усиление боли в грудной клетке.
- Появление резкой общей слабости.
- Возникновение выраженной одышки.
- Появление боли в икроножных мышцах или перемежающейся хромоты.
- Подъем АД выше 250/115 мм рт.ст.
- Наиболее частая причина прекращения нагрузочного теста - появление одышки и усталости вследствие детренированности.
Электрокардиографические критерии прекращения пробы с физической нагрузкой[править | править код]
Абсолютные показания к прекращению пробы таковы.
- Устойчивая желудочковая тахикардия.
- Подъем сегмента ST на ≥1 мм в отведениях без диагностически значимых зубцов Q (кроме отведений V1 или aVR).
Относительные показания к прекращению пробы следующие.
- Изменение комплекса QRS и сегмента ST в виде выраженной горизонтальной или косонисходящей депрессии ST более чем на 2 мм или значительные изменения электрической оси сердца.
- Нарушения сердечного ритма (кроме устойчивой желудочковой тахикардии), включая многофокусную желудочковую экстрасистолию (ЖЭ), триплеты ЖЭ, наджелудочковую тахикардию, АВ-блокаду и брадиаритмии.
- Появление блокады ножки пучка Гиса или замедление внутрисердечной проводимости, по морфологии не отличимых от желудочковой тахикардии.
Субмаксимальная проба с нагрузкой у пациентов с подозрением на ИБС должна быть прекращена при:
- достижении 85% максимальной возрастной ЧСС;
- развитии типичного приступа стенокардии;
- появлении угрожающих нарушений ритма (частая политопная, залповая ЖЭ, пароксизмальная тахикардия или *пароксизмальная мерцательная аритмия);
- появлении нарушений проводимости (блокада ножек пучка Гиса, атриовентрикулярная блокада);
- ишемическом смещении сегмента ST вверх или вниз от изоэлектрической линии на 1 мм и более;
- повышении САД более 220 мм рт.ст., ДАД более 110 мм рт.ст.;
- прогрессирующем снижении САД (более 10 мм рт.ст.) или падении исходного АД, несмотря на увеличение нагрузки;
- появлении неврологической симптоматики (головокружение, нарушение координации движений, головная боль);
- признаках нарушения периферической перфузии (цианоз или бледность);
- возникновении перемежающейся хромоты;
- появлении выраженной одышки (число дыханий более 30 в минуту) или приступа удушья;
- развитии резкого утомления больного, его отказе от дальнейшего выполнения пробы;
- как мера предосторожности по решению врача;
- технических сложностях, не позволяющих мониторировать ЭКГ или АД.
Интерпретация изменений ЭКГ при функциональных пробах с физической нагрузкой[править | править код]
При интерпретации результатов пробы необходимо учитывать всю полученную в ходе исследования информацию.
- Электрокардиографические данные:
- максимальная депрессия сегмента ST;
- максимальный подъем сегмента ST;
- тип депрессии сегмента ST (косонисходящая, горизонтальная, косовосходящая);
- количество отведений, в которых регистрировали изменения;
- продолжительность изменений сегмента ST в восстановительном периоде;
- индекс ST/ЧСС;
- вызванные нагрузкой желудочковые нарушения ритма;
- продолжительность нагрузки до появления изменений сегмента ST.
- Гемодинамические данные:
- максимальная достигнутая ЧСС;
- максимальное САД;
- максимальное двойное произведение;
- общая продолжительность нагрузки;
- гемодинамическая реакция на нагрузку;
- хронотропная недостаточность.
- Клинические данные:
- стенокардия, вызванная нагрузкой;
- клинические проявления, лимитирующие выполнение нагрузки;
- продолжительность времени нагрузки до возникновения приступа стенокардии.
Стандартизация нагрузочных проб[править | править код]
В качестве показателей, используемых для стандартизации и сравнения результатов нагрузочных проб, выбраны следующие.
- ЧСС (в минуту).
- Потребление кислорода при нагрузке (в МЕТ).
- Пороговая мощность нагрузки (Вт).
- Пороговое двойное произведение (САД×ЧСС).
Заключение по протоколу функциональной пробы с физической нагрузкой включает:
- интерпретацию исходной ЭКГ;
- клинические проявления, наблюдавшиеся в ходе выполнения нагрузки и в восстановительном периоде;
- причину прекращения нагрузки;
- оценку мощности нагрузки в МЕТ;
- динамику АД;
- нарушения сердечного ритма и их частоту;
- изменения на ЭКГ (тип и локализация) в течение теста.
Заключение может быть следующим.
- Проба положительная.
- Проба отрицательная.
- Проба сомнительная.
- Проба неинформативная.
- Достигнутая нагрузка:
- максимальная;
- субмаксимальная.
- Толерантность к нагрузке:
- высокая;
- средняя;
- низкая.
Оценка коронарной недостаточности[править | править код]
Суммарно нагрузочную пробу оценивают по четырем критериям. Она может быть положительной, отрицательной, сомнительной и недиагностической.
Положительную пробу выставляют, если во время проведения исследования возникли ЭКГ-признаки ишемии миокарда. При появлении признаков ишемии миокарда без приступа стенокардии указывают на безболевую ишемию миокарда.
Отрицательную пробу ставят при отсутствии признаков ишемии при условии достижения необходимого уровня нагрузки (субмаксимальная ЧСС или нагрузка, соответствующая 10 МЕТ и более).
Сомнительную пробу ставят в том случае, если у пациента возник приступ стенокардии, но ишемических изменений на ЭКГ не обнаружили, отклонения сегмента ST не достигают 1 мм, а также если выявляют нарушения сердечного ритма, отмечают снижение САД более чем на 10 мм рт.ст.
Пробу считают недиагностической, когда пациенту не удалось достичь необходимого уровня нагрузки (субмаксимальная ЧСС или нагрузка меньше 7 МЕТ), при этом ишемические изменения на ЭКГ отсутствуют.
Изменение сегмента ST - наиболее надежный электрокардиографический приз нак ишемии миокарда.
Положительной считают пробу, при которой у пациента появляется горизонтальная или косонисходящая депрессия сегмента ST не менее чем на 1 мм ниже изолинии через 80 мс после точки j. При обнаружении таких изменений чувствительность метода составляет 68%, специфичность - 77%, предсказующее значение положительного результата - 70-80%.
Электрокардиографические изменения во время проведения нагрузочной пробы, указывающие на высокую вероятность коронарной болезни сердца, следующие.
- Раннее появление ишемических изменений (в течение первых 6 мин нагрузки).
- Стойкая депрессия сегмента ST в течение 6 мин и более в восстановительном периоде.
- Депрессия сегмента ST в пяти отведениях и более.
Клинические проявления во время нагрузочной пробы, указывающие на ишемию миокарда, таковы.
- Артериальная гипотензия, вызванная физической нагрузкой.
- Приступ стенокардии или его эквивалент, индуцированный физической нагрузкой
- Появление III (S3) или IV (S4) тонов сердца или сердечного шума во время нагрузки.
Недиагностические или сомнительные изменения на ЭКГ следующие.
- Появление клинически незначимых нарушений сердечного ритма:
- монотопные ЖЭ;
- предсердные или узловые тахиаритмии.
- Появление блокад:
- первичная или вторичная АВ-блокада первого типа;
- блокада ножек пучка Гиса;
- гемиблок;
- изменения АВ-проводимости.
- Изменение морфологии компонентов ЭКГ:
- уплощение зубца Т;
- изменение зубца Р <0,01 мм;
- депрессия сегмента ST <0,10 мм.
Не имеющие диагностического значения изменения при проведении нагрузочной пробы таковы.
- Слабость, одышка, покраснение.
- Неадекватно быстрый прирост ЧСС и АД.
- Изменения на ЭКГ:
- уменьшение интервала Q-T;
- функциональная депрессия точки j ≤0,2 мм продолжительностью менее 0,06 с;
- заострение зубцов Т и Р;
- уменьшение интервала P-R.
Положительный результат теста с физической нагрузкой плохо коррелирует с выраженностью и тяжестью коронарного атеросклероза. В этом случае следует обратить внимание на следующие признаки.
- Снижение АД более чем на 10 мм рт.ст.
- Появление полной блокады левой ножки пучка Гиса.
- Сохранение депрессии сегмента ST более 5 мин в восстановительном периоде.
- Желудочковая тахикардия, индуцированная нагрузкой.
- Неадекватно низкий прирост ЧСС на нагрузку.
Для увеличения предсказательной ценности результата нагрузочной пробы можно использовать балльную систему оценки (табл. 28-29).
Преимущества и недостатки проб с физической нагрузкой[править | править код]
Преимущества электрокардиографических нагрузочных проб следующие.
- Относительная простота проведения.
- Невысокая стоимость.
- Одновременная оценка функционального статуса.
- Безопасность: риск смерти - 0,005-0,01%, риск остановки сердца - 0,02%.
- Высокая чувствительность при поражении ствола левой коронарной артерии и поражении трех сосудов.
Недостатки электрокардиографических нагрузочных проб таковы.
- Чувствительность и специфичность, в среднем не превышающие 70%.
- Низкая частота выявления ИБС при поражении одного сосуда.
- Более низкая чувствительность и специфичность у женщин; более высокая чувствительность и низкая специфичность у пациентов пожилого возраста.
- Необходимость достижения более 85% максимальной ЧСС для получения надежных результатов.
- Технические проблемы (артефакты, смещение электродов, помехи, связанные с движением и дыхательными экскурсиями).
- Невозможность локализации окклюзирующего поражения на основании депрессии сегмента ST (топическая диагностика возможна только при подъеме сегмента ST).
Причины ложноположительных результатов при проведении нагрузочных проб следующие.
- Гипертрофия ЛЖ.
- Исходные изменения сегмента ST или зубца Т.
- Обструкция выносящего тракта ЛЖ.
- Гипервентиляция.
- Нарушения внутрижелудочковой проводимости.
- Электролитные нарушения.
- Спазм коронарных сосудов.
- Применение трициклических антидепрессантов.
Распространенные заблуждения относительно проведения проб с физической нагрузкой таковы.
- Отрицательная проба указывает на отсутствие ИБС (чувствительность метода не превышает 70%, таким образом, треть пациентов имеют ложноотрицательные результаты).
- Пробу проводят пациентам с известной ИБС, особенно с постинфарктным кардиосклерозом (целесообразно проведение пробы только для определения прогноза и оценки эффективности терапии).
- Пробу проводят пациентам без клинической симптоматики (диагностическая ценность пробы у этой категории лиц очень низкая).
Функциональные пробы с лекарственными воздействиями, используемые с целью уточнения природы выявленных электрокардиографических нарушений процесса реполяризации[править | править код]
Проба с блокаторами β-адренорецепторов[править | править код]
Пробу с блокаторами β-адренорецепторов (пропранолол: анаприлин, обзидан) проводят с целью уточнения природы выявленных ранее электрокардиографических нарушений процесса реполяризации и проведения дифференциальной диагностики функциональных нарушений (нейроциркуляторная дистония, дисгормональная миокардиодистрофия) и органических заболеваний (стенокардия и др.) сердца.
Исследование проводят утром натощак. После регистрации исходной ЭКГ в 12 общепринятых отведениях испытуемому дают внутрь расчетную дозу пропранолола (обзидана, анаприлина) и записывают повторно ЭКГ через 30, 60 и 90 мин после приема препарата.
При функциональных обратимых нарушениях, сопровождающихся изменениями конечной части желудочкового комплекса (сегмента ST и зубца Т), прием β-адреноблокаторов в большинстве случаев приводит к частичной или полной нормализации ЭКГ (положительная проба). Электрокардиографические нарушения органической природы не претерпевают существенных изменений после приема препарата (отрицательная проба). Под влиянием блокаторов β-адренорецепторов возможны небольшая брадикардия и увеличение продолжительности интервала P-Q(R).
Внимание! Проведение пробы противопоказано пациентам с бронхиальной астмой.
Проба с хлоридом калия[править | править код]
Пробу с хлоридом калия применяют с той же целью, что и пробу с β-адреноблокаторами.
После записи исходной ЭКГ испытуемому дают внутрь расчетную дозу хлорида калия, разведенного в стакане воды. Повторно ЭКГ регистрируют через 30, 60 и 80 мин после приема калия.
Частичная или полная нормализация ранее измененных сегмента ST и зубца Т после приема препарата наступает, как правило, при функциональных изменениях миокарда (положительная проба). Отрицательная проба чаще свидетельствует об органических процессах в сердечной мышце.
Функциональные пробы с лекарственными воздействиями, используемые с целью уточнения возможных причин нарушения внутрисердечной проводимости
Проба с блокадой холинергических рецепторов (атропиновая проба)[править | править код]
Пробу используют в качестве дифференциально-диагностической для уточнения возможных причин нарушения внутрисердечной проводимости и сердечного ритма.
Атропин улучшает атриовентрикулярную проводимость, снимает ваготонические реакции и в известной мере способствует разграничению функциональных и органических причин, лежащих в основе тех или иных нарушений проводимости или сердечного ритма.
ЭКГ регистрируют до и в течение часа через каждые 15 мин после подкожного введения расчетной дозы раствора атропина.
Положительный результат выражается в улучшении проводимости (например, укорочение P-Q). Восстановление нормальной атриовентрикулярной проводимости или исчезновение экстрасистол после введения атропина свидетельствуют о преимущественно функциональном характере имеющихся нарушений; стабильность или ухудшение имевшихся до введения атропина изменений на ЭКГ более характерны для органических заболеваний сердца.
Проба с гипервентиляцией, используемая для дифференциальной диагностики ишемической болезни сердца и нейроциркуляторной дистонии
В основном применяют при дифференциальной диагностике ИБС и нейроциркуляторной дистонии. Пробу проводят утром натощак. Перед исследованием в положении лежа в 12 общепринятых отведениях регистрируют исходную ЭКГ. Затем пациента просят сделать 20-30 форсированных глубоких вдохов и выдохов с большой частотой без перерыва в течение 20-30 с и сразу же после этого производят повторное ЭКГ-исследование.
Механизм пробы состоит в появлении гипокапнии, респираторного алкалоза и возникновении в связи с этим временного снижения содержания калия в миокарде, а также нарушения диссоциации оксигемоглобина.
Пробу считают положительной, если после ее проведения появляются сниженные или отрицательные зубцы Т и/или снижается сегмент ST (обычно в грудных отведениях), а также более чем на 50% увеличивается ЧСС. При отрицательной гипервентиляционной пробе изменения ЭКГ отсутствуют. Для ИБС характерна отрицательная проба с гипервентиляцией. Положительной она часто бывает у пациентов с нейроциркуляторной дистонией.
Функциональные пробы в системе этапного контроля за спортсменами[править | править код]
Тестирование с повторными специфическими нагрузками[править | править код]
Для оценки тренированности в практике спортивной медицины эффективно использование принятых в каждом виде спорта контрольных тестов-упражнений, позволяющих сопоставлять показатели работоспособности и приспособляемости. Р.Е. Мотылянской и соавт. (1962) предложено применять с этой целью специальную методику повторных нагрузок, усовершенствованную затем многими авторами применительно к конкретным видам спорта (табл. 30).
Таблица 30. Содержание исследований с повторными нагрузками в разных видах спорта
|
Вид спорта |
Характер нагрузки |
Число повторений |
Интервалы между повторениями, мин |
|
Легкая атлетика | |||
|
Бег на короткие дистанции |
Бег на 60 м |
4-5 |
3-4 |
|
Ьег на средние дистанции |
Ьег на 100 и |
4-5 |
4-5 |
|
Бег на длинные дистанции |
Бег на 200-400 м |
5-8 |
5-8 |
|
Марафонский бег |
Бег на 1000-3000 м |
3-4 |
7-10 |
|
Спортивная ходьба |
Ходьба на 1000-3000 м |
3-4 |
7-10 |
|
Прыжки |
Прыжки (3 серии) |
3 в каждой |
4-5 |
|
Метания |
Метания (3 серии) |
3-5 в каждой |
5-6 |
|
Плавание | |||
|
На короткие дистанции |
Проплывы на 50 м |
3-4 |
3-5 |
|
На длинные дистанции |
Проплывы на 200 м |
3-4 |
3-5 |
|
Скоростной бег на коньках | |||
|
На короткие дистанции |
Бег на коньках 300-500 м |
5-6 |
5-6 |
|
На длинные дистанции |
Бег на коньках 800-1 (Ю0 м |
4-5 |
5-7 |
|
Другие виды спорта | |||
|
Бокс |
«Бой с тенью» З мин |
3 |
3 |
|
Борьба |
Броски чучела назад с прогибом 30 с |
3-4 |
2-3 |
|
Гимнастика |
Обязательные вольные упражнения |
3 |
3-5 |
|
Фигурное катание |
Обязательная программа |
3 |
3-5 |
|
Тяжелая атлетика |
Поднятие штанги с массой 75-80% относительно тренировочной |
3-4 |
3-4 |
|
Футбол |
Бег сериями 5x30 с возвращением на старт легким бегом |
3 |
2-3 |
Внимание! Характер нагрузки должен быть адаптирован к уровню подготовленности юных спортсменов.
Основные условия проведения подобных испытаний таковы.
- Нагрузки должны быть специфичны не только для данного вида спорта, но и для основного тренируемого упражнения или дистанции.
- Нагрузки должны выполняться с максимально возможной для каждого обследуемого и данного вида работы интенсивностью.
- Нагрузки необходимо выполнять повторно с возможно меньшими интервалами.
- При выполнении нагрузок следует определять и сопоставлять показатели работоспособности и адаптации.
Тестирование проводится совместно врачом и тренером. Тренер определяет работоспособность по показателям результативности и качества выполнения нагрузок, врач - адаптацию организма к нагрузкам по функциональным сдвигам и их восстановлению в интервалах между повторениями и после всей пробы.
До нагрузки и после каждого повторения определяются показатели ЧСС и АД. До и после выполнения пробы проводится электрокардиография и регистрируются биохимические показатели.
Принципы оценки:
- высокие стабильные показатели результативности и приспособляемости - высокий уровень специальной подготовленности спортсмена;
- недостаточная, а также снижающаяся при повторении нагрузок результативность (или снижающееся качество выполнения движения) при неблагоприятной или нестабильной реакции - недостаточный уровень специальной подготовленности спортсмена;
- средние показатели результативности и приспособляемости или хорошая приспособляемость при недостаточно высокой результативности - удовлетворительный уровень специальной подготовленности спортсмена;
- высокая результативность при неблагоприятных или ухудшающихся от нагрузки к нагрузке показателях приспособляемости - достижение результата за счет чрезмерного напряжения функции (требует внесения определенных коррективов в тренировку);
- хорошая реакция при низкой или неустойчивой результативности - недостаточный уровень специальной подготовленности или низкие волевые качества спортсмена, в связи с чем возможно увеличение тренировочных нагрузок.
Функциональные пробы в системе текущего медицинского контроля за спортсменами[править | править код]
Функциональные пробы с физическими нагрузками[править | править код]
При проведении проб с физической нагрузкой регистрируют изменения ЧСС, АД (систолического, диастолического, пульсового), показателя качества реакции, электрокардиографических параметров, а также определяют тип реакции сердечно-сосудистой системы на функциональную пробу.
Показатель качества реакции[править | править код]
Показатель качества реакции (ПКР) рассчитывают по формуле Кушелевского- Зискина:
ПКР = (РА2 - РА1)/(Р2 - Р1),
где Р1 и РА1 - величины пульса и пульсовой амплитуды (пульсового давления) в состоянии относительного покоя до нагрузки; Р2 и РА2 - величины пульса и пульсовой амплитуды (пульсового давления) после нагрузки.
Принято считать, что ПКР в пределах от 0,5 до 1,0 свидетельствует о хорошем функциональном состоянии сердечно-сосудистой системы. Отклонения в ту или иную сторону расцениваются как свидетельство ухудшения функционального состояния.
Типы реакций сердечно-сосудистой системы на дозированную физическую нагрузку[править | править код]
В основе определения типа реакции сердечно-сосудистой системы на физическую нагрузку лежит оценка направленности и степени выраженности сдвигов базовых гемодинамических показателей (ЧСС и АД) под влиянием разного вида физических нагрузок, а также скорости их восстановления.
В зависимости от направленности и степени выраженности сдвигов величин ЧСС и АД, а также от скорости их восстановления различают следующие типы реакции сердечно-сосудистой системы на физическую нагрузку.
- Нормотонический.
- Дистонический.
- Гипертонический.
- Со ступенчатым возрастанием максимального АД.
- Гипотонический.
Нормотонический тип реакции сердечно-сосудистой системы на физическую нагрузку характеризуется:
- адекватным интенсивности и продолжительности выполненной работы возрастанием ЧСС;
- адекватным повышением пульсового АД (разница между САД и ДАД) за счет повышения САД и небольшого (в пределах 10-35 %) снижения ДАД;
- быстрым (т. е. укладывающимся в заданные интервалы отдыха) восстановлением ЧСС и АД до исходных величин (после 20 приседаний - 3 мин, после 15 с бега в максимальном темпе - 4 мин, после 3 мин бега в темпе 180 шагов в минуту - 5 мин).
Нормотонический тип реакции является наиболее благоприятным и отражает хорошую приспособляемость организма к физической нагрузке.
Дистонический тип реакции, как правило, возникает после нагрузок, направленных на развитие выносливости, и характеризуется тем, что ДАД прослушивается до 0 (феномен «бесконечного тона»).
При возвращении ДАД к исходным величинам на 1-3-й минуте восстановления данный тип реакции расценивают как вариант нормы; при сохранении феномена «бесконечного тона» более длительное время - как неблагоприятный признак.
Гипертонический тип реакции характеризуется:
- неадекватным нагрузке возрастанием ЧСС;
- неадекватным нагрузке возрастанием САД до 190-200 мм рт.ст. (при этом ДАД также несколько повышается);
- замедленным восстановлением обоих показателей.
Гипертонический тип реакции свидетельствует о нарушении регуляторных механизмов, обусловливающем снижение экономичности функционирования сердца. Он наблюдается при хроническом перенапряжении ЦНС (нейроциркуляторная дистония по гипертоническому типу), хроническом перенапряжении сердечнососудистой системы (гипертонический вариант), у пред- и гипертоников.
Реакция со ступенчатым возрастанием максимального АД характеризуется:
- резким возрастанием ЧСС;
- продолжающимся в первые 2-3 мин отдыха повышением систолического АД;
- замедленным восстановлением ЧСС и АД.
Данный тип реакции является неблагоприятным. Он отражает инерционность регуляторных систем и регистрируется, как правило, после скоростных нагрузок.
Гипотонический тип реакции характеризуется:
- резким, неадекватным нагрузке возрастанием ЧСС;
- отсутствием значимых изменений со стороны АД;
- замедленным восстановлением ЧСС.
Гипотонический тип реакции является наиболее неблагоприятным. Он отражает нарушение сократительной функции сердца и наблюдается при наличии патологических изменений в миокарде.
В системе текущего контроля за спортсменами могут быть использованы следующие функциональные пробы.
Проба Летунова[править | править код]
В основе пробы Летунова лежит определение направленности и степени выраженности сдвигов базовых гемодинамических показателей (ЧСС и АД) под влиянием физических нагрузок различной направленности, а также скорости их восстановления после работы.
У обследуемого в состоянии покоя (после 5 мин пребывания в положении сидя в расслабленном состоянии) измеряют (до получения стабильных цифр) показатели ЧСС и АД (полученные при этом значения принимают за 100%). Затем ему предлагают выполнить (не снимая тонометрической манжеты) три стандартные нагрузки:
- 1-я нагрузка - 20 приседаний за 30 с;
- 2-я нагрузка - 15-с бег на месте в максимальном темпе с высоким подниманием бедра;
- 3-я нагрузка - 3-мин бег на месте в темпе 180 шагов в минуту.
Интервал отдыха между 1-й и 2-й нагрузками - 3 мин, между 2-й и 3-й нагрузками - 4 мин; фиксированное время восстановления после 3-й нагрузки - 5 мин. В указанные промежутки времени ежеминутно у обследуемого в состоянии сидя определяют ЧСС (первые 10 с каждой минуты) и АД (с 15-й по 45-ю секунду каждой минуты).
Постнагрузочные изменения ЧСС и АД (в %) при различных типах реакции сердечно-сосудистой системы на пробу Летунова приведены в табл. 31.
В настоящее время при проведении текущего контроля за спортсменами наиболее широко используют одномоментную пробу с физической нагрузкой, предложенную Руффье, ортостатическую пробу (моделирование уменьшения венозного возврата крови к сердцу), а у спортсменов, специализирующихся в тяжелой атлетике, - пробу с натуживанием по Флэку.
Таблица 31. Постнагрузочные изменения ЧСС и АД (в %) при различных типах реакции сердечно-сосудистой системы на пробу Летунова
|
Состояние гемодинамических показателей | |||||
|
Тип реакции |
ЧСС |
САД |
ДАД |
ПАД |
Время восстановления |
|
Нормотонический после 1 -й нагрузки |
Возрастает на 60-80% |
Повышается на 15-30% |
Снижается на 10-35% |
Повышается на 60-80% |
До 3 мин |
|
Нормотонический после 2-й нагрузки |
Возрастает на 80-100% |
Повышается адекватно |
Снижается на 10-35% |
Повышается на 80-100% |
До 4 мин |
|
Нормотонический после 3-й нагрузки |
Возрастает на 100-120% |
Повышается адекватно |
Снижается на 10-35% |
Повышается на 100-120% |
До 5 мин |
|
АТИПИЧЕСКИЕ | |||||
|
Дистонический |
Умеренно возрастает |
Умеренно повышается (до 180— 200 мм. рт.ст.) |
Прослушивается до 0 (феномен -бесконечного тона) |
Не определяется |
1-2 мин (вариант нормы) |
|
Гипертонический |
Резко возрастает |
Резко повышается (до 200-220 мм. рт.ст.) |
Неизменно или незначительно повышается |
Резко повышается за счет подъема САД |
Резко увеличено |
|
Со ступенчатым подъемом максимального АД |
Резко возрастает |
Повторно повышается на 2-3-й минуте восстановления |
Значимые изменения отсутствуют |
Повышается за счет подъема САД |
Увеличено из-за продолжающегося подъема САД |
|
Гипотонический |
Резко возрастает на 120-150% |
Значимые изменения отсутствуют |
Значимые изменения отсутствуют |
Значимые изменения отсутствуют (+12-25%) |
Резко увеличено |
Проба Руффье[править | править код]
В основе пробы лежит количественная оценка реакции пульса на кратковременную нагрузку и скорости его срочного восстановления.
После 5 мин пребывания в положении сидя у испытуемого за 10 с подсчитывают ЧСС и полученный результат умножают на 6 для приведения к минутному исчислению частоты пульса (Р0). Затем испытуемый выполняет 30 приседаний за 30 с, после чего в положении сидя у него в течение первых 10 с восстановления вновь регистрируют ЧСС (Р1). Третье измерение производят аналогичным образом в конце первой минуты восстановления (Р2).
Расчет индекса Руффье (ИР) производят по формуле:
ИР = (Р0 + Р1 + Р2 - 200)/10.
Ориентировочную оценку результатов пробы осуществляют по следующей схеме:
- отлично - ИР <0;
- хорошо - ИР от 0 до 5;
- посредственно - ИР от 6 до 10;
- слабо - ИР от 11 до 15;
- неудовлетворительно - ИР >15.
Функциональные пробы с моделированием уменьшения венозного возврата крови к сердцу[править | править код]
Ортостатическая проба характеризует возбудимость симпатического отдела вегетативной нервной системы. Ее суть заключается в анализе изменений ЧСС и АД в ответ на переход тела из горизонтального в вертикальное положение.
Существует несколько вариантов проведения данной пробы:
- оценка изменений вышеперечисленных показателей (или только ЧСС) в первые 15-20 с после перехода из горизонтального в вертикальное положение;
- оценка изменений вышеперечисленных показателей (или только ЧСС) по окончании 1-й минуты пребывания в вертикальном положении;
- оценка изменений вышеперечисленных показателей (или только ЧСС) по окончании 3-й минуты пребывания в вертикальном положении;
- оценка изменений вышеперечисленных показателей (или только ЧСС) по окончании 10-й минуты пребывания в горизонтальном положении; 10-минут ная ортостатическая проба информативна для выявления нерегистрируемых в состоянии покоя нарушений ЭКГ у спортсменов высокой квалификации.
В практике спортивной медицины наиболее часто используют второй вариант проведения данной пробы.
Принципы оценки таковы.
- Первый вариант пробы при средних значениях частоты пульса в положении спортсмена лежа 65 уд./мин (табл. 32).
- Второй вариант пробы (табл. 33).
Таблица 33. Принципы оценки второго варианта ортостатической пробы
|
Возбудимость |
Ортопроба Превела | |
|
Степень ускорения пульса | ||
|
в абсолютных цифрах |
В % | |
|
Слабая |
6.0-7,0 |
до 9.1 |
|
Средняя нормальная |
7-12 |
9.2-18,4 |
|
Живая |
13-18 |
18.5-27.7 |
|
Резко повышенная |
19-24 |
27-36 |
|
Очень резкая |
43-48 |
64 и выше |
- Для оценки качества и характера реакции при третьем варианте ортостатической пробы Ю.М. Стойда и В.А. Пономарев (1974) рекомендуют использовать нормированное (Но) отклонение, которое рассчитывают следующим образом:
Но = (Х - М)/σ,
где Х - прирост ЧСС, полученный при обследовании; М и σ - статистические характеристики нормальной реакции (по данным Ю.М. Стойда и В.А. Пономарева, М?σ=+19?8).
Чем больше Но, тем ниже качество реакции (по знаку «+» или «-» определяется характер реакции, соответственно гипер- или гипосимпатикотонический).
Показатели Но больше +1 и меньше -1,5σ (для спортсменов, выполняющих большие объемы нагрузок аэробной направленности) свидетельствуют о нарушении качества адаптации.
- Оценка четвертого варианта пробы предполагает выделение пяти типов реакции на ортостатическое воздействие:
- физиологического;
- первичного гиперсимпатикотонического;
- вторичного гиперсимпатикотонического;
- гипо или асимпатикотонического;
- симпатикоастенического.
Физиологический тип реакции характеризуется умеренными возрастанием ЧСС, повышением ДАД и снижением САД.
При первичной гиперсимпатикотонии усиление симпатико-адреналовой реакции, помимо резко выраженного увеличения ЧСС, ДАД и общего периферического сопротивления (ОПС), выражается также в повышении САД; в отдельных случаях повышаются минутный объем (МО) и ударный объем (УО). У подобных пациентов, по-видимому, имеется очаг возбуждения в центрах, регулирующих симпатическую нервную систему, или повышен выброс катехоламинов.
При вторичной гиперсимпатикотонии, которая встречается наиболее часто, констатируется более выраженное, чем при физиологической реакции, снижение УО, а в связи с этим и САД. Эти изменения развиваются вследствие более объемного перемещения крови в нижерасположенные отделы тела и уменьшения венозного возврата к сердцу, например при уменьшении объема циркулирующей крови, варикозном расширении вен или снижении тонуса вен. Последнее отмечается при длительной гиподинамии, атрофии мышц конечностей, у реконвалесцентов после инфекционных, особенно вирусных, заболеваний, у людей астенического телосложения, а также при действии высоких температур (горячая ванна, длительное пребывание на солнце). Проявлением повышенной симпатической реакции при этом типе нарушений является значительное возрастание ЧСС (более чем на 20 уд./мин), ОПС и ДАД.
Гипосимпатикотонический тип характеризуется резким снижением (вплоть до отсутствия) компенсаторной реакции симпатико-адреналовой системы на переход тела из горизонтального положения в вертикальное. При этом увеличение ЧСС незначительно или отсутствует, САД и ДАД резко снижаются (вплоть до развития обмороков). В генезе этих нарушений могут лежать неврогенное заболевание, нередко с поражением нервных структур, участвующих в синтезе норадреналина, или спинного мозга в области преганглионарных симпатических нейронов, а также эндокринные заболевания. Указанные изменения могут наблюдаться также под влиянием препаратов, снижающих симпатическую активность. У отдельных пациентов такого рода нарушения могут развиться без видимых причин - «идиопатическая» постуральная гипотония.
При симпатикоастеническом типе нормальная или гиперсимпатикотоническая компенсаторная реакция, возникшая сразу после перехода в вертикальное положение, через 5-10 мин самопроизвольно сменяется выраженным снижением САД, ДАД, ЧСС, нередко достигая значений более низких, чем в горизонтальном положении. Это происходит вследствие истощения адаптационно-компенсаторных возможностей симпатической нервной системы и обусловлено, в частности, снижением рефлекторной артериолярной констрикции или в некоторых случаях даже возникающей артериолярной дилатацией. Одновременно значительно повышается тонус блуждающего нерва (вазовагальная или вазодепрессорная гипотония, вазовагальный криз или синкопе).
Функциональные пробы с воздействием на внешнее дыхание[править | править код]
Проба Флэка[править | править код]
Методика
Испытуемому предлагают сделать глубокий вдох с последующей имитацией выдоха для поддержания в манометре давления, равного 40 мм рт.ст. Во время натуживания «до отказа» по 5 с с интервалом фиксируют пульс. Регистрируют также общее время, в течение которого испытуемый в состоянии выполнить пробу.
Принципы оценки:
- отличная реакция - учащение пульса за каждые 5 с на 1-2 удара по отношению к исходным данным; длительность натуживания составляет 45-55 с; учащение пульса по сравнению с исходными данными продолжается примерно в течение минуты, затем ЧСС стабилизируется;
- хорошая реакция - ускорение пульса достигает 3-4 ударов за 5 с;
- удовлетворительная реакция - ускорение пульса достигает 5-7 ударов за 5 с;
- неудовлетворительная реакция - еще более высокий прирост пульса.
Удовлетворительная и неудовлетворительная реакции на пробу свидетельствуют об изменениях в регуляции сердечной деятельности.
Согласно А.Ф. Синякову и С.В. Степановой (1994):
- при хорошей реакции на натуживание САД повышается, а к 40-й секунде после пробы восстанавливается до исходного уровня, ЧСС если и увеличивается, то не более чем на 1-2 удара за 5 с;
- пробу с натуживанием оценивают как удовлетворительную при снижении АД до 10 мм рт.ст., отсутствии восстановления его к 40-й секунде после пробы, а также при увеличении ЧСС в начале натуживания на 3-4 удара за 5 с;
- неудовлетворительную оценку выносят при снижении САД более 10 мм рт.ст. и отсутствии восстановления его к 40-й секунде после пробы, при одновременном увеличении ЧСС на 5 ударов и более за 5 с в начале натуживания.
Проба Бюргера[править | править код]
Методика
В состоянии покоя у испытуемого измеряют АД. Затем ему предлагают выполнить 10 глубоких вдохов за 20 с, к концу которых проводят еще одно измерение АД. После 10-го вдоха обследуемый выполняет выдох в мундштук, повышая давление в манометре до 40-60 мм рт.ст., и поддерживает диапазон этого давления в течение 20 с. АД измеряют в начале натуживания и после его окончания.
Принципы оценки:
- нормальный тип реакции - максимальное АД почти не изменяется на протяжении всего периода натуживания;
- второй тип реакции - АД увеличивается во время натуживания и возвращается к исходным цифрам через 20-30 с после его прекращения;
- третий тип реакции (отрицательная реакция на пробу) - значительное падение АД во время натуживания.
Отрицательная реакция на пробу свидетельствует о нарушении регуляции сосудистого тонуса, которое может привести к кратковременной потере сознания.
Функциональные пробы с максимальной задержкой дыхания[править | править код]
Проба Штанге[править | править код]
Проба Штанге заключается в регистрации продолжительности задержки дыхания после максимального вдоха. Проба проводится в положении сидя. У детей проба Штанге может проводиться после трех глубоких вдохов. Иногда до и после задержки дыхания регистрируется ЭКГ.
Принципы оценки результатов пробы Штанге у лиц взрослого возраста:
- для неспортсменов - 40-60 с;
- для спортсменов - 90-120 с.
Проба Генча[править | править код]
Проба Генча заключается в регистрации продолжительности задержки дыхания после максимального выдоха (нос при этом зажимается пальцами). Для объективизации результатов сравнительного анализа выдох может осуществляться по спирометру до значений, соответствующих ЖЕЛ 1 л.
Принципы оценки результатов пробы Генча у взрослых людей:
- для неспортсменов - 20-40 с;
- для спортсменов - 40-60 с.
При снижении устойчивости организма к гипоксии продолжительность задержки дыхания на вдохе и выдохе уменьшается.
Проба Генча после гипервентиляции - это измерение продолжительности задержки дыхания после 45 с усиленного дыхания.
Принципы оценки результатов пробы Генча после гипервентиляции:
- возрастание продолжительности задержки дыхания на выдохе в 1,5-2 раза - норма;
- отсутствие возрастания времени задержки дыхания на выдохе свидетельствует о наличии изменений со стороны кардиореспираторной системы или системы крови
Проба Серкина[править | править код]
Пробу Серкина используют для оценки функционального состояния кардиореспираторной системы. Проба состоит из трех фаз.
- Первая фаза - определение времени задержки дыхания на вдохе в положении сидя.
- Вторая фаза - определение времени задержки дыхания на вдохе непосредственно после 20 приседаний в течение 30 с.
- Третья фаза - определение времени задержки дыхания на вдохе через 1 мин отдыха.
Принципы оценки результатов пробы Серкина приведены в табл. 34.
Таблица 34. Принципы оценки результатов пробы Серкина
|
Контингент обследуемых |
Фазы | ||
|
первая |
вторая |
третья | |
|
Здоровые тренированны Здоровы; нетренированные Нарушения функционального состояния кардиореспираторной системы |
40 -60 с 36-45 с 20-35 с |
Более 50% первой фазы 30-50% первой фазы Менее 30% первой фазы |
Более 100% первой фазы 70-100% первой фазы Менее 70% первой фазы |
Читайте также[править | править код]
- Медицинское обследование спортсменов
- Прогнозирование состояния здоровья спортсмена
- Пограничные состояния
- Гипертония и спорт (повышенное артериальное давление)
- Гипотония (пониженное артериальное давление)
- Обследование опорно-двигательного аппарата
- Медицинский контроль спортсменов
- Неврологическое обследование спортсменов
- Лабораторная диагностика в спорте
- Тестирование общей физической работоспособности
Список литературы[править | править код]
- Аронов Д.М. Функциональные пробы в кардиологии // Кардиология. - 1995. - № 3. - С. 74-75.
- Белоцерковский З.Б., Карпман В.Л. Возможности эхокардиографии и перспективы ее использования в спортивной медицине // Теория и практика физической культуры. - 1991. - № 8. - С. 2-12.
- Бутченко Л.А., Бутченко В.Л. Варианты нормы сегмента RS-T электрокардиограммы спортсмена // Теория и практика физической культуры. - 1984. - № 11. - С. 40-42.
- Бутченко Л.А., Кумаковский М.С., Журавлева Н.Б. Дистрофия миокарда у спортсменов. - М.: Медицина, 1980. - 224 с.
- Бутченко Л.А. Электрокардиография у спортсменов: Учебное пособие для курсантов по клинической электрокардиографии. - Л., 1972. - С. 133-163.
- Васильева В.В., Граевская Н.Д., Куколевский Г.М. и др. Спортивная медицина. - М., 1957. - 362 с.
- Гончарова Г.А. Морфофункциональная характеристика сердца юных спортсменов (по данным эхокардиографии) // Теория и практика физической культуры. - 1988. - № 6. - С. 24-26.
- Дембо А.Г. Актуальные проблемы современной спортивной медицины. - М.: Физкультура и спорт, 1980. - 295 с.
- Детская спортивная медицина / Под ред. С.Б. Тихвинского, С.В. Хрущева. - М.: Медицина, 1991. - 559 с.
- Дибнер Р.Д. Фонокардиограмма спортсмена. - М.: Физкультура и спорт, 1983. - 141 с.
- Дощицин В.Л. Аритмии и блокады сердца: классификация, методы диагностики и принципы лечения // Клиническая медицина. - 1991. - № 3. - С. 109-115.
- Зимин Ю.В. Некоторые критические точки оценки суточного профиля артериального давления при его мониторировании, и их значение для выработки тактики лечения больных с артериальной гипертонией // Клинический вестник. - 1996, январь-март. - С. 30-32.
- Кардиология детского возраста / Под ред. П.С. Мощича, В.М. Сидельникова, Д.Ю. Кривчени. - Киев: Здоровье, 1986. - 399 с.
- Карпман В.Л., Любина Б.Г., Меркулова Р.А. Гемодинамика при различных режимах мощности физической нагрузки // Кардиология. - 1973. - № 12. - С. 83-88.
- Кобалава Ж.Д. Международные стандарты по артериальной гипертонии // Кардиология. - 1999. - № 11. - С. 78-82.
- Кучкин С.Н., Ченегин В.М. Методы исследования в возрастной физиологии физических упражнений и спорта. - Волгоград, 1998. - 86 с.
- Летунов С.П., Мотылянская Р.Е. Врачебный контроль в физическом воспитании. - М.: Физкультура и спорт, 1951. - 252 с.
- Летунов С.П., Мотылянская Р.Е. Определение состояния тренированности спортсменов. Проблемы спортивной медицины. Методы врачебно-физиологических исследований спортс менов: Сб. науч. тр. - М., 1972. - С. 6-70.
- Макарова Г.А. Спортивная медицина: Учебник. - М.: Советский спорт, 2002. - 480 с.
- Макарова Г.А. Справочник детского спортивного врача: клинические аспекты. - М.: Советский спорт, 2008. - 440 с.
- Основы управления подготовкой юных спортсменов / Под ред. М.Я. Набатниковой. - М.: Физкультура и спорт, 1982. - 280 с.
- Симоненко В.Б., Арефьев Е.Ю. Использование неинвазивного мониторирования артериального давления в диагностике и лечении артериальной гипертонии // Клиническая медицина. - 1998. - № 5. - С. 44-46.
- Спортивная медицина / Под ред. А.В. Чоговадзе, Л.А. Бутченко. - М.: Медицина, 1984. - 383 с.
- Справочник по функциональной диагностике в педиатрии / Под ред. Ю.Е. Вельтищева, Н.С. Кисляк. - М.: Медицина, 1979. - 624 с.
- Усов И.Н., Чичко М.В., Астахова Л.Н. Практические навыки педиатра. - Минск: Вышэйша школа, 1990. - 399 с.
- Чеберев Н.Е. Функциональные пробы в кардиологии: Учеб.-метод. пособие. - Горький: ГМИ, 1988. - 62 с.
- Шамсиев С.М. Основы клинической фонокардиографии у детей. - Ташкент: Медицина, 1971. - 179 с.