Лечение вирусных заболеваний
Категория:
«Фармакология».
Содержание
- 1 Лекарственные средства и вирусы
- 2 Биология вирусов и их чувствительность к лекарствам
- 3 Классификация антивирусных препаратов и места их действия при вирусной репликации
- 4 Ингибиторы декапсидации вирусов
- 5 Ингибиторы транскрипции
- 6 Антивирусные препараты, ингибирующие вирусную трансляцию
- 7 Антивирусные препараты, ингибирующие геномную репликацию рнк или днк
- 8 Ингибиторы высвобождения вируса
- 9 Ингибиторы репликации ВИЧ
- 10 Ингибиторы протеаз
- 11 Принципы терапии ВИЧ-инфекции
- 12 Взаимодействия с цитохромом Р-450
- 13 Литература
- 14 Читайте также
- 15 Источники
Лекарственные средства и вирусы[править | править код]
Читайте также:Противовирусные средства (препараты)
Биология вирусов и их чувствительность к лекарствам[править | править код]
Вирусные инфекции могут поражать любой орган человека. Большинство вирусных инфекций протекает бессимптомно, но если инфекция носит симптоматический характер, ее тяжесть варьирует в широких пределах: от кратковременного заболевания, такого как насморк, до продолжительной, потенциально фатальной инфекции, например вызываемой вирусом иммунодефицита человека (ВИЧ) типа 1.
Вирусы можно избирательно ингибировать с помощью лекарств
Избирательной ингибиции вирусов можно добиться двумя способами:
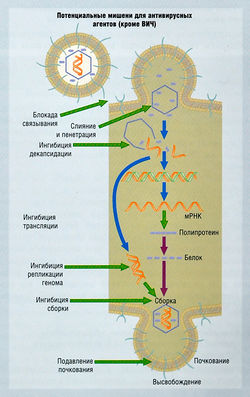
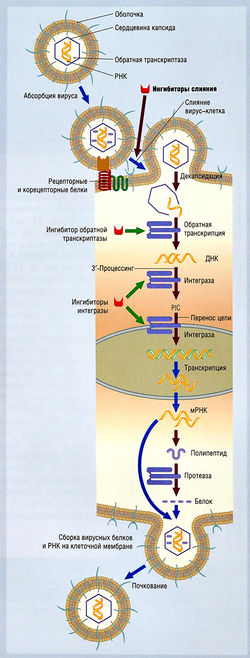
- ингибицией таких уникальных этапов репликации вируса, как связывание вируса с клеточными рецепторами, пенетрация, декапсидация, сборка или высвобождение вируса (рис. 6.1);
- преимущественной ингибицией этапов, свойственных также клеткам организма-хозяина, включая транскрипцию и трансляцию.
Потенциальную терапевтическую эффективность антивирусного препарата можно оценить in vitro, однако прогностическое значение этих данных существенно ниже, чем в случае определения in vitro лекарственной чувствительности бактерий. Отсутствие стандартизированных методов тестирования in vitro и недостаточное знание фармакокинетических и фармакодинамических отношений затрудняют точное определение соотношения между концентрацией лекарства и антивирусным эффектом.
Развитие резистентности вирусов часто ограничивает применимость антивирусных препаратов. Считается, что возникновение резистентности в процессе лечения наблюдается при использовании всех современных антивирусных препаратов, за исключением рибавирина, трифтортимидина, цидофовира и соривудина. Резистентность возникает в результате мутаций нуклеотидов, однако такие вирусы все еще могут оставаться чувствительными к другим антивирусным веществам, обладающим иным механизмом действия. Появление резистентных штаммов можно свести к минимуму, применяя комбинацию многих лекарственных веществ, как это принято при лечении инфекции, вызываемой ВИЧ-1.
Успех антивирусной химиотерапии зависит от иммунокомпетентности организма
Существующие в настоящее время антивирусные препараты обладают лишь вирусостатическим действием.
Симптомы и признаки вирусной инфекции обусловлены характером ответа организма
Ответ организма-хозяина на вирусную инфекцию варьирует от острого воспаления (например, менингоэнцефалит) до гипертрофии и гиперплазии (бородавки) или онкогенеза (например, Т-клеточный лейкоз, вызываемый лимфотропным вирусом 1 человека).
Воспалительный ответ клеток обычно ингибирует репликацию вируса и приводит к выздоровлению. У пациентов с нарушением иммунного ответа вирусная инфекция может носить затяжной характер и иметь более тяжелое течение. Иногда сам иммунный ответ организма вызывает патологические явления (например, при геморрагической лихорадке Денге). В редких случаях репликация вируса вызывает лишь слабую воспалительную реакцию или реакция отсутствует полностью, но тем не менее инфекция оказывается летальной (например, бешенство).
Антивирусные препараты эффективны против некоторых часто встречающихся вирусных инфекций
Антивирусные препараты дают терапевтический эффект при инфекциях, вызываемых следующими вирусами:
- вирусы герпеса (HSV-1, HSV-2, HHV-8, VZV и CMV);
- вирус гриппа А и В;
- респираторный синцитиальный вирус (RSV);
- вирусы гепатита В и С (HBV и HCV);
- вирусы папилломы человека (HPV);
- аренавирус лихорадки Ласса;
- вирус иммунодефицита человека (ВИЧ-1, ВИЧ-2).
Классификация антивирусных препаратов и места их действия при вирусной репликации[править | править код]
Антивирусные препараты подразделяют на нуклеозидные и ненуклеозидные соответственно точке приложения их действия в цикле вирусной репликации (см. рис. 6.1). Некоторые из применяемых в настоящее время препаратов имеют более чем одну точку приложения действия (например, рибавирин).
Ряд антивирусных препаратов представляет собой природные молекулы (интерфероны). Антивирусные препараты (кроме действующих на ВИЧ) перечислены в табл. 6.1 и обсуждаются в соответствии с этапом вирусной репликации, на котором они эффективны; вирусы, против которых их используют, приведены в табл. 6.2. Препараты, активные против ВИЧ, более детально обсуждаются далее.
Ингибиторы декапсидации вирусов[править | править код]
Амантадин и римантадин — это единственные антивирусные препараты, подавляющие репликацию вирусов в результате ингибиции их декапсидации. Амантадин был первым лицензированным препаратом, который стали использовать для профилактики гриппа (1966) и его лечения (1976); в 1993 г. появился римантадин.
ХИМИЯ. Амантадин и римантадин представляют собой трициклические структуры, содержащие 10 атомов углерода с аминогруппой на одном полюсе. Они липофильны и являются слабыми основаниями с величиной рКа, равной примерно 10.
МЕХАНИЗМ ДЕЙСТВИЯ. И амантадин, и римантадин ингибируют репликацию всех известных штаммов вирусов гриппа А в культуре различных клеток и организме экспериментально инфицированных животных. Ингибиция вирусов гриппа В и С отсутствует.
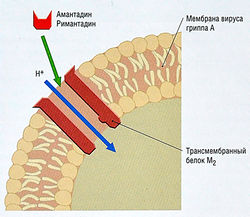
Оба вещества действуют сходно: они связываются внутри ионного канала, образуемого трансмембранным белком М2 в оболочке вириона. Связывание обусловливает стерическую блокаду (рис. 6.2), которая предотвращает активацию транспортной функции канала (перенос ионов Н+), в нормальных условиях обеспечивающую подкисление внутренней среды вириона. Последнее важно для высвобождения РНК-генома из нуклеопротеинового комплекса — процесса, известного как декапсидация. Ингибирование декапсидации предотвращает репликацию вируса гриппа.
Таблица 6.1 Места приложения действия современных антивирусных препаратов (за исключением действующих на ВИЧ)
|
Препараты | ||
|
Этапы репликации вируса |
Нуклеозидные |
Ненуклеозидные |
|
1. Адсорбция | ||
|
2. Слияние и пенетрация | ||
|
3. Декапсидация |
Амантадин Римантадин | |
|
4. Транскрипция |
Интерфероны | |
|
5. Трансляция |
Фомивирсен | |
|
б. Репликация РНК или ДНК |
Ацикловир Аденинарабинозид (ара-А) Цидофовир Фамцикловир Фоскарнет Ганцикловир Пенцикловир Идоксуридин Рибавирин Соривудин Трифтортимидин Валацикловир |
Фоскарнет |
|
7. Сборка | ||
|
8. Высвобождение и почкование |
Занамивир Оселтамивир | |
|
ВИЧ — вирус иммунодефицита человека; ДНК — дезоксирибонуклеиновая кислота; РНК — рибонуклеиновая кислота. | ||
|
Таблица 6.2 Лекарственные препараты, используемые для лечения распространенных вирусных инфекций (кроме ВИЧ) | ||||||
|
Грипп (А, В) |
Гепатит (HBV, HCV) |
Вирус папилломы человека (HPV) |
Вирус саркомы Капоши (HHV-8) |
Цитомегаловирус (CMV) |
Вирусы простого герпеса (HSV-1, HSV-2) |
Вирус ветряной оспы (VZV) |
|
А: Амантадин Римантадин А и В: Интерфероны Рибавирин Занамивир Оселтамивир |
В: Фамцикловир Ламивудин В и С: Интерфероны С: Интерфероны + рибавирин |
Интерфероны Цидофовир |
Интерфероны |
Цидофовир Ганцикловир Фомивирсен Фоскарнет Вал ганцикловир Вал ганцикловир местно |
Ацикловир Валацикловир Пенцикловир Фамцикловир Соривудин Фоскарнет Ара-А Идоксуридин Трифлуридин Бривудин |
Ара-А Ацикловир Цидофовир Фамцикловир Пенцикловир Валацикловир Соривудин Трифлуридин Бривудин |
Ара-А — аденинарабинозид; ВИЧ — вирус иммунодефицита человека.
В участке-мишени М2 легко возникают однонуклеотидные мутации. Это может препятствовать связыванию лекарства с участком-мишенью, в результате возникает резистентность к обоим веществам и, соответственно, клинический эффект отсутствует. Резистентные к амантадину и римантадину вирусы-мутанты сохраняют чувствительность к занамивиру и оселтамивиру.
По счастливой случайности было обнаружено, что амантадин обладает антипаркинсонической активностью. Римантадин лишен этого свойства.
ФАРМАКОКИНЕТИКА. В табл. 6.3 представлены некоторые фармакокинетические параметры амантадина и римантадина у здоровых молодых взрослых людей и лиц преклонного возраста (> 65 лет).
Амантадин и римантадин предназначены только для перорального приема. Их фармакокинетические характеристики определяются высокими показателями рКа и липофильности, а также почти полной ионизацией при низком pH в желудке и медленной, но относительно полной абсорбцией из тонкой кишки. Эти препараты обладают большим объемом распределения, который у римантадина приблизительно в 3 раза больше, чем у амантадина. Концентрация обоих веществ в плазме при стационарном состоянии имеет сходную величину (~ 300 мг/л); оба препарата выводятся из плазмы посредством процессов первого порядка; рекомендуемые дозы того и другого сходны.
Амантадин выводится почти исключительно через почки за счет клубочковой фильтрации и канальцевой секреции, причем почечный клиренс превышает клиренс креатинина. Римантадин подвергается интенсивному гидроксилированию, конъюгации и глюкуронизации до выделения через почки. Для пациентов с заболеваниями почек существенное значение имеет уменьшение дозы амантадина. Если клиренс креатинина у пациентов составляет менее 10 мл/мин, дозу римантадина снижают на 50% — до 100 мг/сут. Почечный клиренс амантадина повышается при подкислении мочи; это может иметь значение для повышения экскреции у пациентов при передозировке, поскольку во время гемодиализа удаляется менее 5% вещества. На концентрацию римантадина гемодиализ также не влияет.
При тяжелых заболеваниях печени рекомендуется снижение дозы римантадина до 100 мг/сут.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Амантадин и римантадин в одинаковой степени эффективны для профилактики и лечения гриппа А. Профилактическое применение этих веществ эффективно на 70%, т.е. сходно с эффективностью противогриппозной вакцины.
Чтобы лечение гриппа оказалось успешным, прием лекарств следует начать в первые 2 сут заболевания, причем быстро возникает резистентность вируса. От 10 до 27% иммунокомпетентных пациентов, получавших лечение, выделяют резистентный вирус в течение 4-5 сут после начала терапии. Резистентные штаммы генетически стабильны и способны вызывать заболевание, не поддающееся лечебному действию амантадина или римантадина. Однако эти резистентные штаммы чувствительны in vitro к занамивиру и оселтамивиру, хотя сведения об успешном применении этих препаратов для лечения лиц, у которых заболевание было вызвано резистентными к амантадину и римантадину штаммами, отсутствуют.
Резистентность к амантадину или римантадину возникает еще быстрее у пациентов с нарушениями функций иммунной системы.
ПОБОЧНЫЕ ЭФФЕКТЫ. Как было сказано ранее, и амантадин, и римантадин вызывают дозозависимые побочные эффекты. Для амантадина эти эффекты незначительны, если дозы лекарства < 100 мг/сут. Стандартная для молодых людей доза в 200 мг/сут вызывает слабые, обратимые изменения центральной нервной системы в 8-30% случаев. Если доза амантадина составляет 300 мг/сут, побочное действие на ЦНС регистрируется примерно у 30% пациентов, а доза в 400 мг/сут (в 2 раза больше обычной для человека) дает побочные эффекты у большинства реципиентов. Амантадин вызывает также сетчатый цианоз (livido reticularis) почти у 90% пожилых пациентов.
Нейротоксические эффекты проявляют оба вещества: у 5-10% здоровых лиц, получивших стандартные дозы, появляются бессонница и тремор. Эти побочные эффекты, а также расстройства сознания и галлюцинации чаще возникают у пациентов с почечной недостаточностью. Подобные побочные эффекты, обусловленные взаимодействием лекарств, описаны у пациентов, получавших амантадин вместе с такими антимикробными веществами, как триамтерен, гидрохлоротиазид или триметоприм плюс сульфаметоксазол. Эти эффекты объясняют ингибицией секреции амантадина почечными канальцами.
Римантадин пациенты переносят лучше, чем амантадин, однако римантадин вызывает побочные явления преимущественно со стороны желудочно-кишечного тракта. Боли в животе, тошнота, рвота и диарея отмечаются примерно у 10% реципиентов римантадина.
Таблица 6.3 Фармакокинетические параметры амантадина и римантадина у здоровых молодых взрослых людей и лиц преклонного возраста (> 65 лет)
|
Параметры |
Амантадин |
Римантадин | ||
|
Молодые |
Пожилые |
Молодые |
Пожилые | |
|
Оральная биодоступность (%) |
62-93 |
53-100 |
75-93 |
д/о |
|
Объем распределения (л/кг) при дозе 200 мг/сут |
6 |
3,6 |
18 |
12 |
|
Т1/2 в плазме (час) |
15 |
26 |
29 |
37 |
|
Почечный клиренс (мл/мин/70 кг) |
448 |
140 |
84 |
Д/о |
Ингибиторы транскрипции[править | править код]
Интерфероны[править | править код]
ХИМИЯ. Интерфероны (IFN) составляют семейство цитокинов, вызывающих сложные внутриклеточные антивирусные, антипролиеративные и иммуномодулирующие эффекты. Лучше всего известен их антивирусный эффект (впервые описан в 1957 г.) как феномен вирусной интерференции, состоящий в ингибиции роста разнообразных вирусов в клетках под влиянием медиаторов, секретируемых другими инфицированными клетками того же вида. Три основных класса IFN (rIFN-а, rIFN-β и rIFN-y) различаются по структуре, биологическим функциям и антигенности (табл. 6.4).
IFN — это белки, которые получают с помощью рекомбинантной (г) технологии, а также путем химического синтеза (консенсусный, с). rIFN-CC представлен двумя подтипами — 2а и 2b, различающихся одной аминокислотой. IFN-a и IFN-β обладают в основном антивирусными свойствами, а IFN-y — преимущественно иммуномодулирующими. rIFN-a и rIFN-β предназначены для лечения хронических инфекций, вызываемых HBV, HCV, HPV и HHV-8, а rIFN-β эффективен также при лечении рассеянного склероза. Поскольку IFN являются белками, их следует вводить парентерально; для лечения хронической инфекции, вызванной HBV и HCV, необходимы подкожные инъекции (их может делать сам пациент) 3 раза в неделю на протяжении 24-48 нед.
Недавно rIFN-a-2a был модифицирован путем ковалентного присоединения полиэтиленгликолевого компонента с разветвленной цепью молекулярной массой 40 кД. Таким способом был получен медленно высвобождающийся препарат, который пациент может вводить себе 1 раз в неделю и который более эффективен, чем вводимый 3 раза в неделю rIFN-a-2a, при лечении хронической HCV-инфекции с циррозом и без цирроза. Этот новый агент был назван пегилированным интерфероном (пег-IFN), который был разрешен и рекомендован для лечения хронических HCV-инфекций в сочетании с рибавирином. Такая терапия поддерживала ответ вируса на уровне 50% у пациентов, инфицированных HCV генотипа 1, и 80% — у пациентов, инфицированных HCV других генотипов.
МЕХАНИЗМ ДЕЙСТВИЯ. IFN быстро синтезируются и секретируются клетками, инфицированными вирусом, а также стимулированными другими патогенами, цитокинами (например, интерлейкин-1, IL-1) и небольшими молекулами типа двуцепочечной РНК. IFN сами по себе не обладают антивирусным эффектом, однако стимулируют возникновение резистентности к вирусам у неинфицированных клеток. Эта резистентность быстро развивается после связывания IFN с рецепторами клеточной поверхности, которые активируются IFN-a и IFN-β, но не IFN-y. Связывание рецепторов IFN активирует Янус-активированные киназы (JAK), которые фосфорилируют латентные, конститутивно экспрессированные цитоплазматические белки, называемые сигнальными передатчиками и активаторами транскрипции (STAT); отсюда быстрота индуцированного IFN-ответа. Фосфорилированные STAT перемещаются в ядро и связываются с генами цитокинов в хромосоме 21 (IFN-a и IFN-β) или 6 (IFN-y), где индуцируют транскрипцию генов. В результате синтезируется более 20 известных белков. Они повышают клеточную резистентность, ингибируя проникновение, декапсидацию, транскрипцию и/или синтез белка различных вирусов.
ФАРМАКОКИНЕТИКА. Продолжительные антивирусные и другие биологические эффекты IFN опосредованы внутриклеточными процессами; их трудно ассоциировать с концентрацией IFN в сыворотке или другими обычными фармакокинетическими характеристиками этих молекул. После подкожного, внутримышечного (в/м) или внутривенного введения биодоступность IFN-a превышает 80%. Биодоступность IFN-β, введенного п/к, составляет лишь около 10% этого показателя для rIFN-a вследствие медленной диффузии через лимфоидную систему и/или местного катаболизма лизосомными протеиназами мышечной ткани или связывания в тканях.
Системный клиренс почти полностью осуществляется путем элиминации через почки. Т1/2 IFN-a и IFN-Р составляет 2-4 час. пег-IFN абсорбируется медленнее (максимальный Т1/2 увеличен более чем в 7 раз), системный клиренс снижен, а 1 сыворотке увеличен примерно в 10 раз.
Таблица 6.4 Классификация и характеристики интерферонов человека
|
Классы | |||
|
Характеристики |
Альфа (а) |
Бета (β) |
Гамма (у) |
|
Источник |
Лейкоциты |
Фибробласты |
Th1-лимфоциты |
|
Число видов |
> 23 |
1 |
1 |
|
Торговое обозначение |
rlFN-a-2b rlFN-a-2a С г met clFN-1 |
rlFN-β-1a rlFN-β-1 b |
IFN-y |
|
rIFN был получен с помощью рекомбинантной технологии. clFN был получен с помощью сканирования аминокислотной последовательности 11 естественных видов IFN-a и выбора наиболее часто встречающихся аминокислот в каждой из соответствующих позиций. | |||
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. rIFN-a эффективен при лечении хронических инфекций, вызванных HBV, HCV, HHV-8, а при инъекции в пораженную ткань — при остроконечных кондиломах (HPV-инфекция кожи). rIFN-β эффективен в терапии остроконечных кондилом как при системных, так и местных инъекциях, а также при лечении рассеянного склероза, хотя биологические основы последнего эффекта остаются невыясненными.
Многие вирусы изначально резистентны к IFN. Попытки преодолеть эту резистентность увеличением дозы IFN имеют ограниченный успех. Однако добавление рибавирина повышает ответ на IFN при хронической HBV-инфекции.
пег-IFN в дозе 180 мкг, вводимый п/к 1 раз в неделю, более эффективен, чем IFN-a-2a в дозе 6 х 106 ЕД 3 раза в неделю, при лечении хронической HCV-инфекции.
ПОБОЧНЫЕ ЭФФЕКТЫ. Побочное действие IFN зависит от вида и обусловлено их иммуномодулирующими и антипролиферативными эффектами, которые, как правило, являются слабыми и обратимыми, но могут быть и тяжелыми, дозолимитирующими и сохраняться многие месяцы после прекращения лечения. Экзогенные IFN обладают антигенными свойствами и стимулируют образование циркулирующих антител, ослабляющих клинический ответ на экзогенные IFN (однако ответ на эндогенные IFN может не снижаться).
У большинства пациентов, получающих IFN, развивается сходный с гриппом синдром, для которого характерны лихорадка (40-98%), утомление или недомогание (50-95%), миалгия (30-75%), озноб (40-65%), головная боль (20-70%) и артралгия (5-25%). Возможно, что эти симптомы опосредованы высвобождением и действием IL-1, эндогенного пирогена и других цитокинов. Устранить эти симптомы можно жаропонижающими анальгетиками; тяжесть симптомов уменьшается через несколько недель лечения. Однако утомление может быть глубоким, дозолимитирующим и даже после прекращения IFN-терапии сохраняться долгие месяцы. Другие основные дозолимитирующие побочные эффекты IFN: миелосупрессия, вызывающая нейтропению и тромбоцитопению примерно у 70% пациентов, и нейротоксичность, проявляющаяся головной болью, раздражительностью, беспокойством, головокружением и нейропсихическими расстройствами. Имеются данные о возникновении депрессии (до 30% случаев), которая может быть значительной. Могут возникнуть расстройства сознания и психоз. До 50% пациентов страдают тошнотой, рвотой и диареей. У 25-65% пациентов наблюдаются анорексия и потеря массы тела, что может привести к отказу от дальнейшей терапии IFN. Гипо- или гипертензия, боли в груди и отеки, кашель, диспноэ и заложенный нос отмечены примерно у 30% пациентов. Частота протеинурии составляет до 25% случаев, повышение уровня креатинина в сыворотке — до 10%. Есть сообщения о случаях клинически значимого гипо- и гипертирео-за; предполагают, что эти расстройства обусловлены индукцией аутоиммунного тиреоидита или перекрестной реактивностью рецепторов тиреотропного гормона и IFN. Описаны также случаи развития гинекомастии, утраты либидо, абортов, кожной сыпи и алопеции.
Антивирусные препараты, ингибирующие вирусную трансляцию[править | править код]
Фомивирсен[править | править код]
Фомивирсен — первый антисмысловой препарат, разрешенный для клинического применения в США. Фомивирсен используют для лечения инфекции глаз, вызванной штаммами цитомегаловируса (CMV), резистентными к ганцикловиру, цидофовиру и фоскарнету.
ХИМИЯ. Фомивирсен представляет собой антисмысловую молекулу фосфортиоата, состоящую из 21 нуклеотида, которая связывается с комплементарными транскриптами мРНК CMV, кодирующими белки, способные регулировать немедленную раннюю экспрессию генов. Фомивирсен ингибирует репликацию CMV, блокируя трансляцию.
ФАРМАКОКИНЕТИКА. Фомивирсен вводят в стекловидное тело глаза. ФАРМАКОКИНЕТИКА препарата изучена недостаточно; известно, что он катаболизируется экзонуклеазами в течение 7-10 сут.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Фомивирсен разрешено вводить в стекловидное тело глаза для лечения ретинита, вызванного CMV, у пациентов с синдромом приобретенного иммунодефицита, которые не переносят другие антивирусные препараты либо препараты неэффективны или есть противопоказания для их использования.
ПОБОЧНЫЕ ЭФФЕКТЫ. Сообщается, что до 25% пациентов страдают иритом, витритом и повышением внутриглазного давления. Хотя фомивирсен показан для пациентов, которые не отвечают на цидофовир или нетолерантны к нему, у таких пациентов существует повышенный риск воспаления глаз.
Данные об онкогенности и канцерогенности фомивирсена отсутствуют.
Антивирусные препараты, ингибирующие геномную репликацию рнк или днк[править | править код]
Ацикловир[править | править код]
Ацикловир является прототипным антивирусным агентом в семействе синтетических аналогов нуклеозидов, широко применяемым для профилактики и лечения инфекций, вызываемых HSV-1 и HSV-2, VZV и CMV. За открытие и получение ацикловира Гертруда Элион получила в 1988 г. Нобелевскую премию по физиологии и медицине.
Фармакологические основы избирательного подавления репликации вируса герпеса ацикловиром
- Избирательное накопление (захват) в инфицированных клетках вследствие авидного фосфорилирования тимидинкиназы вируса герпеса
- Преимущественная аффинность ацикловиртрифосфат по отношению к вирусной, а не клеточной ДНК-полимеразе
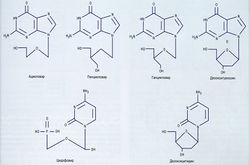
ХИМИЯ. В дополнение к ацикловиру все родственные ему препараты — валацикловир, пенцикловир, фамцикловир, ганцикловир и цидофовир (рис. 6.3) — представляют собой ациклические аналоги нуклеозидов.
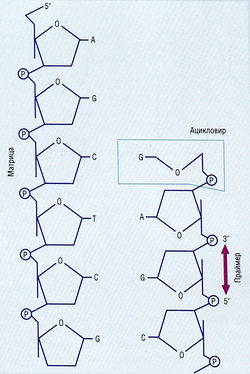
МЕХАНИЗМ ДЕЙСТВИЯ. Все лекарства этой группы подвергаются внутриклеточному фосфорилированию с образованием активного компонента — нуклеотидтрифосфата. Ацикловир, пенцикловир и ганцикловиртрифосфат ингибируют репликацию вируса герпеса, конкурируя с дезоксигуанозинтрифосфатом (дГТФ) за вирусную ДНК-полимеразу, тогда как цидофовиртрифосфат действует, замещая дезоксицитидинтрифосфат (dCTP). Кроме того, все они интерферируют с репликацией вирусной ДНК после включения в образующуюся ДНК-цепь вируса герпеса, вызывая терминацию элонгации ДНК-цепи. Это происходит потому, что отсутствие молекулы 3-С и ее группы ОН на ациклической молекуле рибозы препятствует образованию 3'-5-фосфодиэфирной связи для добавления следующего нуклеотида (рис. 6.4).
Описание к Рис. 6.4 Схема терминации синтеза ДНК-цепи ацикловиртри-фосфата. Отсутствие молекулы З'-С и ее группы ОН на ациклической молекуле рибозы препятствует образованию 3'-5'-фосфодиэфирной связи, необходимой для элонгации ДНК-цепи. ДНК — дезоксирибонуклеиновая кислота[1]
Ацикловир, валацикловир, пенцикловир, фамцикловир рассматриваются вместе, т.к. в основном их используют для лечения пациентов с инфекциями, вызванными HSV и VZV. Ганцикловир и цидофовир обсуждаются вместе по причине их применения в первую очередь для терапии CMV-инфекции.
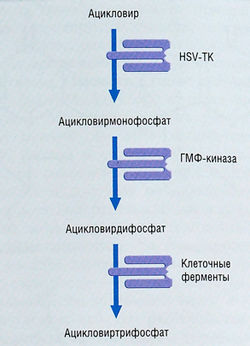
Описание к Рис. 6.5 Ферментативное превращение ацикловира в его моно-, ди- и трифосфатные формы. Тимидинкиназа вируса простого герпеса (HSV-TK) катализирует образование ацикловир-монофосфата. Клеточные киназы превращают монофосфат в ди- и трифосфаты. Ацикловиртрифосфат — его активная антивирусная форма. ГМФ — гуанозинмонофосфат [2]
Механизмы антивирусного действия ацикловиртрифосфата
- Конкурентная ингибиция ДНК-полимеразы вируса герпеса
- Терминация вирусной ДНК-цепи
- Неконкурентная ингибиция ДНК-полимеразы вируса герпеса
Ацикловир представляет собой избирательно действующий, сильный ингибитор репликации вирусной ДНК. Антивирусное действие ацикловира опосредует его метаболит — ацикловиртрифосфат (рис. 6.5). Ацикловиртрифосфат ингибирует три этапа цикла репликации. Во-первых, он конкурентно ингибирует утилизацию ГТФ вирусной ДНК-полимеразой; во-вторых, ацикловиртрифосфат терминирует элонгацию цепи ДНК HSV, когда включается как аналог, замещая гуанозин (см. рис. 6.4); в-третьих, вирусная ДНК-полимераза инактивируется в результате связывания с ацикловиртрифосфатом на матрице — праймере ДНК. ДНК-полимеразы CMV и вируса Эпштейна-Барр (EBV) менее чувствительны к ингибирующему действию ацикловиртрифосфата, чем ДНК-полимеразы HSV и VZV, что отчасти объясняет относительную неэффективность ацикловира в лечении инфекций, вызванных CMV и EBV. Избирательное действие ацикловиртрифосфата на репликацию вирусной, а не клеточной ДНК обусловлено двумя факторами: (1) ацикловиртрифосфат избирательно концентрируется в инфицированных вирусом клетках вследствие каталитического действия фермента тимидинкиназы, кодируемой вирусом; (2) активная антивирусная молекула, ацикловиртрифосфат, обладает более высокой аффинностью к полимеразе HSV по сравнению с полимеразой клеток организма-хозяина.
ФАРМАКОКИНЕТИКА. Ацикловир производят в виде крема и мази 5% для местного применения, таблеток и суспензии для перорального приема и препарата для в/в введения.
Ацикловир неполностью и медленно абсорбируется из ЖКТ (табл. 6.5). Его биодоступность составляет приблизительно 20% при дозе 200 мг и уменьшается при повышении дозы. После в/в инъекции выведение ацикловира не зависит от дозы и лучше всего соответствует двухкомпартментной модели. Элиминация из плазмы представляет процесс первого порядка.
Таблица 6.5 Некоторые фармакокинетические характеристики ацикловира, валацикловира, пенцикловира и фамцикловира при их пероральном применении
|
Параметры |
Ацикловир |
Валацикловир |
Пенцикловир |
Фамцикловир |
|
Биодоступность (%) |
13-21,1 |
54 |
5 |
77 |
|
Объем распределения при стационарном состоянии (Vdss, л/1,73 м2) |
47 |
47 |
112 |
112 |
|
Почечный клиренс (мл/мин/1,73 м2) |
250-280 |
250-280 |
415-530 |
415-530 |
|
T1/2> среднее значение (интервалы, час) |
3,0(1,5-6,3) |
3,0 (1,5-6,3) |
(2,2-2,3) |
(2,2-2,3) |
|
Экскреция неизмененного лекарства с мочой (%) |
50-60 |
50-60 | ||
|
T1/2 — период полувыведения. | ||||
Ацикловир распространяется по всему организму, поэтому герпесвирусную инфекцию любого органа можно успешно лечить пероральным или в/в введением лекарства. Ацикловир проникает также через плаценту на всех стадиях беременности и секретируется в молоко.
Приблизительно 80% ацикловира экскретируется с мочой в неизмененном виде. Почечный клиренс ацикловира превышает клиренс креатинина. Это свидетельствует о том, что ацикловир выделяется за счет клубочковой фильтрации и канальцевой секреции. У пациентов с анурией клиренс снижен, а Т1/2 увеличен. Основной метаболит, образующийся в результате окисления, представляет собой 9-(карбоксиметокси)-метилгуанин. В норме метаболизируется менее 15% ацикловира. Если клиренс креатинина снижен, рекомендуется уменьшить дозу. Гемодиализ снижает концентрацию ацикловира в плазме на 60%, поэтому после каждой процедуры гемодиализа рекомендуется дополнительное введение 50% стандартной дозы. В случае перитонеального диализа ацикловир удаляется в гораздо меньшей степени, в связи с этим нет необходимости вводить его дополнительно. При болезнях печени снижения дозы ацикловира не требуется.
При местном применении ацикловир слабо абсорбируется в системный кровоток независимо от формы препарата — крем или мазь. Ацикловир плохо проникает в более глубокие слои эпидермиса, где происходит репликация вируса, вызывающая повторные простудные заболевания и генитальный герпес, однако крем в этом отношении превосходит мазь. Недостаточно активное проникновение в эпидермис частично объясняет относительную неэффективность местного применения ацикловира для лечения повторных простудных заболеваний и генитальной HSV-инфекции.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Ацикловир ингибирует репликацию HSV, VZV, CMV и EBV в инфицированных клетках, но не влияет на латентную инфекцию. Препарат широко используют для лечения и профилактики широкого спектра инфекций, вызываемых HSV и VZV, как у иммунокомпетентных пациентов, так и у лиц с нарушениями функций иммунной системы. Он более эффективен по сравнению с плацебо у иммунокомпетентных лиц с HSV-инфекциями гениталий, губ и полости рта, роговицы, рук (панариции), а также при лечении энцефалита и неонатальной инфекции. В случае энцефалита и неонатальной инфекции, вызванных HSV, ацикловир вводят в/в. Он эффективен при ветряной оспе и опоясывающем лишае. Ацикловир снижает частоту повторных оролабиальных и генитальных HSV-инфекций у иммунокомпетентных лиц.
У пациентов с нарушенными функциями иммунной системы ацикловир дает эффект при лечении мукокутанных (оролабиальных и аногенитальных) инфекций, а также опоясывающего лишая.
Могут появиться резистентные к ацикловиру штаммы HSV и VZV, однако обычно лишь после продолжительного применения ацикловира и у пациентов с неполноценной функцией иммунной системы. Резистентность возникает главным образом в результате отбора штаммов, не синтезирующих тимидинкиназу (ТК) вируса простого герпеса. Иногда появляются штаммы, резистентность которых обусловлена сниженной аффинностью к ТК или вирусной ДНК-полимеразе. При инфекциях, вызываемых резистентными к ацикловиру штаммами, эффективно лечение с помощью в/в инъекций фоскарнета.
ПОБОЧНЫЕ ЭФФЕКТЫ. Ацикловир безопасен, и пациенты хорошо его переносят. Быстрое в/в введение ацикловира может вызвать подъем уровня креатинина вследствие закупорки просвета канальцев почек кристаллами ацикловира, поэтому ацикловир следует вводить в течение 60 мин или более. Другой дозозависимый побочный эффект ацикловира связан с его нейротоксичностью (летаргия, спутанность сознания, тремор, галлюцинации, бред, судороги и кома), особенно у пациентов с почечной недостаточностью, получающих в/в стандартные дозы ацикловира. Нефротоксические и неврологические ПОБОЧНЫЕ ЭФФЕКТЫ обратимы при отмене ацикловира. Транссудация ацикловира во время в/в введения может вызвать целлюлит и образование пузырей; возможно, это обусловлено щелочной реакцией (pH 9-10) раствора лекарства.
Аденинарабинозид[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Аденинарабинозид (ара-А) представляет собой аналог аденозина, который метаболизирустся клеточными киназами с образованием ара-А-трифосфата. Ара-А-трифосфат ингибирует преимущественно вирусную ДНК-полимеразу и включается в цепи вирусной и клеточной ДНК во время их элонгации, что приводит к терминации данного процесса. Этот антивирусный эффект усиливает также его гипоксантиновый метаболит, действующий синергично с исходной (родительской) молекулой. Штаммы тимидинкиназы вируса простого герпеса, резистентные к ацикловиру, чувствительны in vitro к ара-А.
ФАРМАКОКИНЕТИКА. Ара-А плохо всасывается в системный кровоток, если для лечения глаз используют мазь с ара-А 3%. При в/в введении ара-А быстро превращается в ара гипоксантин под действием аденозиндезаминазы. В результате в плазме обнаруживается только метаболит, Т1/2 которого в сыворотке составляет 3-4 час. 50% введенной дозы ара-А определяется в моче как гипоксантинарабинозид плюс очень небольшая фракция неизмененного лекарства.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Ара-А был первым антивирусным препаратом, достаточно безопасным при парентеральном применении для лечения HSV-и VZV-инфекций. Вследствие его плохой водорастворимости и связанным с этим в/в введением больших объемов жидкости он был заменен ацикловиром. Однако ара-А продолжают использовать местно как безопасное и эффективное средство для лечения кератита, вызванного HSV. В этой ситуации он столь же эффективен, как трифтортимидин, и более эффективен по сравнению с идоксуридином.
ПОБОЧНЫЕ ЭФФЕКТЫ. Ара-А при местном применении в виде глазной мази 3% менее токсичен, чем местно используемый идоксуридин.
При в/в введении ара-А могут возникнуть различные, но обратимые ПОБОЧНЫЕ ЭФФЕКТЫ, включая галлюцинации, атаксию, тремор; одновременное применение IFN может усилить эти ПОБОЧНЫЕ ЭФФЕКТЫ. Ара-А обнаруживает мутагенные и канцерогенные свойства in vitro.
Цидофовир[править | править код]
ХИМИЯ. Цидофовир представляет собой ациклический фосфонатный аналог цитидина.
МЕХАНИЗМ ДЕЙСТВИЯ. Под влиянием внутриклеточных киназ цидофовир превращается в фосфорилированные нуклеотидмонофосфаты и нуклеотиддифосфаты. Концентрации фосфорилированных метаболитов цидофовира в инфицированных и неинфицированных клетках сходны. Поскольку цидофовир сам является фосфонатом, цидофовир-дифосфат функционирует как антивирусный цидофовиртрифосфат.
Цидофовирдифосфат подавляет синтез вирусной ДНК, ингибируя вирусную ДНК-полимеразу и действуя как альтернативный субстрат в конкуренции с нативным субстратом dCTP. Включение цидофовирдифосфата в удлиняющуюся цепь вирусной ДНК снижает скорость синтеза ДНК-вируса; включение двух последовательных молекул цидофовирдифосфата терминирует элонгацию цепи.
ФАРМАКОКИНЕТИКА. Цидофовирдифосфат имеет удлиненный T1/2 в клетках, равный 13—65 час. Т1/2, его метаболита, цидофовир-фосфатхолина, составляет 87 час; этот метаболит может служить внутриклеточным резервуаром цидофовирдифосфата. Оральная биодоступность цидофовира менее 5%. Цидофовир, введенный в/в, имеет Т1/2 около 2-3 час. Лекарство распространяется по всему организму, хотя его проникновение в спинномозговую жидкость и глаза не охарактеризовано в достаточной степени. Элиминация осуществляется через почки путем клубочковой фильтрации и секреции почечными канальцами.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Цидофовир обладает широким спектром ингибирующей активности по отношению ко всем вирусам герпеса человека и другим ДНК-вирусам. К ним относятся HSV-1 и HSV-2, VZV, CMV, EBV, HHV-6, HHV-7 и HHV-8, вирус папилломы человека, полиомы и аденовирусы. Цидофовир разрешен для в/в терапии CMV-ретинита у пациентов со СПИДом. Лекарство вводят 1 раз в неделю в течение 2 нед с пробенецидом (для снижения канальцевой почечной секреции; см. главу 12) и сопутствующей в/в гидратацией с помощью физиологического раствора. Предотвращает прогрессирование ретинита у пациентов со СПИДом. Терапевтический эффект сопоставим с наблюдаемым при в/в введении ганцикловира.
При местном применении цидофовир эффективен против кожных HPV-инфекций, а его внутритканевое введение может быть использовано для лечения папилломатоза гортани и легких. Исследования in vitro показывают, что цидофовир ингибирует репликацию паповавируса. Таким образом, цидофовир потенциально может быть средством лечения прогрессирующей мультифокальной лейкоэнцефалопатии — прогрессирующей, летальной оппортунистической инфекции у лиц с нарушением функций иммунной системы, в частности при развившейся ВИЧ-инфекции.
ПОБОЧНЫЕ ЭФФЕКТЫ. В исследованиях на животных было установлено, что цидофовир обладает мутагенным, эмбриотоксическим, гонадотоксическим, тератогенным и канцерогенным действиями. У некоторых видов цидофовир при в/в введении проявляет дозозависимую нефротоксичность, которая представляет собой основной дозолимитирующий эффект лекарства. Некроз эпителиальных клеток проксимальных извитых почечных канальцев можно предотвратить одновременным введением пробенецида; поражение частично обратимо.
При в/в применении цидофовира у 10% реципиентов наблюдается повышение уровня креатинина в сыворотке и у 45% — протеинурия. Снижение внутриглазного давления отмечено у 12% пациентов, а передний увеит или ирит — у 7%. Нейтропения обнаружена у 25% пациентов, получавших цидофовир.
Нефротоксические эффекты введенного в/в цидофовира усиливаются другими нефротоксическими агентами. В связи с этим во время проведения в/в терапии цидофовиром следует избегать применения следующих препаратов: аминогликозидных антибиотиков, пентамидина, амфотерицина В, фоскарнета, нестероидных противовоспалительных средств, а также ионных, гипертонических радиографических контрастных красителей.
Фамцикловир и пенцикловир[править | править код]
ХИМИЯ. Фамцикловир, не обладающий антивирусной активностью, является предшественником (пролекарством) пенцикловира — сильно действующего, избирательного ингибитора вирусов герпеса, сопоставимого с ацикловиром.
МЕХАНИЗМ ДЕЙСТВИЯ. Подобно ацикловиру, пенцикловир сначала фосфорилируется с образованием трифосфата — антивирусной формы лекарства. Как и в случае с ацикловиром, инициальное монофосфорилирование пенцикловира в инфицированных вирусом герпеса клетках катализирует вирусная ТК. Пенцикловиртрифосфат действует как альтернативный субстрат дГТФ в синтезе вирусной ДНК вирусной ДНК-полимеразой. В то время как включение ацикловиртрифосфата вызывает немедленную терминацию синтеза ДНК-цепи, применение пенцикловиртрифосфата допускает в некоторой степени ограниченное включение (3 молекулы пенцикловиртрифосфата), прежде чем элонгация прекращается. Пенцикловиртрифосфат действует как мощный ингибитор обратной транскриптазы HBV.
ФАРМАКОКИНЕТИКА. Фамцикловир принимают перорально, пенцикловир назначают в виде крема. При пероральном приеме пенцикловира всасывается только 5% вещества, тогда как оральная биодоступность пенцикловира, образовавшегося из фамцикловира, составляет 77%.
Элиминация из плазмы происходит как процесс первого порядка, T1/2 в плазме составляет 2 час у лиц с нормальной функцией почек. Пенцикловир на 75% экскретируется с мочой и на 25% с фекалиями. У пациентов с дисфункцией почек клиренс пенцикловира уменьшен пропорционально снижению почечной функции. У лиц с почечной недостаточностью Т1/2 может удлиниться до 10 час.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Фамцикловир используют для лечения первого эпизода и рецидивов генитальной HSV-инфекции и опоясывающего лишая у пациентов с нормальной или нарушенной функцией иммунной системы. Местное применение крема пенцикловира 4% в минимальной степени снижает продолжительность рецидивирующей оролабиальной HSV-инфекции и сокращает время выздоровления по сравнению с плацебо.
Фамцикловир снижает уровни ДНК и трансами-наз HBV у пациентов с хронической HBV-инфекцией и оказывается более эффективным при использовании в комбинации с IFN. При длительном лечении фамцикловиром в трансплантатах печени пациентов были обнаружены резистентные к пенцикловиру варианты HBV. Резистентность обусловлена изменениями ДНК-полимеразы.
Фоскарнет[править | править код]
МЕХАНИЗМ ДЕЙСТВИЯ. Фоскарнет непосредственно ингибирует вирусную ДНК-полимеразу и обратную транскриптазу ВИЧ. В отличие от нуклеозидных антивирусных препаратов, фоскарнет не метаболизируется в клетках. Фоскарнет связывается и блокирует пирофосфатный связывающий участок вирусной полимеразы, тем самым ингибируя отщепление пирофосфата от дезоксирибонуклеотид-трифосфата, что приводит к блокаде синтеза вирусной ДНК.
ФАРМАКОКИНЕТИКА. Оральная биодоступность лекарства слишком низка (10%), чтобы использовать оральную терапию. После в/в введения концентрация фоскарнета в плазме снижается три-экспоненциально как процессы первого порядка с последовательными T1/2 — 0,5, 3 и 18 час. Лекарство распространяется по всему организму, поэтому в/в введение фоскарнета обеспечивает эффективное лечение инфекций всех органов, вызванных чувствительными к нему вирусами.
Дозы лекарства необходимо прогрессивно снижать вместе с повышением степени почечной дисфункции, начиная даже с незначительного уменьшения клиренса креатинина. Фоскарнет не метаболизируется, поэтому нет необходимости корригировать его дозировку при заболеваниях печени.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Фоскарнет представляет собой тринатрийфосфоноформат — пирофосфатный аналог, ингибирующий репликацию HSV, VZV, CMV, EBV, HHV-6 и HHV-8, а также ВИЧ и HBV. Однако его клиническое применение ограничено инфекциями, вызываемыми CMV и некоторыми HSV.
Фоскарнет, вводимый в/в, используют для лечения CMV-ретинита у пациентов со СПИДом, а также мукокутанных HSV-инфекций, резистентных к ацикловиру. При сравнении с в/в введением ганцикловира в случаях лечения CMV-ретинита у пациентов со СПИДом оказалось, что фоскарнет не только устраняет ретинит, но также повышает выживаемость, вероятно, благодаря антиретровирусному эффекту.
Фоскарнет эффективен при лечении резистентной к ганцикловиру CMV-инфекции, а также в случае других CMV-инфекций у ВИЧ-пациентов, особенно при инфекциях ЖКТ, легких, центральной нервной системы и неврологических инфекциях с поражением корешков спинного мозга. Фоскарнет способен предотвращать у реципиентов заболевания, вызываемые CMV, костного мозга, однако уже развившаяся CMV-пневмония у этих пациентов не поддается лечению фоскарнетом.
Свойства фоскарнета, единственного ненуклеозидного ингибитора репликации вирусов герпеса
- Для антивирусного эффекта не требуется внутриклеточный метаболизм препарата
- Фоскарнет непосредственно ингибирует ДНК-полимеразу вируса герпеса
- Особенно важным свойством фоскарнета является эффективность его применения для лечения инфекций, вызываемых вирусами простого герпеса, опоясывающего лишая и цитомегаловирусом, которые резистентны к нуклеозидным антивирусным ингибиторам
- Необходимо в/в введение лекарства
- Фоскарнет обладает выраженной, но обратимой токсичностью для многих органов
Резистентность к фоскарнету, наблюдаемая in vitro, возникает в ходе терапии нечасто, но ассоциируется с отсутствием клинического эффекта лечения. Резистентность связана с точковыми мутациями в ДНК-полимеразе вирусов герпеса и обратной транскриптазе ВИЧ. В случае инфекций, вызываемых резистентным к фоскарнету CMV, эффект может дать применение ганцикловира или цидофовира.
ПОБОЧНЫЕ ЭФФЕКТЫ. Нефротоксичность, проявляющаяся в виде протеинурии, повышения уровня креатинина в сыворотке, а иногда и острого некроза канальцев, является основным дозолимитирующим побочным эффектом в/в терапии фоскар-нетом. Приблизительно у 30% пациентов отмечается повышение уровня креатинина в сыворотке. Частота возникновения острой почечной недостаточности в последнее время упала благодаря принятию соответствующих мер по поддержанию адекватной гидратации, быстрому снижению дозы лекарства при повышении концентрации креатинина в сыворотке, а также отказу от применения нефротоксических агентов во время лечения.
Сообщается, что у 10-44% пациентов возникают гипо- или гиперкальциемия и гипо- или гиперфосфатемия, обусловленные хелатирующим эффектом фоскарнета, который откладывается в костях, плюс гипомагниемия, что делает необходимым снижение дозы лекарства. Гипокальциемия может вызвать парестезии, тетанию и судороги.
Побочное действие фоскарнета на ЦНС (до 10% пациентов) включает головную боль, раздражительность и галлюцинации. Желудочно-кишечные расстройства — тошнота, рвота и диарея — отмечены у 30-50% пациентов. Примерно у 10% лиц мужского пола возникают субпрепуциальные язвы, которые обусловлены загрязнением этой области мочой с высоким содержанием фоскарнета. Возникающие у 20-50% пациентов со СПИДом анемия и гранулоцитопения связаны с миелосупрессией.
Ганцикловир[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Ганцикловир является аналогом ацикловира и в равной степени эффективным ингибитором HSV, VZV и EBV in vitro. Однако ганцикловир в 10-100 раз эффективнее, чем ацикловир, подавляет репликацию CMV in vitro. Ганцикловир действует как трифосфат, ингибируя синтез вирусной ДНК. Фосфорилирование ганцикловира в клетках, инфицированных вирусом герпеса, инициируют вирусные киназы. В клетках, инфицированных HSV и VZV, вирусная ТК катализирует первоначальный этап монофосфорилирования. CMV не располагает ферментом ТК, однако киназа, кодированная областью UL97 генома CMV, выполняет функцию недостающей киназы. Превращение ганцикловирмонофосфата в -дифосфат и -трифосфат осуществляют клеточные киназы. В неинфицированных клетках клеточные киназы, по-видимому, превращают ганцикловир в его метаболит — нуклеотидтрифосфат.
Ганцикловиртрифосфат представляет собой конкурентный ингибитор включения дГТФ в ДНК. Он ингибирует преимущественно вирусную, но не клеточную ДНК-полимеразу. Включение ганцикловир-трифосфата в ДНК вируса не приводит к обязательной терминации синтеза цепи, как это происходит при включении ацикловиртрифосфата. Скорее всего синтезируются короткие субгеномные ДНК-фрагменты CMV, которые не могут быть упакованы в вирионы. Следствием включения ганцикловиртрифосфата в ДНК клеток организма-хозяина является побочное радиомиметическое действие на костный мозг, слизистую оболочку ЖКТ и сперматогенез.
ФАРМАКОКИНЕТИКА. Ганцикловир применяют парентерально, перорально в виде капсул и как систему с медленным высвобождением лекарства для внутриглазной имплантации. Получен также валиновый эфир, предшественник ганцикловира, — валганцикловир для орального применения.
Биодоступность ганцикловира при оральном приеме незначительна. Элиминация из плазмы происходит как процесс первого порядка. Ганцикловир распространяется по всему организму, поэтому CMV-инфекцию любого органа можно успешно лечить в/в введением лекарства. Почти 100% дозы выводятся с мочой в неизмененном виде. Т1/2 в плазме пациентов с нормальной функцией почек составляет от 2 до 4 час; период полувыведения увеличивается прямо пропорционально снижению почечной функции.
После превращения валганцикловира в ганцикловир биодоступность составляет 60%. Ганцикловир выпускают в виде капсул для орального применения. В этих условиях биодоступность составляет от 3 до 7%; прием пищи увеличивает всасывание на 20%. Системы с ганцикловиром, имплантированные в стекловидное тело, высвобождают препарат со скоростью, равной примерно 1 мкг/час в течение 5-8 мес. Они эффективно супрессируют CMV-ретинит у пациентов со СПИДом, однако не предотвращают развития CMV-заболевания в парном глазу или внеглазных CMV-поражений.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Ганцикловир был первым антивирусным препаратом, эффективным при заболеваниях, вызываемых CMV. Ганцикловир показан для лечения и профилактики CMV-заболеваний у пациентов с нарушением функций иммунной системы. К этим заболеваниям относят ретинит у пациентов со СПИДом, связанные со СПИДом болезни ЖКТ и других органов и CMV-заболевание у реципиентов трансплантатов. У пациентов с трансплантатом, иммунные функции которых супрессированы, первичная CMV-инфекция и реактивация латентной инфекции обусловливают заболеваемость и смертность, поэтому желательно лечить таких пациентов ганцикловиром. Внутривенная терапия ганцикловиром уменьшает риск развития CMV-заболеваний у CMV-серонегативных реципиентов трансплантатов сердца, печени и легких, взятых от CMV-серопозитивных доноров. Не исключено, что при некоторых показаниях вместо орального применения ганцикловира, а возможно, и в/в, будет использован валганцикловир.
ПОБОЧНЫЕ ЭФФЕКТЫ. Подавляющее большинство побочных эффектов ганцикловира относится к дозозависимым. Основным из побочных эффектов ганцикловира при его в/в введении является миелосупрессия — нейтропения, наблюдаемая примерно у 40% пациентов, и тромбоцитопения, возникающая у 15-20% пациентов со СПИДом, получающих лечение. Обычно эти эффекты обратимы и исчезают через 1-2 нед после отмены терапии. Проведенные преклинические токсикологические исследования указывают на возможность появления гонадной токсичности у лиц обоего пола после в/в терапии ганцикловиром, однако данных, которые это подтверждают, в настоящее время нет. Имеются сообщения о поражении почек вследствие закупорки почечных канальцев кристаллами ганцикловира. Это осложнение отмечено у 20% реципиентов трансплантатов костного мозга, получавших в/в ганцикловир в течение 4 мес. В редких случаях возникают умственные расстройства и судороги. Пероральный прием ганцикловира в дозе 1000 мг 3 раза в день вызывает диарею, тошноту и рвоту у 3-13% пациентов по сравнению с 0-7% у лиц, получавших ганцикловир в/в.
РЕЗИСТЕНТНОСТЬ. Резистентность CMV к ганцикловиру ассоциируется с отсутствием эффективности лечения и обнаружена in vitro у 8% CMV, выделенных у пациентов со СПИДом через 3 мес или более после непрерывного лечения. Большей частью резистентность обусловлена точковыми мутациями в гене UL97 генома вируса, реже — точковыми мутациями в ДНК-полимеразе вируса.
Большинство резистентных штаммов сохраняет чувствительность к фоскарнету и цидофовиру.
Идоксуридин[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Идоксуридин (5-йод-2-дезоксиуридин) представляет собой аналог тимидина. Он сходен с ацикловиром в том отношении, что превращается преимущественно в ну-
клеотидмонофосфат под действием вирусной ТК с последующим синтезом нуклеотиддифосфата и -трифосфата, за который ответственны клеточные киназы. Идоксуридинтрифосфат включается в ДНК как вирусов, так и млекопитающих, делая ее более чувствительной к расщеплению. В результате нарушенной транскрипции образуются измененные вирусные белки, что приводит к ингибиции репликации вируса и повреждающему действию на быстро пролиферирующие клетки млекопитающих. Идоксуридин ингибирует также ДНК-полимеразу, но не вызывает терминации синтеза ДНК-цепи.
Резистентность HSV к идоксуридину быстро развивается как in vitro, так и в организме пациентов. В основе резистентности лежат те же механизмы, которые обусловливают резистентность HSV к ацикловиру.
ФАРМАКОКИНЕТИКА. Идоксуридин плохо всасывается при местном применении. Весь абсорбировавшийся идоксуридин расщепляется с образованием 5-йодурацила, урацила и йода, лишенных антивирусной активности.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Местное применение идоксуридина в 1962 г. для лечения кератита, вызванного HSV, впервые показало эффективность этого лекарства в лечении вирусной инфекции. Каплю идоксуридина в виде 0,1% раствора инсталлируют на роговицу каждый час в течение дня и каждые 2 часа ночью. Применение сокращают вдвое после появления определенного улучшения, наблюдаемого при окраске флуоресцеином. Лечение продолжают 21 день (максимально) с тем, чтобы свести к минимуму дистрофию эпителия роговицы.
ПОБОЧНЫЕ ЭФФЕКТЫ. Может появиться воспаление тканей глаза вследствие цитотоксического эффекта идоксуридина или аллергической реакции. У 2-10% пациентов возникает чувство жжения при инстилляции лекарства, точечный кератит, отек и раздражение век.
Рибавирин[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Рибавирин -это аналог гуанозина, обладающий ингибирующей активностью по отношению к некоторым РНК- и ДНК-вирусам. Рибавирин проникает в инфицированные и нормальные клетки и фосфорилируется клеточными киназами, превращаясь в нуклеотид-монофосфат, -дифосфат и -трифосфат. Рибавирин-монофосфат является сильным ингибитором инозинмонофосфатдегидрогеназы. В результате блокируется синтез дГТФ и, соответственно, синтез нуклеиновых кислот. Рибавиринтрифосфат способен ингибировать РНК-полимеразу вируса гриппа, а также дГТФ-зависимый 5'-кэппинг мРНК. По-видимому, рибавирин обладает дополнительными механизмами действия, поскольку in vitro он ингибирует различные РНК-вирусы (орто- и парамиксо-, арена-, бунья-, опухолевые РНК-вирусы и ретровирусы), а также некоторые ДНК-вирусы (герпеса, адено- и поксвирусы).
ФАРМАКОКИНЕТИКА. При в/в введении, приеме внутрь и ингаляции в виде аэрозоля рибавирин эффективен против ограниченного числа вирусных инфекций. Оральная биодоступность рибавирина составляет в среднем 45%. Абсорбция рибавирина, используемого в виде аэрозоля, зависит от концентрации, продолжительности экспозиции и размера частиц. Для лечения инфекций нижних отделов дыхательных путей необходим специальный генератор, чтобы получить частицы диаметром 1-5 мкм, которые находились бы в суспендированном состоянии и не осаждались на стенках дыхательных путей. Такие аэрозоли доставляют в легкие 70% ингалируемого лекарства.
После в/в инъекции рибавирина составляет 2 час, 18-36 час и 22-64 час. Очевидный объем распределения при стационарном состоянии, равный 650 л (колебания от 380 до 1140 л), крайне велик и обусловлен, по-видимому, секвестрацией в эритроцитах (где концентрация рибавирина в 9 раз выше, чем в плазме), а возможно, и в других клетках. Рибавирин элиминируется как в результате метаболизма в печени (65%), так и выделяясь через почки (35%). Только 4% лекарства присутствует в моче в неизмененном виде.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Рибавирин используют в виде аэрозоля для лечения тяжелой инфекции, вызванной RSV у новорожденных и детей, ассоциированной с легочными и сердечными расстройствами и иммунодефицитом. Орально рибавирин в сочетании с IFN применяют для лечения хронической HCV-инфекции. Вводимый в/в рибавирин снижает смертность пациентов при тяжелой вирусной лихорадке Ласса с 76 до 32%. Рибавирин в виде аэрозоля, используемый для лечения новорожденных и детей с RSV-инфекцией легких, осложненной бронхолегочными, сердечными или иммунодефицитными заболеваниями, сокращает продолжительность выделения вируса из легких и улучшает ряд клинических параметров.
Пероральный прием рибавирина пациентами с хронической HCV-инфекцией не уменьшает концентрацию РНК HCV в сыворотке, но обратимо снижает утомляемость, уровень трансаминаз в сыворотке и воспаление печени посредством неизвестных механизмов. Сопутствующая терапия IFN-a существенно повышает клиническую реакцию и ответ на вирус, поэтому применение комбинации рибавирин плюс IFN-a в настоящее время представляет собой стандартную терапию хронической HCV-инфекции.
Внутривенное или пероральное применение рибавирина снижает смертность от лихорадки Ласса. Вводимый в/в рибавирин уменьшает смертность и риск развития почечной недостаточности у пациентов с геморрагической лихорадкой, сопровождаемой почечным синдромом. В настоящее время проводится исследование эффективности и безопасности в/в применения рибавирина для лечения легочного синдрома, вызываемого гантавирусом. Для терапии ВИЧ-инфекции рибавирин не применяют.
ПОБОЧНЫЕ ЭФФЕКТЫ. Накопление рибавирина в эритроцитах, дефицитных по трифосфатазам, приводит к укорочению продолжительности жизни этих клеток и анемии (от слабой до умеренной) вследствие внесосудистого гемолиза. Уровень гемоглобина падает до 20-30 г/л, однако гемотрансфузия и перерыв в лечении редко бывают необходимы. Применение рибавирина в виде аэрозоля может вызвать несильное раздражение конъюнктивы. Бронхоспазм возникает редко даже у больных астмой, однако может случиться сужение дыхательных путей вследствие осаждения рибавирина на слизистой оболочке трахеи и бронхов. Анемия при аэрозольной терапии не возникает.
Рибавирин не является мутагеном для бактерий, однако в исследованиях на животных он проявлял канцерогенные, эмбрио- и гонадотоксические свойства, поэтому рибавирин относительно противопоказан для лечения инфекций у беременных. Кроме того, медицинский персонал женского пола во время беременности не должен участвовать в аэрозольной аппликации рибавирина.
Соривудин[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Соривудин представляет собой аналог пиримидинового нуклеозида, ингибирующий VZV in vitro в концентрациях, более чем в 1000 раз низких, чем ацикловир. Соривудин активен как трифосфат, образующийся в результате последовательного фосфорилирования, первоначально опосредованного вирусной тимидинкиназой. Соривудинтрифосфат конкурентно ингибирует вирусную ДНК-полимеразу, но не включается в ДНК вируса.
ФАРМАКОКИНЕТИКА. Соривудин столь же эффективен против HSV-1, как и ацикловир, но не действует на CMV и HSV-2 (аффинность тимидинкиназы HSV-2 к соривудину отсутствует). Оральная биодоступность соривудина равна приблизительно 75%. Большая часть лекарства выделяется с мочой в неизмененном виде.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Соривудин эффективен как средство лечения ветряной оспы у взрослых лиц, а также у ВИЧ-инфицированных взрослых пациентов с опоясывающим лишаем; соривудин используют для терапии VZV-инфекций.
ПОБОЧНЫЕ ЭФФЕКТЫ. В основном оривудин пациенты переносят хорошо, но могут быть слабая тошнота, рвота и диарея, иногда повышается уровень ферментов печени. Среди пациентов, одновременно получавших соривудин и 5-фторурацил, наблюдались случаи летальной миелосупрессии, возможно, вследствие ингибиции соривудином метаболизма 5-фторурацила, который накапливался до миелотоксического уровня.
Трифтортимидин[править | править код]
ХИМИЯ И МЕХАНИЗМ ДЕЙСТВИЯ. Трифтортимидин (трифлуридин) представляет собой фторированный аналог тимидина. Структурно он отличается от идоксуридина тем, что атом йода замещен метильным радикалом, содержащим 3 атома фтора. Трифтортимидин под действием клеточной тимидинкиназы превращается в антивирусный метаболит — трифтортимидинтрифосфат, который включается в ДНК HSV и клеток млекопитающих, как и идоксуридинтрифосфат, обладая подобной же антивирусной и цитотоксической активностью.
ФАРМАКОКИНЕТИКА. Трифтортимидин проникает в эпителиальные клетки роговицы посредством диффузии. После местного применения для лечения глаз он лишь в незначительном количестве попадает в общий кровоток.
В организме в результате гидролиза трифтортимидин превращается в 5-карбокси-2'-дезоксиури-дин, лишенный антивирусной активности.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Местное применение при HSV-кератите 1% раствора эффективно в 80-95% случаев по сравнению с 75-80% при использовании идоксуридина.
ПОБОЧНЫЕ ЭФФЕКТЫ. См. Идоксуридин. При системном применении трифтортимидин мутагенен и тератогенен для животных.
Валацикловир[править | править код]
ФАРМАКОКИНЕТИКА. Валацикловир является L-валилэфиром ацикловира, имеющим оральную биодоступность, превышающую биодоступность ацикловира в 3-4 раза независимо от дозы.
Во время абсорбции валацикловир подвергается интенсивному и быстрому пресистемному метаболизму, распадаясь на ацикловир и L-валин. Гидролиз валацикловира осуществляет митохондриальная валацикловиргидролаза печени, а возможно, и тонкой кишки.
Валацикловир продают только в виде таблеток для перорального применения. Биодоступность составляет около 50% пероральной дозы и не изменяется под влиянием пищи. На протяжении 24 час после однократного приема 1000 мг валацикловира его концентрация в плазме сходна с концентрацией ацикловира после в/в введения 5 мг/кг каждые 8 час.
Фармакокинетические характеристики ацикловира, образовавшегося из валацикловира, идентичны таковым собственно ацикловира (см. табл. 6.5).
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Повышенная оральная биодоступность ацикловира, образованного из валацикловира, дает возможность создать более эффективный и удобный терапевтический режим применения ацикловира. Так, у иммунокомпетентных взрослых пациентов, больных опоясывающим лишаем, валацикловир в дозе 1 г 3 раза в день более эффективен, чем пятикратное введение ацикловира в дозе 800 мг/сут, если оценивать эффект по испытываемой пациентами боли и постгерпетической невралгии. Одобрено также одноразовое дневное применение валацикловира для подавления часто рецидивирующего генитального герпеса, тогда как ацикловир необходимо принимать перорально по меньшей мере 2 раза в день.
ПОБОЧНЫЕ ЭФФЕКТЫ. У пациентов с ВИЧ-инфекцией, получавших валацикловир, в некоторых случаях развивается тромботическая микроангиопатия, а при использовании ацикловира этого не наблюдали.
Ингибиторы высвобождения вируса[править | править код]
Занамивир и оселтамивир-карбоксилат (в дальнейшем просто оселтамивир) являются аналогами сиаловой кислоты, ингибиторами нейраминидазы вируса гриппа, которые недавно были лицензированы как средства профилактики и лечения инфекции, вызываемой вирусами гриппа А и В. Выдаче лицензии предшествовали 5 десятилетий исследований, начавшихся в 1945 г. с открытия ферментативной активности на поверхности вируса гриппа, удаляющей рецепторы вируса с поверхности эритроцитов. Этот фермент и эти рецепторы в настоящее время известны как нейраминидаза и сиаловая кислота соответственно. Вскоре после получения сильных и избирательно действующих ингибиторов нейраминидазы была выяснена ее кристаллическая структура (1983).
ХИМИЯ. Занамивир и оселтамивир представляют собой сильные, избирательно действующие конкурентные ингибиторы нейраминидазы вируса гриппа. Другие ингибиторы нейраминидазы вирусов и млекопитающих требуют для ингибирующего эффекта в 80 000-1 000 000 раз более высоких концентраций. Активный центр нейраминидазы вирусов гриппа А и В высококонсервативен, и оба вещества ингибируют все известные подтипы вирусов гриппа А и В. Ни один из ингибиторов не является токсичным для клеток в культуре (< 10 мМ).
МЕХАНИЗМ ДЕЙСТВИЯ. Занамивир и оселтамивир интерферируют с репликацией вирусов гриппа А и В, ингибируя вирусную нейраминидазу. Нейраминидаза катализирует расщепление β-кетонного мостика, связывающего терминальные остатки нейраминовой кислоты с прилежащей полисахаридной частью сиаловой кислоты. Активность нейраминидазы важна для высвобождения дочерних вирионов из инфицированных клеток путем отщепления концевых остатков сиаловой кислоты от клеточной мембраны оболочки на почкующихся вирионах. Ингибиция нейраминидазы вызывает агрегацию и слипание вирионов на клеточной поверхности вследствие связывания гемагглютинина (выступающего из липидной оболочки вирионов) с перси-стирующими остатками сиаловой кислоты на соседних вирионах.
ФАРМАКОКИНЕТИКА. Оральная биодоступность занамивира составляет < 5%, поэтому его вводят путем пероральной ингаляции в виде тонко измельченного порошка. Из ингалированного количества 80% откладывается в ротоглотке и 10-15%, как правило, попадает в легкие; всасывается 15-20% ингалированного вещества. Занамивир персистирует в нижних отделах дыхательных путей до 24 час.
Пероральную ингаляцию занамивира проводят 2 раза в день при терапии и 1 раз в день для профилактики.
Принятый перорально фосфат оселтамивира быстро всасывается в тонкой кишке и превращается печеночными эстеразами в оселтамивир. По меньшей мере 75% пероральной дозы попадает в кровоток в виде оселтамивира. Менее 5% дозы фосфата оселтамивира обнаруживается в моче в неизмененном виде. Элиминация занамивира и оселтамивира протекает как процесс первого порядка со сходным T1/2 в плазме, равным 1,5— 1,8 час.
За исключением нервной системы, оселтамивир распространяется по всему организму, включая среднее ухо, где могут размножаться вирусы гриппа.
В тех случаях, когда клиренс креатинина составляет менее 30 мл/мин, необходимо уменьшить дозу оселтамивира вдвое, даже несмотря на то что он обладает низким токсическим потенциалом. Всасывание после пероральной ингаляции настолько незначительно, что нет необходимости контролировать функцию почек во время лечения.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. И занамивир, и оселтамивир эффективно устраняют симптомы гриппа. Оба препарата снижают продолжительность и тяжесть заболевания приблизительно на 25-35% по сравнению с плацебо, если лечение начато в первые 2 сут после появления симптомов.
Оба медикамента по сравнению с плацебо обладают 75-80% эффективностью в качестве средства профилактики гриппа. Существуют обширные данные по профилактике и терапии инфекции, вызываемой вирусом гриппа А у здоровых лиц, однако эффективность применения обоих лекарств менее изучена при гриппе В, у лиц с нарушениями здоровья, пожилых людей, а также при хронических сердечно-легочных, метаболических и почечных заболеваниях.
Резистентность к занамивиру и оселтамивиру обусловлена изменениями гемагглютинина или нейраминидазы. При резистентности первого типа в молекуле гемагглютинина происходит аминокислотная замена в районе участка связывания с рецептором, в результате снижается аффинность к сиаловой кислоте, уменьшается связывание и агрегация дочерних вирионов даже в присутствии веществ, ингибирующих нейраминидазу. Резистентность второго типа обусловлена замещением аминокислот в позициях 119 и 227, вследствие этого снижаются аффинность лекарств к нейраминидазе и степень подавления активности фермента. При клиническом применении резистентность к занамивиру у иммунокомпетентных лиц не обнаруживается. В случае пероральной терапии оселтамивиром резистентный штамм вируса выделяется у 1-2% пациентов. Такой уровень резистентности заметно меньше по сравнению с наблюдаемым при лечении гриппа амантадином или римантадином. Резистентные к этим ингибиторам штаммы чувствительны к лекарствам, ингибирующим нейраминидазу in vitro.
ПОБОЧНЫЕ ЭФФЕКТЫ. Перорально ингалируемый занамивир пациенты переносят хорошо. Однако описаны отдельные случаи, когда у больных гриппом как при бронхолегочном заболевании, так и при его отсутствии, занамивир вызывал бронхоспастический респираторный дистресс. От 5 до 10% и более пациентов, принимающих оселтамивир внутрь, испытывают тошноту и рвоту при сравнении с плацебо.
Ингибиторы репликации ВИЧ[править | править код]
Пандемия, вызванная ВИЧ-1, стимулировала интенсивный поиск новых антивирусных препаратов для лечения этого заболевания. Терапевтически эффективными оказались лекарственные вещества нескольких различных классов:
- нуклеозидные ингибиторы обратной транскриптазы (NRTI);
- ненуклеозидные ингибиторы обратной транскриптазы (NNRTI);
- ингибиторы протеаз (PI);
- антиретровирусный ингибитор слияния.
Лечение антивирусными препаратами замедляет возникновение СПИДа, улучшает состояние и выживаемость пациентов, если оценивать их по суррогатным маркерам, т.е. числу CD4+ Т-лимфоцитов и содержанию вируса в плазме. Применение 1 или 2 лекарственных препаратов ассоциируется с высокой скоростью прогрессирования болезни и возникновением резистентности вируса, поэтому в настоящее время для лечения ВИЧ-инфекции одновременно используют 3 антивирусных препарата или более. Попытки индуцировать супрессию вируса с помощью трех антивирусных препаратов, а затем поддерживать достигнутый эффект только двумя лекарствами привели к неприемлемо высокой частоте возврата заболевания. Как правило, одновременно используют комбинацию лекарств, относящихся к нескольким классам.
Нуклеозидные ингибиторы обратной транскриптазы[править | править код]
Зидовудин, аналог тимидина, является прототипным нуклеозидным ингибитором обратной транскриптазы. Он был первым антивирусным агентом, допущенным для лечения ВИЧ-инфекции. Зидовудин ингибирует ВИЧ-1, ВИЧ-2, вирус 1 Т-клеточного лейкоза/лимфомы человека и другие ретровирусы.
NRTI (табл. 6.6) обладают следующими общими характеристиками:
- после активации в клетках под действием клеточных ферментов превращаются в соответствующие трифосфаты;
- утрачивают антиретровирусную активность в результате мутаций вирусной обратной транскриптазы, которые снижают аффинность фермента к NRTI. Частота возникновения резистентности и ее степень варьируют в зависимости от типа препарата;
Характеристики NRTI ВИЧ-1
- Активируются в клетках путем фосфорилирования клеточными киназами
- В форме трифосфатов конкурентно ингибируют обратную транскриптазу
- Включение в ДНК ВИЧ-1 вызывает терминацию синтеза ДНК-цепи
- Скорость появления резистентных штаммов варьирует избирательность действия обусловлена более высокой аффинностью NRTI-трифосфатов к обратной транскриптазе по сравнению с ДНК-полимеразой клеток организма-хозяина.
МЕХАНИЗМ ДЕЙСТВИЯ. Первоначально ретровирус ВИЧ должен синтезировать провирусную ДНК-копию своего РНК-генома, чтобы начать репликацию. Специфичный для ВИЧ фермент — обратная транскриптаза, или ревертаза (RT) — синтезирует комплементарную ДНК-цепь, используя пул дезоксинуклеотидов инфицированной клетки (тимидин, гуанозин, аденозин, цитидин). Поскольку NRTI являются дидезоксинуклеотидными аналогами и не имеют второй гидроксильной группы, существенной для последовательного присоединения оснований к растущей ДНК-цепи, их включение под действием RT терминирует элонгацию ДНК-цепей. Они оказывают также конкурентный ингибирующий эффект на саму RT.
ФАРМАКОКИНЕТИКА. NRTI хорошо всасываются после перорального приема, хотя диданозин чувствителен к кислотам и его нужно использовать в виде таблеток, содержащих буфер. Двухвалентные катионы в буферном растворе могут подавлять всасывание других препаратов. Однако новый препарат диданозина со специальным «кишечным» покрытием должен обеспечить сниженный риск лекарственного взаимодействия, однако может потребоваться прием препарата на пустой желудок.
NRTI быстро элиминируются из плазмы; Т1/2 из сыворотки варьирует от 1 час для ставудина до 3-4 час для ламивудина. Однако удаление внутриклеточных NRTI-нуклеотидов происходит медленнее, в связи с этим возможен нечастый прием препарата. Все NRTI, за исключением абакавира, выводятся с мочой. Экскреция зидовудина происходит после его глюкуронизации в печени. Другие NRTI выводятся в неизмененном виде. При почечной недостаточности дозу NRTI снижают от 50% для зидовудина, ставудина и зальцитабина до 80-90% для ламивудина и диданозина. Метаболизм NRTI не зависит от цитохрома Р-450. NRTI слабо связываются с белками и проникают в ЦНС в значительных концентрациях.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. Зидовудин в сочетании с другими анти-ВИЧ-препаратами способен замедлить развитие заболевания и удлинить период выживания пациентов. Зидовудин был с успехом использован в лечении ассоциированной с ВИЧ деменции. При введении беременным, начиная со II триместра беременности, и их детям в первые 6 нед после родов зидовудин снижает риск передачи ВИЧ от матери ребенку с 25 до 8%.
ПОБОЧНЫЕ ЭФФЕКТЫ. NRTI как класс редко ассоциируется с печеночным стеатозом и лактоацидозом. Предполагается, что эти осложнения, а также другие побочные эффекты NRTI, такие как миопатия (зидовудин), нейропатия (ставудин, зальцитабин) и панкреатит (диданозин), возникают в результате ингибиции митохондриальных ДНК-полимераз и последующей дисфункции митохондрий.
Абакавир ассоциируется с реакцией гиперчувствительности по типу идиосинкразии. Наиболее часто эта реакция возникает в первые 6 нед терапии (> 85%) и сопровождается лихорадкой, сыпью, простудными явлениями, кашлем и другими расстройствами дыхательной системы, тошнотой, рвотой и другими симптомами со стороны ЖКТ. Прием лекарства следует прекратить и не возобновлять, поскольку повторное возникновение этой реакции может вызвать летальный сердечнососудистый коллапс. Другие токсические эффекты, специфичные для различных агентов, перечислены в табл. 6.6.
|
Основные дозолимитирующие токсические эффекты NRTI ВИЧ-1 | |
|
Препараты |
Основной токсический эффект |
|
Зидовудин |
Миелосупрессия |
|
Диданозин |
Панкреатит и периферическая нейропатия |
|
Зальцитабин |
Периферическая нейропатия |
|
Ставудин |
Периферическая нейропатия |
|
Ламивудин |
Отсутствует |
Ненуклеозидные ингибиторы обратной транскриптазы[править | править код]
Ненуклеозидные ингибиторы обратной транскриптазы получены в течение последних 10 лет. В настоящее время используют три препарата: невирапин, делавирдин и эфавиренц (табл. 6.7), принадлежащие к различным классам химических веществ.
МЕХАНИЗМ ДЕЙСТВИЯ. NNRTI ингибируют репликацию ВИЧ, связываясь в гидрофобном кармане обратной транскриптазы (RT), что вызывает конформационные изменения фермента и приводит к его инактивации.
Препараты класса NNRTI обладают следующими общими характеристиками:
- являются сильными ингибиторами ВИЧ-1, но не ВИЧ-2, других ретровирусов или клеточных ДНК-полимераз;
- для антивирусной активности не нуждаются в фосфорилировании;
- точковая мутация RT в аминокислотной позиции 103 обусловливает перекрестную резистентность ко всем другим NNRTI. ФАРМАКОКИНЕТИКА. NNRTI обладают превосходной оральной биодоступностью. Они эффективно связываются с белками и проникают в ЦНС пропорционально концентрации свободного вещества в плазме. NNRTI метаболизируются CYP и оказывают различные индуцирующие/ингибирующие эффекты на ферменты этой системы.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. В комбинации с NRTI препараты класса NNRTI служат эффективными ингибиторами репликации ВИЧ. Их антивирусные эффекты сопоставимы с эффектами, наблюдаемыми при использовании комбинации NRTI с ингибиторами протеаз (см. далее). NNRTI применяют для лечения пациентов, ранее не получавших антиретровирусные препараты, или в тех случаях, когда ингибиторы протеаз не дают нужного эффекта. Показано, что однократное введение невирапина беременным во время родов и их детям в ранние сроки после рождения снижает риск передачи ВИЧ от матери ребенку примерно на 40%.
ПОБОЧНЫЕ ЭФФЕКТЫ. Основным побочным эффектом препаратов этого класса является возникновение макулопапулезной сыпи — примерно у 20% пациентов при лечении невирапином, у 10-20% пациентов, получавших делавирдин, и у 5-10% пациентов, принимавших эфавиренц. Это обусловливает необходимость прекращения терапии у 7, 5 и 1% пациентов соответственно. Слабую до умеренной сыпь можно лечить симптоматически, используя антагонисты H1-рецепторов. Применение невирапина ассоциировано с тяжелым гепатитом. Эфавиренц обладает особыми нейротоксическими побочными эффектами, включая головокружение, нарушение концентрации, тревожное возбуждение и аномальные сновидения. Чаще всего эти симптомы появляются в первые дни терапии и обычно ослабевают или исчезают в течение 2-4 нед.
Недавно в лечебную практику был введен тенофовир диспроксил фумарат, представляющий собой нуклеозидный ингибитор обратной транскриптазы, иногда классифицируемый как нуклеотидный аналог, ингибирующий обратную транскриптазу. Его оральная биодоступность составляет 34%, а Т1/2 — 17 час. Лекарство можно вводить также в/в и использовать в комбинации с эмтрицитабином.
Ингибиторы протеаз[править | править код]
Первым ингибитором протеаз был сахинавир (1995), однако его эффективность оказалась ограниченной вследствие плохой биодоступности. Затем было получено большое число PI.
PI имеют следующие общие характеристики:
- конкурентно связываются с аспартатпротеазами ВИЧ-1 и ВИЧ-2, препятствуя посттрансляционному расщеплению вирусного полипротеина на компоненты, необходимые для сборки и почкования вируса;
- их внутриклеточная активация не требуется;
- к PI развивается заметная резистентность вследствие накопления мутаций с заменой аминокислот в активном центре ферментов и других областях. Вирусы с мутатными протеазами, по-видимому, менее чувствительны, чем вирусы дикого типа.
Некоторые PI (сахинавир, ритонавир, индинавир и ампренавир) относятся к пептидомиметическим и структурно соответствуют участкам расщепления полипротеинов ВИЧ. Другие PI (нелфинавир) не являются пептидомиметическими. Ампренавир представляет собой сульфонамидный компонент.
ФАРМАКОКИНЕТИКА. После перорального приема абсорбция ритонавира, индинавира, нелфинавира и ампренавира составляет от 60 до 80%. Для сахинавира эта величина равна приблизительно 10%. Проникновение в СМЖ ограничено, хотя
Таблица 6.7 Ненуклеозидные ингибиторы обратной транскриптазы ВИЧ
|
Параметры |
Невирапин |
Делавирдин |
Эфавиренц |
|
Рекомендуемая доза |
200 мг 2 раза в день или 400 мг 1 раз в день (доза возрастает в течение 2 нед) |
400 мг 3 раза в день или 600 мг 600 мг 1 раз в день 2 раза в день | |
|
Оральная биодоступность (%) |
> 90 |
85 |
42 |
|
Эффект пищи |
н/с |
н/с |
н/с, но следует избегать пищи с высоким содержанием жиров: абсорбция может возрасти на 50% |
|
Т1/2 в сыворотке (час) |
25-30 |
5,8 |
40-55 |
|
Элиминация |
Печень: цитохром Р-450 |
Печень: цитохром Р-450 |
Печень: цитохром Р-450 |
|
Частота побочных эффектов (%) |
Гепатит (3-8) |
Головная боль (3-11) |
Симптомы со стороны ЦНС (всего 52, тяжелых 6) |
|
Т1/2 — период полувыведения; ВИЧ — вирус иммунодефицита человека; н/с — несущественный; ЦНС — центральная нервная система. | |||
Характеристики ингибиторов протеаз, подавляющих репликацию ВИЧ-1
- Интерферируют с посттрансляционным процессингом белков-предшественников ВИЧ-1
- Комбинированная терапия вместе с нуклеозидными ингибиторами обратной транскриптазы дает аддитивный эффект
- Комбинированная терапия вместе с нуклеозидными ингибиторами обратной транскриптазы снижает частоту возникновения резистентности
- Пациенты хорошо переносят PI концентрация индинавира в ЦНС может достигать клинически значимых величин.
Все PI метаболизируются посредством CYP, и при их использовании наблюдается важный феномен лекарственного взаимодействия (табл. 6.8).
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ. PI в комбинации с NRTI (а также с NNRTI) служат эффективными ингибиторами репликации ВИЧ-1 и ВИЧ-2. Их применение удлиняет период выживаемости пациентов и снижает число ВИЧ-инфицированных больных, нуждающихся в госпитализации. В клинических испытаниях установлено, что частота полного подавления виремии достигает 80% и более на период до 3 лет. В клинической практике результаты менее впечатляющие (подавление виремии на 50-60% в течение 1 года), возможно, в связи с проблемами лекарственной токсичности и соблюдения указаний врача.
ПОБОЧНЫЕ ЭФФЕКТЫ. Основные побочные эффекты PI связаны с их действием на ЖКТ. Появление тошноты регистрируют у 3-30% пациентов, чаще всего — при использовании ритонавира и ампренавира. Диарея различной степени тяжести возникает в 5-30% случаев, особенно часто ее вызывают ритонавир и нелфинавир. Другие побочные эффекты приведены в табл. 6.9.
В случае длительного применения PI все чаще наблюдается появление синдрома липодистрофии — истощение жировой ткани на периферии, центральное накопление жира, гиперлипидемия и резистентность к инсулину. Эти нарушения встречаются в различных комбинациях и пропорциях. Элементы данного синдрома могут появиться и без применения PI; предполагается, что развитию синдрома способствует опосредованная NRTI митохондриальная токсичность.
Антиретровирусные ингибиторы слияния[править | править код]
Недавно для лечения ВИЧ-инфекции стали использовать ингибитор слияния энфувиритид (Т20). Этот препарат предотвращает слияние ВИЧ с наружной клеточной мембраной, тем самым препятствуя инфицированию клеток организма-хозяина.
Принципы терапии ВИЧ-инфекции[править | править код]
Цикл репликации ВИЧ и различные уровни, на которых лекарства могут интерферировать с этим процессом, показаны на рис. 6.6. Используемые в настоящее время препараты для лечения ВИЧ-инфекции действуют на 3 этапа репликации ВИЧ -слияние, обратную транскрипцию и протеолитическое созревание. Стандартную терапию анти-ВИЧ сейчас проводят в виде тройственной терапии, обычно называемой высокоактивной антиретровирусной терапией. Она заключается в использовании комбинации ингибитора протеаз или NNRTI с двумя NRTI. Однако такую терапию пациенты часто переносят плохо, лечение обходится дорого и при неправильном применении может привести к развитию полимедикаментозной резистентности. Кроме того, пациенты не всегда готовы выполнять жесткие требования при проведении этого типа терапии, поэтому сейчас проводятся интенсивные исследования с целью получения новых анти-ВИЧ препаратов, мишенью для которых служит третий фермент ВИЧ — интеграза (см. рис. 6.6). Несколько ингибиторов интегразы проходят начальные клинические испытания.
|
Таблица 6.8 Примеры лекарственных средств, метаболизируемых ферментами CYP и взаимодействующих с антиретровирусными PI при одновременном применении(что дает клинически существенные побочные эффекты), а также альтернативные лекарства | |||
|
Класс препаратов |
Типичные представители |
Альтернатива | |
|
Антиаритмические средства |
Амиодарон, пропафенон, хинидин, флекаинид |
Тщательный мониторинг эффектов | |
|
Антигиперлипидемические средства |
Ловастатин, симвастатин |
Аторвастатин, правастатин | |
|
Психоактивные агенты |
Бупропион, клозапин, пимозид |
SSRI, галоперидол, респиридон | |
|
Бензодиазепины |
Мидазолам, триазолам, диазепам |
Лоразепам, оксазепам | |
|
Производные спорыньи |
Эрготамин, дигидроэрготамин |
Другие средства против мигрени | |
Описание к Рис. 6.6 Цикл репликации вируса иммунодефицита человека (ВИЧ) и мишени для лекарств. Мишенями для современных антивирусных препаратов являются процессы прикрепления/слияния ВИЧ с наружной мембраной клеток организма-хозяина и вирусные ферменты — обратная транскриптаза или протеаза. Интеграза, третий вирусный фермент, катализирует два этапа в цикле репликации вируса. Интеграза катализирует процессинг З'-концов вирусной кДНК (этап З'-процессинга); после этого интеграза остается связанной в комплексе с концами вирусной кДНК, образуя преинтеграционные комплексы (PIC). После транслокации PIC в ядро интеграза катализирует вставку (этап переноса цепи) концов вирусной кДНК в хромосому организма-хозяина. ДНК — дезоксирибонуклеиновая кислота; мРНК — матричная рибонуклеиновая кислота; РНК — рибонуклеиновая кислота[3].
Взаимодействия с цитохромом Р-450[править | править код]
Все применяемые в настоящее время антиретровирусные ингибиторы протеаз и NNRTI метаболизируются (окисляются) ферментами системы цитохрома Р-450. Эти лекарства служат как субстратами этого метаболического пути, так и индукторами или ингибиторами CYP.
Все ингибиторы протеаз ВИЧ-1 функционируют как ингибиторы CYP и в порядке убывания активности располагаются следующим образом: ритонавир (наиболее сильный ингибитор), индинавир, лопинавир, нелфинавир, ампренавир, сахинавир. Среди NNRTI делавирдин является ингибитором CYP, невирапин — индуктором, а эфавиренц оказывает смешанный эффект. В связи с этим некоторые лекарства не следует применять одновременно с PI (или другими ингибиторами CYP) вследствие риска побочных токсических эффектов, обусловленных накоплением препарата (см. табл. 6.9). Необходимо избегать одновременного использования сильных индукторов CYP (например, рифампицина, некоторых антиконвульсантов, дексаметазона) вместе с PI и NNRTI.
Сильные ингибирующие CYP эффекты ритонавира были использованы в лечебных целях для блокирования метаболизма других ингибиторов протеаз, тем самым благоприятно влияя на фармакокинетику PI. Например, 100 мг ритонавира, введенного 2 раза в день вместе с 800 мг индинавира, в 4 раза повышает уровень препарата, а также площадь под кривой; это уменьшает число необходимых для приема таблеток и снимает пищевые ограничения. Подобные эффекты приложимы к соответствующей фиксированной комбинации лекарств лопинавир плюс ритонавир. Другие, положительно влияющие на фармакокинетику комбинации, эффективность которых либо уже доказана, либо ее еще проверяют, включают сахинавир 400 мг плюс ритонавир 400 мг 2 раза в день, индинавир 800 мг плюс ритонавир 200 мг 2 раза в день, ампренавир 600 мг плюс ритонавир 100 мг 2 раза в день.
Литература[править | править код]
- Alberti A, Boccato S, Vario A, Benvegnu L. Therapy of acute hepatitis. Hepatology 2002; 36: 195-200.
- Balfour HH. Antiviral drugs. N Engl J Med 1999; 340: 1255— 1268.
- De Clerq E. Recent highlights in the development of new antiviral drugs. Curr Opin Microbio 2005; 5: 552-560 [Describes recent advances in antiviral drug discoveries].
- De Clerq E. Antivirals and antiviral strategies. Net Rev Microbiol 2004; 2: 704-718.
- Kimberlin D, Rouse D. Clinical practice: Genital herpes. New Engl J Med 2004; 350: 1970-1977 [The how and why of the antiviral treatment of genital herpes].
- Kuritzkes DR. Preventing and managing antiretroviral drug resistance. AIDS Patient Care 2004; 18: 259-273 [A discussion of the techniques used to deal with resistance to antiviral drugs in AIDs patients].
- Max B, Sherer R. Management of the adverse effects of antiretroviral therapy and medication adherence. Clin Infect Dis 2000; 30: S96-116 [Review of individual antiretroviral agents and their toxicities].
- Pommier Y, Johnson AA, Marchand C. Integrase inhibitors to treat HIV/AIDS. Nat Rev Drug Discovery 2004; 4: 236-248.
Читайте также[править | править код]
Источники[править | править код]
- ↑ Elion GB. Mechanism of action and selectivity of acyclovir. Am J Med 1982; Acyclovir Symposium: 7-13
- ↑ Elion GB. Mechanism of action and selectivity of acyclovir. Am J Med 1982; Acyclovir Symposium: 7-13
- ↑ PommierY, Johnson АА, Marchand С. Integrase inhibitors to treat HIV/AIDS. Nat Review Drug Discovery 2004; 4: 236-248