Медикаментозное лечение психозов
Медикаментозное лечение психозов[править | править код]
Источник:
Клиническая фармакология по Гудману и Гилману том 1.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Нейролептики эффективны при различных психозах независимо от этиологии последних. Так, они успешно используются для лечения эндогенных психозов, включая маниакальную фазу маниакально-депрессивного психоза, шизофрению и пр. Наиболее четко их эффективность доказана в отношении острых и хронических форм шизофрении, а также мании. Кроме того, нейролептики эмпирически применяются и при многих других соматогенных и эндогенных психозах.
Тот факт, что нейролептики действительно оказывают антипсихотическое действие, долгое время вызывал сомнения. Однако 50 лет наблюдений за больными и многочисленные клинические испытания убедительно доказали, что по антипсихотическому действию нейролептики сравнимы с электросудорожной терапией и другими известными видами лечения и значительно превосходят барбитураты и бензодиазепины (Baldessarini, 1984,1985). Нейролептики устраняют или уменьшают такие проявления, как возбуждение, агрессивность, враждебность, галлюцинации, бред (особенно острый), бессонницу, потерю аппетита, плохой уход за собой, негативизм, а иногда также замкнутость и отчужденность. Мотивации и когнитивные функции (в том числе критика к своему состоянию, ориентировка, память, мышление), как правило, восстанавливаются медленнее и не всегда полностью. Наиболее восприимчивы к лечению больные острыми кратковременными психозами, хорошо социально адаптированные до начала болезни.
Несмотря на высокую эффективность нейролептиков,их не следует использовать в качестве единственного средства для лечения психозов. Уход за психически больным, обеспечение его безопасности, поддержка, равно как и умение грамотно провести долговременную терапию и социальную реабилитацию, — не менее важные составляющие лечения. Подробнее о применении нейролептиков см. в Baldessarini, 1984; Marder, 1998.
Ни один нейролептик или их комбинация не избирательны в отношении определенных симптомов или симптомокомплексов. Хотя, по-видимому, отдельные больные могут реагировать на один препарат лучше, чем на другой, это можно определить только методом проб и ошибок. Многие психиатры полагают, что некоторые препараты (прежде всего новые атипичные нейролептики) особенно эффективны в отношении негативных симптомов психоза (абулии, снижения мотиваций, социального отчуждения), однако это не было надежно доказано. Если эти препараты и обладают таким преимуществом, оно, по-видимому, невелико (Moller, 1999). Продуктивные (расстройства мышления, бред, возбуждение, галлюцинации) и негативные симптомы обычно реагируют или не реагируют на лечение содружественно. Эта тенденция доказана в отношении как типичных, так и атипичных нейролептиков. Хорошо известно, что клозапин и другие современные атипичные нейролептики не вызывают таких выраженных симптомов паркинсонизма, включая гипокинезию, как типичные нейролептики. Малая выраженность таких побочных эффектов может ошибочно приниматься за благотворное действие этих препаратов на симптомы эмоционального обеднения.
Крайне важно упростить схему лечения и удостовериться, что больной действительно принимает препараты. В случае если это вызывает сомнения или безуспешен прием препаратов внутрь, больной может быть переведен на инъекции фторфеназина деканоата, галоперидола деканоата или другого нейролептика длительного действия. Инъекционные и длительно действующие формы современных атипичных нейролептиков пока недоступны, но некоторые из них находятся в стадии разработки.
Поскольку выбор нейролептика не может быть с уверенностью осуществлен на основе ожидаемого терапевтического эффекта, он нередко проводится с учетом побочных эффектов препарата и предшествующей реакции больного на лечение. Так, если в анамнезе больного имеются указания на сердечно-сосудистые заболевания или инсульт и потому развитие артериальной гипотонии особенно нежелательно, следует использовать высокоактивный нейролептик в минимальной эффективной дозе (табл. 20.1; DeBattista and Schatzberg, 1999). Если необходимо максимально снизить риск экстрапирамидных побочных эффектов, можно назначить кветиапин, клозапин, небольшие дозы оланзапина или рисперидона. Если для больного важно сохранить нормальную половую функцию или существует значительный риск сердечно-сосудистых и других вегетативных побочных эффектов, можно использовать низкие дозы высокоактивных нейролептиков. Если важно избежать седативного действия, также следует применить высокоактивный нейролептик. У пожилых наиболее безопасны небольшие дозы высокоактивных и средних по активности нейролептиков. При печеночной недостаточности или значительном риске желтухи также показаны небольшие дозы высокоактивных препаратов. Важным фактором при выборе препарата служат индивидуальные предпочтения и опыт врача, иногда перевешивающие другие соображения. Искусство применения нейролептиков заключается в выборе оптимальной дозы, реалистичности ожиданий и своевременном прекращении лечения или замене препарата.
В некоторых случаях лечение нейролептиками оказывается недостаточно успешным. Так, при шизофрении нейролептики обычно успешно прерывают обострения болезни, но существенно слабее влияют на течение межприступного периода. Устойчивость к нейролептикам не может быть надежно предсказана до начала лечения. У отдельных больных состояние не изменяется или даже ухудшается на фоне лечения. Если больной не реагирует на полноценный курс нейролептической терапии, сначала следует заменить препарат нейролептиком другой группы; если и это не позволяет добиться улучшения, диагноз должен быть пересмотрен.
Обычно для того, чтобы добиться явного улучшения при шизофрении, требуется 2—3 нед. Для достижения максимального терапевтического эффекта у хронически больных может потребоваться несколько месяцев. Напротив, при острых психозах заметное улучшение может наступить уже через 48 ч. Назначение высоких доз или в/м введение нейролептиков в начале острого психоза, видимо, не влияет на вероятность и выраженность улучшения (Baldessarini et al., 1988). Транквилизаторы, прежде всего мощные бензодиазепины, могут назначаться кратковременно в самом начале лечения, однако они неэффективны при длительном лечении хронических психозов, прежде всего шизофрении. После того как состояние больного начинает улучшаться, в план лечения включают психотерапию и реабилитационные мероприятия.
Сочетания нейролептиков, видимо, не имеют никаких преимуществ по сравнению с монотерапией. При некоторых состояниях, прежде всего при депрессии у больных психозами или при ажитированной психотической форме депрессии, целесообразно комбинировать нейролептик и антидепрессант. Вместе с тем антидепрессанты и психостимуляторы обычно не помогают при апатии и замкнутости у больных шизофренией и иногда могут вызвать обострение продуктивной симптоматики.
Подбор дозы нейролептика должен быть индивидуален; необходимо учитывать такие факторы, как эффективность, переносимость и приемлемость для больного. По мере увеличения дозы нейролептика возрастает не только сила антипсихотического действия, но и выраженность побочных эффектов, поэтому определить оптимальную дозу бывает трудно (DeBattista and Schatzberg, 1999). Обычно для того, чтобы достичь выраженного улучшения, необходимы 300—500 мг/сут хлорпромазина, 5— 15 мг/сут галоперидола или эквивалентная доза другого препарата. В то же время у многих больных эффективны и лучше переносятся гораздо меньшие дозы: 50—200 мг/сут хлорпромазина, 2—6 мг/сут галоперидола или фторфеназина. Такие дозы особенно показаны после устранения наиболее острых симптомов (Baldessarini et al., 1988). Лучший подход к подбору дозы — тщательное наблюдение за изменениями в состоянии больного.
При лечении острых психозов дозу нейролептика наращивают в течение первых нескольких дней с целью добиться быстрой стабилизации. Затем, в течение ряда недель, дозу корректируют в соответствии с состоянием больного. Иногда, при сильном возбуждении, препараты вводят в/м: используют 5 мг галоперидола или фторфеназина либо эквивалентная доза другого нейролептика. Для достижения оптимального терапевтического эффекта данные дозы вводят повторно через 4—8 ч в течение первых 24—72 ч. Такие интервалы выбраны в связи с тем, что действие нейролептиков может быть отсрочено на несколько часов. Обычно суточная доза не превышает 20—30 мг фторфеназина или галоперидола (или эквивалентной дозы другого нейролептика). При особенно сильном, плохо контролируемом возбуждении можно дополнительно назначить препараты других классов, оказывающие сильное седативное действие (например, бензодиазепины, такие, как лоразепам); необходимо также обеспечить тщательное наблюдение за больным в безопасных условиях.
Врач всегда должен учитывать риск острой дистонии, который особенно велик в начале лечения большими дозами высокоактивных нейролептиков. Артериальная гипотония чаще отмечается при лечении нейролептиками с низкой активностью (такими, как хлорпромазин), особенно если они назначаются в высоких дозах или в/м; кроме того, она может развиваться в начале лечения атипичными препаратами. Описаны случаи, когда некоторые нейролептики, включая фторфеназин, другие пиперазины и галоперидол, назначали в сверхвысоких дозах (несколько сотен миллиграммов в сутки) без тяжелых последствий. Однако использование столь высоких доз вряд ли целесообразно, поскольку они не имеют достоверных преимуществ по сравнению с обычными дозами (а возможно, даже уступают им по эффективности), но чаще вызывают экстрапирамидные и другие побочные эффекты (Baldessarini et al., 1988). По завершении начального периода стабилизации больного, как правило, переводят на прием нейролептика один раз в сутки (обычно 5—10 мг/сут галоперидола или фторфеназина, 2—4 мг/сут рисперидона, 5—15 мг/сут оланзапина или эквивалентной дозы другого препарата). Такой режим в большинстве случаев эффективен, безопасен и позволяет больному принимать препарат в то время суток, когда развитие неприятных побочных эффектов (например, седативного) наименее обременительно.
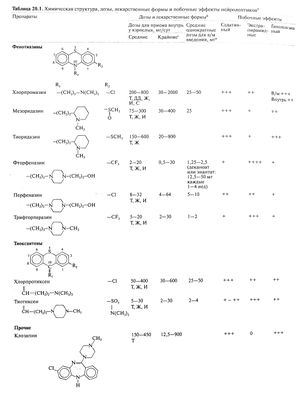
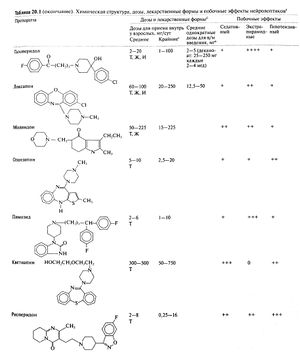
В табл. 20.1 приведены стандартные и максимальные дозы используемых в США нейролептиков (см. также DeBattista and Schatzberg, 1999). Эти дозы в основном относятся к лечению больных шизофренией и маниакально-депрессивным психозом. Хотя лечение острых стационарных больных нередко требует довольно высоких доз нейролептиков, поддерживающее амбулаторное лечение в период частичной или полной ремиссии, а также при хронических состояниях обычно проводится небольшими дозами с применением гибкого режима. Оправданность такого подхода была подтверждена в нескольких контролируемых исследованиях (Baldessarini et al., 1988; Herz et al., 1991).
Метаанализ примерно 30 контролируемых проспективных исследований, включавших в общей сложности несколько тысяч больных шизофренией, показал, что общая вероятность рецидива составила 16% у больных, получавших поддерживающую терапию, и 58% у больных, принимавших плацебо (Baldessarini etal., 1990; Gilbert etal., 1995; Viguera etal., 1997). В хронических случаях нередко удается снизить дозу до 50—200 мг/сут хлорпромазина (или эквивалентной дозы другого нейролептика), не спровоцировав обострения (Baldessarini et al., 1988), однако слишком быстрое снижение дозы или резкая отмена препарата, видимо, повышают риск рецидива (Viguera et al., 1997). Гибкий режим, при котором дозы корректируются в соответствии с меняющимся состоянием больного, действенен и реже приводит к развитию побочных эффектов. С успехом применяются также инъекции фторфеназина деканоата и галоперидола деканоата 1 раз в 2—4 нед (Kane et al., 1983).
Делирий и деменция — другие общепризнанные показания к нейролептикам. Как правило, в таких случаях они назначаются временно, до обнаружения причины расстройства — органической, инфекционной, метаболической или токсической. Если причину найти не удается, нейролептики иногда могут назначаться длительное время. Как и в случае с эндогенными психозами, здесь не существует ни идеальных препаратов, ни четко установленных доз, хотя высокоактивные нейролептики считаются предпочтительными (Prien, 1973). При острых органических и соматогенных психозах без высокого риска эпилептических припадков для снятия возбуждения обычно используют частое введение небольших доз галоперидола (2—6 мг) или другого высокоактивного нейролептика. Нейролептики с низкой активностью не назначают, поскольку они чаще вызывают сонливость, артериальную гипотонию и эпилептические припадки. Препараты с выраженным центральным М-холиноблокирующим действием могут усиливать возбуждение и спутанность сознания.
Большинство нейролептиков успешно используются для лечения мании совместно с литием или противосудорожными средствами (см. ниже). Монотерапия литием нередко оказывается недостаточно эффективной в течение первой недели; необходимо дополнительно назначать нейролептик или мощный транквилизатор. Пока не ясно, оказывают ли нейролептики долгосрочное профилактическое действие при маниакально-депрессивном психозе. В отдельных случаях нейролептики могут применяться при тяжелой депрессии. Контролируемые исследования показали, что некоторые нейролептики помогают определенной категории больных депрессией, прежде всего тем, у кого отмечается выраженное возбуждение или бред. При психотической форме депрессии сочетание нейролептиков с антидепрессантами приближается по эффективности к электросудорожной терапии (Brotman et al., 1987; Chan et al., 1987). При тревожных расстройствах нейролептики обычно не используются.
Роль нейролептиков в лечении детских психозов и других психических расстройств детского возраста остается не совсем ясной, что связано с трудностями диагностики и недостатком контролируемых исследований. Эти препараты могут быть эффективны при расстройствах, по своей симптоматике напоминающих психозы и манию у взрослых, а также при синдроме Жиль делаТуретта. Предпочтительными считаются небольшие дозы высокоактивных нейролептиков, позволяющие избежать излишнего седативного эффекта и не мешающие ребенку нормально учиться и заниматься повседневными делами (Kutcher, 1997; Findling et al., 1998). При синдроме нарушения внимания (с гиперактивностью или без нее) нейролептики неэффективны; в таких случаях успешно применяют психостимуляторы и некоторые антидепрессанты (Kutcher, 1997). В США к применению удетей разрешены лишь немногие нейролептики, а данных о дозах у детей мало. Дозы, используемые удетей школьного возраста с острым психозом, приближаются к таковым у взрослых, в то время как случаи с менее интенсивным возбуждением требуют меньших доз (Kutcher, 1997; табл. 20.1).
Лучше всего изучено применение у детей хлорпромазина, рекомендуемая разовая доза которого составляет примерно 0,5 мг/кг каждые 4—6 ч внутрь или каждые 6—8 ч в/м. Максимальные дозы хлорпромазина составляют 200 мг/сут внутрь для детей 12—13 лет, 75 мг/сут в/м для детей 5— 12 лет или весящих 23—45 кг, 40 мг/сут в/м для детей младше 5 лет или весящих менее 23 кг. Обычные разовые дозы других нейролептиков с низкой активностью составляют 0,25—0,5 мг/кг тиоридазина и 0,5— 1 мг/кг хлорпротиксена; их максимальная суточная доза —100 мг (для детей старше 6 лет). Для высокоактивных нейролептиков суточные дозы следующие: трифторперазин — 1—15 мг (в возрасте 6—12 лет) и 1—30 мг (старше 12 лет); фторфеназин — 0,05—0,1 мг/кг, до 10 мг/сут (старше 5 лет); перфеназин — 0,05—0,1 мг/кг, до 6 мг/сут (старше I года). Галоперидол и пимозид также используются у детей, особенно при синдроме Жиль де ла Туретта; галоперидол у детей старше 12 лет рекомендован в дозе 2—16 мг/сут.
Пожилые плохо переносят побочные эффекты нейролептиков, в связи с чем использовать высокие дозы часто оказывается невозможно. Лечение следует проводить с осторожностью, используя низкие дозы нейролептиков со средней и с высокой активностью. Как правило, дозы для пожилых по крайней мере в два раза ниже доз для молодых взрослых (Eastham and Jeste, 1997; Jeste et al., 1999a, b; Zubenko and Sunderland, 2000).
Прочие показания к назначению нейролептиков[править | править код]
Нейролептики используют и при ряде других психических, неврологических и соматических расстройств. Прежде всего это тошнота и рвота, алкогольный галлюциноз, некоторые неврологические заболевания, сопровождающиеся двигательными нарушениями (в первую очередь синдром Жиль де ла Туретта и болезнь Гентингтона), и, иногда, зуд (при котором используется алимемазин), а также упорная икота.
Тошнота и рвота. Многие нейролептики в относительно небольших, не вызывающих седативного эффекта дозах, могут предотвращать рвоту определенной этиологии (подробнее см. гл. 38).
Неврологические заболевания. Нейролептики применяются для лечения некоторых неврологических заболеваний, сопровождающихся психическими расстройствами и двигательными нарушениями. К ним относятся синдром Жиль дела Туретта (множественные тики, в том числе голосовые, вспышки агрессии и копролалия) и болезнь Гентингтона (наследственное заболевание, включающее тяжелый, прогрессирующий хореоатетоз, психотические симптомы и деменцию). Лучшим средством при этих состояниях считается галоперидол, хотя он, видимо, не единственный нейролептик, способный подавлять определенные виды гиперкинезов. Используется также пимозид (обычная доза 2—10 мг/сут); однако он может нарушать реполяризацию миокарда и должен быть отменен, если интервал QT превышает 470 мс, особенно у детей. При синдроме Жиль дела Туретта применяют клонидин и некоторые антидепрессанты (Spencer etal., 1993). При психозах, возникающих при лечении болезни Паркинсона стимуляторами дофаминовых рецепторов, сравнительно хорошо переносятся кветиапин и клозапин (Tarsy et al., 2001).
Абстинентные синдромы. Нейролептики бесполезны при опиоид-ном абстинентном синдроме, а их использование при отмене алкоголя, барбитуратов и транквилизаторов опасно и противопоказано, поскольку они могут вызвать эпилептические припадки. Однако нейролептики успешно применяются при некоторых алкогольных психозах, особенно при алкогольном галлюцинозе (Sadock and Sadock, 2000).
Читайте также[править | править код]
- Лечение депрессии
- Лечение маниакальных состояний
- Лечение шизофрении
- Галлюциногенные наркотики
- Психофармакология
- Препараты для лечения депрессии и тревоги
- Антидепрессанты
- Препараты для лечения тревожных состояний
- Лечение аффективных расстройств
- Препараты для лечения тревожных состояний
- Препараты для лечения психозов (нейролептики)
- Препараты для лечения маний