|
|
| (не показана 21 промежуточная версия 4 участников) |
| Строка 1: |
Строка 1: |
| − | == Жировая ткань и половые органы == | + | == Ожирение у женщин == |
| | [[Image:Menarhe.jpg|250px|thumb|right|Схема изменения уровня эстрогена ]] | | [[Image:Menarhe.jpg|250px|thumb|right|Схема изменения уровня эстрогена ]] |
| − | Жировая ткань играющет важную комплексную роль в организме. Большое значение имели открытия, посвященные изучению функции адипоцитов и фибробластов жировой ткани, в которых синтезируются гормоны, пептиды и другие биологически активные вещества, оказывающие ауто-, пара- и эндокринные воздействия. | + | Данная тема стала актуальной после открытий, посвященных исследованию функции [[Жировая ткань|жировой ткани]], в которой синтезируются [[гормоны]], пептиды и другие биологически активные вещества, оказывающие ауто-, пара- и эндокринные воздействия. |
| | | | |
| − | Характер распределения жира у женщин в основном определяется гормонами половых желез и коры надпочечников, важную роль играет конверсия андрогенов в эстрогены в жировой ткани. | + | Характер [[Жиры в организме человека|распределения жира]] у женщин в основном определяется [[Половые гормоны|гормонами половых желез]] и коры [[Надпочечники|надпочечников]], важную роль играет конверсия [[андроген]]ов в [[эстрогены]] в жировой ткани. |
| | | | |
| | Для репродуктивной системы женщины существуют три основных периода «испытаний», которые характеризуются тремя «М»: | | Для репродуктивной системы женщины существуют три основных периода «испытаний», которые характеризуются тремя «М»: |
| Строка 15: |
Строка 15: |
| | Также значимыми «испытаниями» являются беременность и роды. Именно в эти периоды важны оптимальное физиологическое взаимоотношение между жировой тканью и половыми гормонами. | | Также значимыми «испытаниями» являются беременность и роды. Именно в эти периоды важны оптимальное физиологическое взаимоотношение между жировой тканью и половыми гормонами. |
| | | | |
| − | === Период полового созревания ===
| + | '''Читайте также:''' [[Ожирение у девушек в период полового созревания]] |
| | | | |
| − | В период полового созревания триггером менархе и установления циклической функции гипоталамо-гипофизарно-яичниковой системы является «критическая» масса тела, которая составляет 46—47 кг. При [[Ожирение|ожирении]] возраст менархе чаще снижается до 9—11 лет. При дефиците массы тела происходит задержка полового развития, сопровождающаяся поздним менархе или первичной аменореей.
| + | '''Читайте также:''' [[Ожирение и климакс у женщин]] |
| − | | |
| − | Ключевой биологически активной субстанцией, продуцируемой фибробластами [[Жировая ткань|жировой ткани]], является [[лептин]] — важный регулятор потребления пищи. Благодаря лептину происходит диалог между жировой тканью и [[Ось гипоталамус-гипофиз-яички|гипоталамусом]].
| |
| − | | |
| − | В пубертатном периоде повышается чувствительность к лептину. Низкий уровень [[Лептин|лептина]] — это сигнал о недостаточности жира для роста и развития, что ведет к [[Как повысить аппетит|повышению аппетита]] и снижению [[Гормоны голода и насыщения|сигнала насыщения]]. Установлено, что повышение массы тела на 10% ведет к возрастанию уровня лептина на 300%. Снижение массы тела на 10% может вести к снижению уровня лептина на 53%.
| |
| − | | |
| − | Под влиянием [[Эстрогены - строение, синтез, действие|женских половых гормонов]] формируется типично женский фенотип с преобладающей локализацией жировой ткани в бедренно-ягодичной области. [[Жировая ткань]] в области бедер и ягодиц регулируется главным образом ферментом липопротеинлипазой, здесь в основном идут процессы липогенеза, активность липолиза низкая, в связи с чем гиноидное ожирение менее влияет на здоровье и сказывается лишь на внешнем облике женщины. Жировая ткань бедренно-ягодичной области обеспечивает «питание» плода у беременной матери при значительной потере массы тела, возникающей в силу различных причин, а также обеспечивает лактацию.
| |
| − | | |
| − | Установлено, что наряду с синтезом гормонов в яичниках жировая ткань является местом экстрагонадного синтеза половых гормонов из
| |
| − | [[Андрогены - мужские гормоны, препараты, эффекты|андрогенов]]. Следовательно, уровень половых гормонов в крови определяет характер распределения жировой ткани, поскольку и в ней происходит накопление, интенсивная ароматизация половых гормонов и их секреция. [[ингибиторы ароматазы|Ароматаза]] — ключевой фермент, участвующий в гонадном и экстрагонадном синтезе эстрогенов и катализирующий ароматизацию андрогенов в эстрогены. Это цитохром Р450 — продукт экспрессии CYP19. Ген Р450-аро находится на хромосоме 15q21.
| |
| − | | |
| − | Установлено, что в жировой ткани экспрессируются эстрогеновые β-рецепторы. Один из основных механизмов влияния половых гормонов на жировую ткань — прямая регуляция активности липопротеин-липазы — главного фермента регуляции накопления триглицеридов в адипоцитах. У женщин репродуктивного возраста она стимулируется эстрогенами в жировой ткани бедер и ягодиц, где активность указанного фермента выше, чем в подкожном жире абдоминальной области. В результате идет накопление липидов для обеспечения адекватных запасов энергии в период беременности и лактации. После менопаузы активность липопротеинлипазы снижается, и адипоциты бедренно-ягодичной области уменьшаются в размерах, т. е. происходит относительное перераспределение жира.
| |
| − | [[Image:Sxema-menstrualnogo-cikla.jpg|350px|thumb|left|Схема менструального цикла]]
| |
| − | [[Прогестагены|Прогестерон]] также участвует в регуляции жировой ткани. Он конкурирует с [[Глюкокортикостероиды и спорт|глюкокортикоидами]] за их рецепторы в адипоцитах, предотвращая, таким образом, воздействие глюкокортикоидов на жировую ткань в поздней [[ПМС (предменструальный синдром) и спорт|лютеиновой фазе цикла]]. | |
| − | | |
| − | [[Гормоны голода и насыщения|Аппетит и пищевое поведение]] у женщин отчасти регулируются половыми гормонами. В клинических исследованиях показано, что у женщин с регулярным менструальным циклом аппетит зависит от уровня [[Эстрогены - строение, синтез, действие|эстрадиола]] в крови. В частности, в периовуляторном периоде общее количество употребляемой пищи резко уменьшается, а в лютеиновой фазе аппетит повышается.
| |
| − | | |
| − | Специфической области в головном мозге, где эстрадиол действует как агент, подавляющий аппетит, не обнаружено. Предполагают, что регуляция осуществляется по механизму обратной связи (как и при взаимодействии с лютеинизирующим гормоном) с одновременным влиянием на несколько областей головного мозга.
| |
| − | | |
| − | Установлено, что [[нейропептид Y]] может изменять секрецию ГнРГ, благодаря чему возможна взаимосвязь между аппетитом и [[Женская репродуктивная система|репродуктивной функцией женщины]].
| |
| − | | |
| − | Эстрогены могут влиять на жировую ткань, взаимодействуя с лептином. Результаты экспериментов на грызунах и исследований тканей человека показали, что в яичниках экспрессируются рецепторы к лептину, а эстрадиол регулирует продукцию лептина адипоцитами по механизму положительной обратной связи. Примечательно, что у женщин с ожирением (как в пре-, так и в постменопаузе) уровни лептина выше, чем у мужчин с такой же степенью ожирения. Установлено, что концентрация лептина увеличивается в лютеиновой фазе менструального цикла.
| |
| − | | |
| − | Воздействие эстрогенов на [[Анатомия и физиология нервной системы|симпатическую нервную систему]] подтверждается подавлением ими тирозингидроксилазы — фермента, участвующего в синтезе[[Катехоламины|катехоламинов]]. Кроме того, эстрогены увеличивают плотность и функцию [[Адренергические рецепторы и синапсы|α2-адренорецепторов]], расположенных на адипоцитах. В экспериментах на животных и в клинических исследованиях продемонстрирована выраженная взаимосвязь колебаний уровня половых гормонов в различные фазы менструального цикла с суточным расходом энергии и [[Калорийность рациона спортсмена|калорийностью потребляемой пищи]]. Так, у женщин репродуктивного возраста в лютеиновой фазе менструального цикла на фоне высоких концентраций [[Прогестагены|прогестерона]] и относительно низких эстрадиола увеличиваются расход энергии, масса тела и общее количество употребляемой пищи и жиров в ней.
| |
| − | | |
| − | === Менопауза ===
| |
| − | | |
| − | У женщин с возрастом отмечается прогрессивное снижение уровней многих гормонов: прогестерона, эстрогенов, дегидроэпиандростерона, а также [[Гормон роста|гормона роста]], что способствует изменениям телосложения и прибавке массы тела.
| |
| − | | |
| − | После менопаузы скорость метаболизма «в покое» замедляется, что подтверждается результатами исследования E.T Poehlman и соавт., которые при динамическом наблюдении зафиксировали постоянную скорость метаболизма «в покое» у здоровых женщин в возрасте до 48 лет и значительное замедление обменных процессов (на 4-5% в каждое десятилетие жизни) в группе старшего возраста. Установлено, что степень снижения скорости метаболизма «в покое» после менопаузы соответствует накоплению энергии 60 000-80 000 кДж за год, что эквивалентно увеличению массы тела на 3—4 кг. При длительном наблюдении за женщинами одинакового возраста показано, что в постменопаузе скорость метаболизма «в покое» снижается примерно на 420 кДж/день, а при сохраненной функции яичников подобный эффект отсутствует. Из-за метаболических последствий длительного периода нарушения регуляции баланса энергии не только растет масса жировой, но и сокращается количество мышечной ткани. В частности, с помощью рентгеновской денситометрии установлено, что масса нежировых тканей после менопаузы уменьшается примерно на 3 кг.
| |
| − | [[Image:Dephicit.jpg|350px|right|Возрастные изменения уровней эстрогена и прогестерона у женщин]]
| |
| − | Быстрая прибавка массы тела в перименопаузе отмечается примерно у 60% женщин. По данным Исследования здоровых женщин (Healthy Women’s Study), в первые три года после менопаузы масса тела в среднем увеличивается на 2,3 кг (у 20% женщин - на 4,5 кг и более), а через восемь лет - на 5,5 кг.
| |
| − | | |
| − | Рассматривается несколько возможных патогенетических механизмов увеличения массы тела у женщин после менопаузы. Установлено, что на фоне снижения секреции гормонов яичников растет общее количество жира и происходит его перераспределение в область передней брюшной стенки, а масса мышечной и костной ткани уменьшается. В нескольких исследованиях показано, что изменения составляющих массы тела после менопаузы: потеря костной плотности, уменьшение мышечной и увеличение жировой массы — происходят независимо от изменений общей массы тела. С помощью денситометрии продемонстрировано, что у пациенток в пери- и постменопаузе общее количество жира (особенно на туловище) на 8-9% больше, а жировой и мышечной массы на бедрах меньше, чем у женщин с сохраненной функцией яичников. Причем у женщин репродуктивного возраста, получавших агонисты гонадотропин-рилизинг-гормона, которые создают медикаментозную, временную менопаузу, отмечены такие же изменения, как и после естественной менопаузы: повышение количества жира на фоне снижения костной и мышечной массы.
| |
| − | | |
| − | С увеличением возраста отмечается повышение способности внегонадных тканей синтезировать эстрогены. Анализ экспрессии генов показал, что количество транскриптов, кодирующих ароматазы, было больше в ягодичной области, чем в абдоминальной независимо от пре- или постменопаузы. Назначение ЗГТ не влияло на экспрессию гена ароматазы ни в одном из регионов тела. Контролируют эту экспрессию глюкокортикоиды, ИЛ-6 и факторы роста.
| |
| − | | |
| − | По-видимому, активацию ароматазы в жировой ткани в постменопаузе можно рассматривать как своеобразную компенсаторную реакцию организма женщины в ответ на закономерное возрастное снижение и выключение функции яичников. Это способствует более плавной биологической трансформации женского организма, кроме того, это своеобразная защита от развития остеопороза, старческого слабоумия и болезни Альцгеймера. Установлено, что низкий ИМТ (<19 кг/м2) является фактором риска постменопаузального остеопороза и болезни Альцгеймера.
| |
| − | | |
| − | Однако повышенный синтез эстрогенов в жировой ткани может явиться фактором риска развития [[Противоопухолевые препараты (средства)|рака]] в репродуктивных органах, хотя данные последних лет, отражающие пути метаболизма эстрогенов, указывают на более важную роль не столько уровня эстрогенов, сколько путей метаболизма их посредством образования 2-гидроксиэстрона (2-ОНЕ1) или 16α-гидрокси-эстрона (16α-ОНЕ1). Установлена связь между уровнем 16α-ОНЕ1 и риском развития опухолей в эстрогенза-висимых тканях. Однако при повышении уровня 2-ОНЕ1 наблюдалась тенденция к гибели опухолевых клеток и профилактике их дальнейшего образования.
| |
| − | | |
| − | Дефицит прогестерона в пери- и постменопаузе отчасти объясняет замедление метаболизма после менопаузы. В постменопаузе снижаются уровни глобулина, связывающего половые гормоны (ГСПС), что приводит к росту концентрации свободного тестостерона, относительной гиперандрогении и вносит определенный вклад в формирование абдоминального ожирения. Уровни [[Тестостерон (препараты)|тестостерона]] в крови напрямую связаны с количеством абдоминального жира.
| |
| − | | |
| − | E.T Poehlman и соавт. зафиксировали связь уровней [[Иммуностимуляторы|ИРФ-I]], массы тела и соотношения количества различных тканей у женщин после менопаузы. Секреция гормона роста с возрастом снижается, чем, в частности, объясняют увеличение общей массы тела и жировой ткани у женщин в постменопаузе. Заместительная терапия [[Гормон роста|гормоном роста]] уменьшает общую массу тела и количество жира. Представляют интерес выводы B.W. Hartmann и соавт. о том, что прибавка массы тела в течение первого месяца терапии на фоне перорального 17β-эстрадиола происходит лишь у женщин со значительным снижением секреции гормона роста и небольшим повышением уровней ИРФ-I.
| |
| − | | |
| − | После менопаузы уровни β-эндорфина снижаются, а заместительная терапия эстрогенами повышает их. Предполагают, что в постменопаузе также происходит усиление глюкокортикоидной стимуляции, что ведет к увеличению размеров адипоцитов и формированию абдоминального ожирения. Уровни норадреналина в крови в постменопаузе повышены, и более выражено стрессиндуцированное увеличение его концентраций по сравнению с показателями у пациенток репродуктивного возраста. После шестинедельного лечения эстрадиолом эти эффекты значительно ослабляются.
| |
| − | | |
| − | Следовательно, половые гормоны и их дефицит взаимосвязаны с жировой тканью и синтезируемыми ею биологически активными веществами прямо и опосредованно через изменение активности ферментов (липопротеинлипазы, ароматазы и др.), цитокинов, норадреналина как на местном, так и на гипоталамическом уровне за счет изменения секреции пептидов, регулирующих аппетит (β-эндорфина, нейропептида-Y, ПОМК и др.).
| |
| | | | |
| | === Особенности распределения жира === | | === Особенности распределения жира === |
| Строка 73: |
Строка 26: |
| | | | |
| | Как потеря массы тела, так и значительная ее прибавка в равной степени могут вести к нарушению функции репродуктивной системы женщины. Клинически это может проявляться нарушением менструального цикла от [[Нарушение менструального цикла|редких менструаций до аменореи]]. При избыточной массе тела могут также наблюдаться ациклические маточные кровотечения, ановуляция и бесплодие. При ожирении и беременности могут наблюдаться невынашивание беременности, гестационный диабет, преэклампсия, родовые травмы, тромбофилии. | | Как потеря массы тела, так и значительная ее прибавка в равной степени могут вести к нарушению функции репродуктивной системы женщины. Клинически это может проявляться нарушением менструального цикла от [[Нарушение менструального цикла|редких менструаций до аменореи]]. При избыточной массе тела могут также наблюдаться ациклические маточные кровотечения, ановуляция и бесплодие. При ожирении и беременности могут наблюдаться невынашивание беременности, гестационный диабет, преэклампсия, родовые травмы, тромбофилии. |
| − | [[Image:Imb.jpg|350px|thumb|right|Таблица 1. Международная классификация массы тела]]
| |
| − |
| |
| − | === Индекс массы тела ===
| |
| | | | |
| − | Для характеристики массы тела наибольшее распространение в настоящее время получил [[индекс массы тела| (ИМТ)]] — это отношение массы тела в кг к квадрату роста, выраженного в метрах. В табл. 1 представлена международная классификация массы тела.
| + | == Ожирение и беременность == |
| − | | |
| − | Различают избыточное отложение жира в области бедер и ягодиц или ''гиноидное'', характерное для женщин, а также избыточное накопление жира в области туловища, и особенно живота, или ''висцеральное (абдоминальное)'' ожирение
| |
| − | | |
| − | В настоящее время на нашей планете отмечается пандемия ожирения. В России 30—40% женщин и 10—20% мужчин болеют ожирением (С.А. Бутрова). Каждый 10-й ребенок на Земле страдает ожирением.
| |
| | | | |
| | К пренатальным факторам риска ожирения относятся: | | К пренатальным факторам риска ожирения относятся: |
| Строка 87: |
Строка 33: |
| | ''Со стороны матери:'' | | ''Со стороны матери:'' |
| | | | |
| − | — ожирение;
| + | *ожирение; |
| | | | |
| − | — значительная прибавка массы тела при беременности;
| + | *значительная прибавка массы тела при беременности; |
| | | | |
| − | — курение;
| + | *курение; |
| | | | |
| − | — диабет.
| + | *диабет. |
| | | | |
| | ''Со стороны плода:'' | | ''Со стороны плода:'' |
| | | | |
| − | — большой вес при рождении;
| + | *большой вес при рождении; |
| | | | |
| − | — низкий вес при рождении;
| + | *низкий вес при рождении; |
| | | | |
| − | — искусственное вскармливание.
| + | *искусственное вскармливание. |
| | | | |
| − | === Метаболический синдром ===
| + | '''Читайте также:''' [[Метаболический синдром]] |
| − | [[Image:Fat3_1.jpg|350px|thumb|right|Рис.1. Висцеральное ожирение и сердечно-сосудистые факторы риска ]]
| |
| − | Метаболический синдром (МС) — это совокупность метаболических нарушений, основными из которых являются:
| |
| − | | |
| − | — прибавка массы тела с формированием абдоминального ожирения,
| |
| − | | |
| − | — инсулинорезистентность и дислипидемия.
| |
| − | | |
| − | Другие метаболические проявления, которые могут наблюдаться при метаболическом синдроме, — это микроальбуминурия и нарушения в системе фибринолиза и коагуляции.
| |
| − | | |
| − | В 2005 г. Всемирная федерация по диабету предложила новое определение метаболического синдрома, согласно которому МС диагностируется при наличии центрального ожирения (объем талии (ОТ) >94 см у мужчин и >80 см у женщин) в сочетании как минимум с 2 из следующих нарушений:
| |
| − | | |
| − | — повышенные уровни триглицеридов: >1,7 ммоль/л (150 мг/дл);
| |
| − | | |
| − | — пониженные уровни ХС-ЛПВП: <1,04 ммоль/л (40 мг/дл) — у мужчин; <1,29 ммоль/л (50 мг/дл) — у женщин;
| |
| − | | |
| − | — повышенное АД: >130/85 мм рт. ст.;
| |
| − | | |
| − | — гипергликемия натощак: >5,6 ммоль/л (100 мг/дл);
| |
| − | | |
| − | — установленный ранее сахарный диабет или нарушение толерантности к глюкозе.
| |
| − | | |
| − | ''Абдоминальное (висцеральное) ожирение'' — основной клинический симптом метаболического синдрома, которое является важным фактором риска сердечно-сосудистых и других заболеваний (рис. 1). | |
| − | | |
| − | До настоящего времени не прекращается дискуссия о первичности или вторичности инсулинорезистентности и гиперандрогении при метаболическом синдроме (рис. 2).
| |
| − | [[Image:Fat4.jpg|350px|thumb|right|Рис.2. Роль гиперандрогении в развитии метаболического синдрома]] | |
| − | Полагают, что повышение уровней провоспалительных цитокинов (ФНО-а, ИЛ-6) в жировой ткани может вести к дисфункции эндотелия, оксидативному стрессу, способствуя атеросклеротическим изменениям и развитию инсулинорезистентности. Единственным защитным фактором является адипонектин — антиатерогенный фактор, синтезируемый адипоцитами. Он оказывает следующие эффекты:
| |
| − | | |
| − | — ''уменьшает инсулинорезистентность'';
| |
| − | | |
| − | — ''снижает поступление жирных кислот в печень'';
| |
| − | | |
| − | — ''способствует снижению продукции глюкозы печенью и синтеза триглицеридов ЛПОНП'';
| |
| − | | |
| − | — ''в мышечной ткани улучшает чувствительность к инсулину'';
| |
| − | | |
| − | — ''тормозит адгезию моноцитов и тромбоцитов к эндотелию''.
| |
| − | | |
| − | Защитные антиатерогенные механизмы адипонектина утрачиваются при ожирении, особенно при абдоминально-висцеральном. Низкий уровень адипонектина в плазме крови предшествует инсулинорезистентности.
| |
| − | | |
| − | В последние годы принято выделять также менопаузальный метаболический синдром (ММС), который развивается на фоне возрастного снижения и выключения функции яичников. Критерии диагностики его соответствуют вышеизложенным критериям метаболического синдрома, однако важную роль играют данные анамнеза: значительная прибавка массы тела (5—10 кг) за короткий период времени (6—12 месяцев) в период постменопаузы.
| |
| | | | |
| | === Подходы к терапии ожирения === | | === Подходы к терапии ожирения === |
| Строка 153: |
Строка 59: |
| | Для эффективного лечения метаболического синдрома и ожирения необходимо: | | Для эффективного лечения метаболического синдрома и ожирения необходимо: |
| | | | |
| − | — формирование и поддержание внутренней мотивации пациентки к снижению массы тела;
| + | *формирование и поддержание внутренней мотивации пациентки к снижению массы тела; |
| | | | |
| − | — постоянный контакт с пациенткой с постановкой и согласованием промежуточных целей лечения и контролем за их достижением.
| + | *постоянный контакт с пациенткой с постановкой и согласованием промежуточных целей лечения и контролем за их достижением. |
| | | | |
| | Пациентка должна усвоить следующее: | | Пациентка должна усвоить следующее: |
| | | | |
| − | — избыточная масса тела и ожирение требуют пожизненного и многопланового внимания;
| + | *избыточная масса тела и ожирение требуют пожизненного и многопланового внимания; |
| | | | |
| − | — масса тела регулируется сложными биологическими механизмами и влияниями внешней среды. Ее избыток не является следствием отсутствия воли;
| + | *масса тела регулируется сложными биологическими механизмами и влияниями внешней среды. Ее избыток не является следствием отсутствия воли; |
| | | | |
| − | — даже умеренное снижение массы тела приводит к улучшению общего состояния;
| + | *даже умеренное снижение массы тела приводит к улучшению общего состояния; |
| | | | |
| − | — ненаучный подход мешает лечебному процессу;
| + | *ненаучный подход мешает лечебному процессу; |
| | | | |
| − | — важно постепенное и стойкое снижение массы тела (около 8—10% в год) и формирование условий, способствующих поддержанию достигнутого результата.
| + | *важно постепенное и стойкое снижение массы тела (около 8—10% в год) и формирование условий, способствующих поддержанию достигнутого результата. |
| | | | |
| | Итак, немедикаментозное лечение включает: обучение больных, рациональное гипо- и эукалорийное питание, повышение физической активности, изменение образа жизни. | | Итак, немедикаментозное лечение включает: обучение больных, рациональное гипо- и эукалорийное питание, повышение физической активности, изменение образа жизни. |
| Строка 173: |
Строка 79: |
| | '''II. Патогенетической медикаментозной терапией МС является:''' | | '''II. Патогенетической медикаментозной терапией МС является:''' |
| | | | |
| − | — селективный ингибитор обратного захвата серотонина и норадреналина — сибутрамин (Меридиа);
| + | *селективный ингибитор обратного захвата серотонина и норадреналина — сибутрамин (Меридиа); |
| | | | |
| − | — препарат периферического воздействия — орлистат (Ксеникал).
| + | *препарат периферического воздействия — орлистат (Ксеникал). |
| | | | |
| | === Эффективность терапии сибутрамином (Меридиа) === | | === Эффективность терапии сибутрамином (Меридиа) === |
| Строка 190: |
Строка 96: |
| | | | |
| | Результаты исследования свидетельствуют о высокой эффективности препарата Меридиа для лечения ожирения у женщин с МС. Применение сибутрамина в дозах 10 или 15 мг в течение 3 месяцев способствовало клинически значимой потере массы тела (в среднем на 9,1±2,4 кг), уменьшению ИМТ и количества абдоминального жира у 90 % больных. В ходе исследования установлено, что снижение массы тела у женщин с МС на фоне терапии Меридиа сопровождалось значительным улучшением липидного спектра крови, что является важным преимуществом препарата для данной группы больных, поскольку дислипидемия во многом определяет риск заболеваемости и смертности от сердечнососудистых заболеваний у женщин в постменопаузе. | | Результаты исследования свидетельствуют о высокой эффективности препарата Меридиа для лечения ожирения у женщин с МС. Применение сибутрамина в дозах 10 или 15 мг в течение 3 месяцев способствовало клинически значимой потере массы тела (в среднем на 9,1±2,4 кг), уменьшению ИМТ и количества абдоминального жира у 90 % больных. В ходе исследования установлено, что снижение массы тела у женщин с МС на фоне терапии Меридиа сопровождалось значительным улучшением липидного спектра крови, что является важным преимуществом препарата для данной группы больных, поскольку дислипидемия во многом определяет риск заболеваемости и смертности от сердечнососудистых заболеваний у женщин в постменопаузе. |
| − |
| |
| − |
| |
| | | | |
| | === Антидепрессанты в коррекции пищевого поведения === | | === Антидепрессанты в коррекции пищевого поведения === |
| − | | + | *[[Антидепрессанты для похудения]] |
| − | Больным с ожирением, у которых сниженная насыщаемость, эмоциогенное пищевое поведение сопровождаются тревожно-депрессивными расстройствами, паническими атаками, а также больным невротической булимией показаны антидепрессанты — селективные ингибиторы обратного захвата серотонина. Флуоксетин назначается в суточной дозе от 20 до 60 мг в течение трех месяцев, флу-воксамин — в суточной дозе от 50 до 100 мг в день также в течение трех месяцев. Данные препараты не рекомендованы FDA для лечения ожирения. Не доказан их эффект в отношении длительного удержания массы тела. Поэтому указанные средства предпочтительно назначать при наличии у пациентов с ожирением тревожно-депрессивных расстройств, панических атак и невротической булимии.
| |
| | | | |
| | === Заключение === | | === Заключение === |
| − |
| |
| − | Таким образом, между половыми гормонами и жировой тканью существуют сложные взаимоотношения с определенными особенностями в различные возрастные периоды женщины — от пубертата до постменопаузы. Нередко довольно трудно определить, что первично, а что вторично — гормональный дисбаланс или дефицит/избыток жировой ткани. Во всяком случае, активное лечение, направленное на снижение избыточной массы тела, может способствовать нормализации функции яичников, синтеза половых гормонов и восстановлению фертильности. Для пациенток пери- и постменопаузального возраста снижение избыточной массы тела является важнейшим фактором в терапии метаболического синдрома, а следовательно, снижения заболеваемости и смертности от сердечнососудистой патологии и улучшения качества жизни.
| |
| − |
| |
| − | Традиционно пациенты с ожирением и избыточной массой тела направлялись на лечение к эндокринологу. Гинекологи, как правило, не считали лечение, направленное на коррекцию веса, своей профессиональной задачей. Однако такой подход не может обеспечить результативность лечения по ряду причин: высокой загруженности эндокринологов, нежеланием пациенток обращаться к незнакомому специалисту. За исключением серьезных эндокринопатий, ожирение чаще всего является алиментарно-конституциональным, т. е. связанным с образом жизни и пищевым поведением пациентки. Принятым мировым стандартом является ведение этого вопроса врачом первого контакта. Для успешного лечения необходимо, чтобы именно тот врач, который лечит основное заболевание, помогал пациентке скорректировать массу тела и перейти на здоровый образ жизни.
| |
| | | | |
| | Современного специалиста характеризует ясное понимание связи массы тела и гормонального статуса женщины. Врачу гинекологу в своей повседневной практике необходимо следующее: | | Современного специалиста характеризует ясное понимание связи массы тела и гормонального статуса женщины. Врачу гинекологу в своей повседневной практике необходимо следующее: |
| Строка 213: |
Строка 112: |
| | == Читайте также == | | == Читайте также == |
| | | | |
| | + | *[[Массаж при ожирении]] |
| | *[[Женская репродуктивная система]] | | *[[Женская репродуктивная система]] |
| | *[[Жировая ткань]] | | *[[Жировая ткань]] |
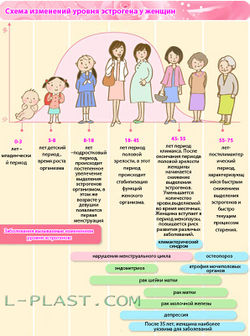
Схема изменения уровня эстрогена
Данная тема стала актуальной после открытий, посвященных исследованию функции жировой ткани, в которой синтезируются гормоны, пептиды и другие биологически активные вещества, оказывающие ауто-, пара- и эндокринные воздействия.
Характер распределения жира у женщин в основном определяется гормонами половых желез и коры надпочечников, важную роль играет конверсия андрогенов в эстрогены в жировой ткани.
Для репродуктивной системы женщины существуют три основных периода «испытаний», которые характеризуются тремя «М»:
— менархе;
— менструации;
— менопауза.
Также значимыми «испытаниями» являются беременность и роды. Именно в эти периоды важны оптимальное физиологическое взаимоотношение между жировой тканью и половыми гормонами.
Читайте также: Ожирение у девушек в период полового созревания
Читайте также: Ожирение и климакс у женщин
Воздействие половых гормонов на жировую ткань проявляется в особенностях распределения жира в различные периоды жизни женщины. Как уже отмечалось, для репродуктивного возраста в области бедер и ягодиц характерны более высокая активность липопротеинлипазы, низкая активность липолиза и гиноидное распределение жира. На фоне дефицита половых гормонов липопротеинлипаза не стимулируется и адипоциты жировой ткани бедренно-ягодичной области уже не служат источником запасов энергии в организме.
Однако в подкожной абдоминальной и особенно висцеральной жировой ткани идет интенсивный липолиз.
Как потеря массы тела, так и значительная ее прибавка в равной степени могут вести к нарушению функции репродуктивной системы женщины. Клинически это может проявляться нарушением менструального цикла от редких менструаций до аменореи. При избыточной массе тела могут также наблюдаться ациклические маточные кровотечения, ановуляция и бесплодие. При ожирении и беременности могут наблюдаться невынашивание беременности, гестационный диабет, преэклампсия, родовые травмы, тромбофилии.
К пренатальным факторам риска ожирения относятся:
Со стороны матери:
- значительная прибавка массы тела при беременности;
Со стороны плода:
- большой вес при рождении;
- искусственное вскармливание.
Читайте также: Метаболический синдром
Выделяют два основных метода терапии ожирения: I — немедикаментозный и II — медикаментозный. Существует также возможность оперативного лечения.
I. Немедикаментозный подход к лечению ожирения:
Для эффективного лечения метаболического синдрома и ожирения необходимо:
- формирование и поддержание внутренней мотивации пациентки к снижению массы тела;
- постоянный контакт с пациенткой с постановкой и согласованием промежуточных целей лечения и контролем за их достижением.
Пациентка должна усвоить следующее:
- избыточная масса тела и ожирение требуют пожизненного и многопланового внимания;
- масса тела регулируется сложными биологическими механизмами и влияниями внешней среды. Ее избыток не является следствием отсутствия воли;
- даже умеренное снижение массы тела приводит к улучшению общего состояния;
- ненаучный подход мешает лечебному процессу;
- важно постепенное и стойкое снижение массы тела (около 8—10% в год) и формирование условий, способствующих поддержанию достигнутого результата.
Итак, немедикаментозное лечение включает: обучение больных, рациональное гипо- и эукалорийное питание, повышение физической активности, изменение образа жизни.
II. Патогенетической медикаментозной терапией МС является:
- селективный ингибитор обратного захвата серотонина и норадреналина — сибутрамин (Меридиа);
- препарат периферического воздействия — орлистат (Ксеникал).
Эффективность терапии сибутрамином (Меридиа)[править | править код]
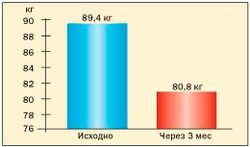
Рис. 3. Динамика массы тела у женщин с ММС на фоне приема меридиа
При метаболическом синдроме эффективным средством является сибутрамин (Меридиа). Механизм действия сибутрамина заключается в избирательном ингибировании обратного захвата нейромедиаторов серотонина и норадреналина в синапсах нейронов центральной нервной системы, результатом чего являются более быстрое возникновение и пролонгирование чувства насыщения и, как следствие, уменьшение объема потребляемой пищи. Помимо усиления чувства насыщения Меридиа повышает расход энергии, стимулируя термогенез. Этот эффект обусловлен стимуляцией рз-адренорецепторов жировой ткани, ответственных за липолиз. Таким образом, Меридиа способствует восстановлению баланса энергии, уменьшая потребление пищи и увеличивая расход энергии.
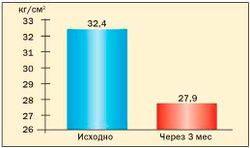
Рис. 4. Динамика ИМТ у женщин с ММС на фоне приема меридиа
Начальная доза Меридиа составляет 10 мг/сут — одна капсула 1 раз в сутки в первой половине дня независимо от приема пищи. Меридиа в дозе 15 мг/сут применяется в том случае, если в течение первого месяца лечения снижение веса составило менее 2 кг и у больных с сахарным диабетом 2 типа.
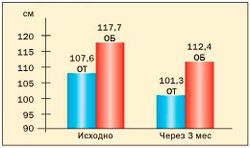
Рис. 5. Динамика ОТ и ОБ у женщин с ММС на фоне приема меридиа
Опыт применения сибутрамина у молодых женщин с метаболическим синдромом и в постменопаузе в клинике гинекологической эндокринологии ФГУ «Научного центра акушерства, гинекологии и перинатологии Росмедтехнологий» представлен на рис. 3, 4, 5, 6 (Г.Е. Чернуха, И.Г. Шестакова).
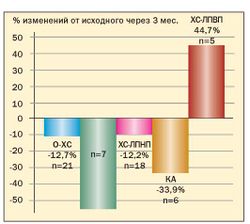
Рис. 6. Изменение основных показателей липидного спектра крови на фоне приема меридиа у женщин с дислипидемией
Следует отметить, что наряду со снижением массы тела и нормализацией липидного спектра крови у подавляющего большинства женщин наблюдалось восстановление регулярных менструальных циклов (93,8%), овуляция отмечена у 36,7%.
В ходе исследования была отмечена хорошая переносимость препарата. Значительных изменений систолического и диастолического АД, а также частоты пульса на фоне приема Меридиа в дозах 10 и 15 мг нами не наблюдалось. Побочные эффекты (сухость во рту, запоры, тошнота), выявленные у 4% больных в течение первых 4 недель лечения, расценивались пациентками как умеренно выраженные и ни в одном случае не потребовали отмены препарата.
Результаты исследования свидетельствуют о высокой эффективности препарата Меридиа для лечения ожирения у женщин с МС. Применение сибутрамина в дозах 10 или 15 мг в течение 3 месяцев способствовало клинически значимой потере массы тела (в среднем на 9,1±2,4 кг), уменьшению ИМТ и количества абдоминального жира у 90 % больных. В ходе исследования установлено, что снижение массы тела у женщин с МС на фоне терапии Меридиа сопровождалось значительным улучшением липидного спектра крови, что является важным преимуществом препарата для данной группы больных, поскольку дислипидемия во многом определяет риск заболеваемости и смертности от сердечнососудистых заболеваний у женщин в постменопаузе.
Антидепрессанты в коррекции пищевого поведения[править | править код]
Современного специалиста характеризует ясное понимание связи массы тела и гормонального статуса женщины. Врачу гинекологу в своей повседневной практике необходимо следующее:
• Своевременно диагностировать патологию массы тела и степень ее влияния на функцию женской репродуктивной системы.
• Знать и применять на практике современные подходы к коррекции массы тела и мотивации пациенток к здоровому образу жизни.
• Выбирать терапию с позиции эффективности, безопасности и улучшения качества жизни пациенток.
ПОЛОВЫЕ ГОРМОНЫ И ЖИРОВАЯ ТКАНЬ. Сметник В.П. Ожирение и метаболизм. 2007. № 3. С. 17-22.





