Гормоны голода и насыщения — различия между версиями
Django (обсуждение | вклад) (→Этиология и патогенез ожирения) |
Django (обсуждение | вклад) (→Этиология и патогенез ожирения) |
||
| Строка 8: | Строка 8: | ||
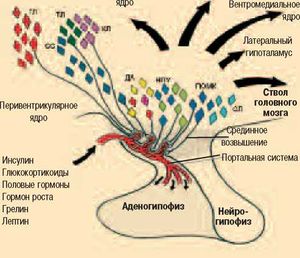
Гипоталамус является важнейшим регулятором пищевого поведения. | Гипоталамус является важнейшим регулятором пищевого поведения. | ||
Разрушение вентромедиальных ядер гипоталамуса сопровождается увеличением потребления пищи и увеличением массы тела; после стимуляции вентромедиальных ядер аппетит снижается. Напротив, при стимуляции латеральных ядер аппетит усиливается, а при их деструкции — ослабляется. При достаточном доступе энергии вентромедиальные ядра подавляют активность латеральных отделов, в период голодания функциональная активность латеральной области является лидирующей.<ref>Дедов И. И., Мельниченко Г. А., Романцова Т. И. Патогенетические аспекты ожирения //Ожирение и метаболизм. – 2004. – №. 1.</ref> | Разрушение вентромедиальных ядер гипоталамуса сопровождается увеличением потребления пищи и увеличением массы тела; после стимуляции вентромедиальных ядер аппетит снижается. Напротив, при стимуляции латеральных ядер аппетит усиливается, а при их деструкции — ослабляется. При достаточном доступе энергии вентромедиальные ядра подавляют активность латеральных отделов, в период голодания функциональная активность латеральной области является лидирующей.<ref>Дедов И. И., Мельниченко Г. А., Романцова Т. И. Патогенетические аспекты ожирения //Ожирение и метаболизм. – 2004. – №. 1.</ref> | ||
| − | + | [[Image:Regylyatorne_peptid.jpg|250px|thumb|right|Пептиды кишечника]] | |
Увеличение массы тела может быть обусловлено нарушением синтеза или продукции биологически активных субстратов, участвующих в регуляции пищевого поведения. Важнейшие моноамины и пептиды, обеспечивающие баланс между чувством голода и насыщения, приведены ниже. | Увеличение массы тела может быть обусловлено нарушением синтеза или продукции биологически активных субстратов, участвующих в регуляции пищевого поведения. Важнейшие моноамины и пептиды, обеспечивающие баланс между чувством голода и насыщения, приведены ниже. | ||
Версия 01:22, 17 августа 2014
Содержание
Эндогенные гормоны насыщения
Этиология и патогенез ожирения
Изучение этиологии и патогенеза ожирения базируется на очевидных постулатах. Так называемое “простое” ожирение – многофакторное заболевание, к его наиболее очевидным причинам относятся избыточная калорийность пищи с преобладанием жиров и углеводов, хаотичный режим питания, недостаточная по отношению к потребляемой пище физическая активность. Как показывают расчеты, в среднем потребление пищи во многих странах не увеличилось в сравнении с 60-ми годами, но резкое снижение физической активности сопровождается неуклонным ростом ожирения. Тем не менее значительную роль играет, особенно в развивающихся странах, так называемая “вестернизация” питания, отход от традиционных для данного народа режима питания. Нельзя не учитывать и социальную роль приема пищи, гедонистические компоненты еды, традиционное для многих популяций воспитание детей с награждением сладостями в качестве поощрения.
Гипоталамус является важнейшим регулятором пищевого поведения. Разрушение вентромедиальных ядер гипоталамуса сопровождается увеличением потребления пищи и увеличением массы тела; после стимуляции вентромедиальных ядер аппетит снижается. Напротив, при стимуляции латеральных ядер аппетит усиливается, а при их деструкции — ослабляется. При достаточном доступе энергии вентромедиальные ядра подавляют активность латеральных отделов, в период голодания функциональная активность латеральной области является лидирующей.[1]
Увеличение массы тела может быть обусловлено нарушением синтеза или продукции биологически активных субстратов, участвующих в регуляции пищевого поведения. Важнейшие моноамины и пептиды, обеспечивающие баланс между чувством голода и насыщения, приведены ниже.
Моноамины и пептиды, воздействующие на регуляцию аппетита
| Орексигенные эффекты | Анорексигенные эффекты |
|---|---|
| Норадреналин (α2-рецепторы) | Норадреналин (α1-,β2-рецепторы) |
| Нейропептид Y | Серотонин |
| β-эндорфин | Холецистокинин |
| Соматолиберин | Меланоцитостимулирующий гормон |
| Галанин | Кортиколиберин |
| Грелин | Лептин |
| Соматостатин | Энтеростатин, Глюкагон, Тиролиберин, Вазопрессин, Бомбезин |
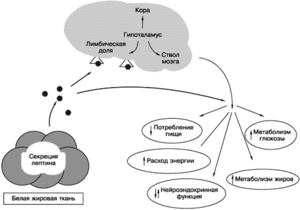
Лептин
Ситуация изменилась в 95-м году, когда был открыт гормон лептин, продуцируемый белой жировой тканью. Открытие этого нового гормона заставило изменить взгляд на ожирение. Если адипоцит – это клетка, продуцирующая гормон, влияющий на гипоталамические центры голода и насыщения, центры регуляции гонадотропной функции, клетка, в которой андрогены ароматизируются в эстрогены, следовательно жировая ткань – зона интересов эндокринолога, это гормонально-активный орган. Эндокринолог должен относиться к лечению этих больных так же, как относится к лечению всех первично-эндокринных больных.
Уже стало обыденным называть лептин “голосом жировой ткани“ и напоминать, что существует типичный механизм обратной связи между уровнем лептина и выработкой гипоталамического нейропептида Y. Проникнув в гипоталамус, лептин через лимбическую долю и ствол мозга контролирует потребление пищи. Теоретически – чем больше лептина, тем меньше потребление пищи. В норме существует так называемая точка липостаза (по аналогии с гомеостазом). Наличие подобного контроля объясняет ситуацию, когда больной, потеряв 40 кг за короткий период, вновь резко набирает массу тела.
Когда лептин был открыт, то казалось, что проблема ожирения решена и назначение лептина позволит нормализовать вес большинства тучных больных, все похудеют. Но в целом на земле более 1 млрд людей страдают ожирением, при этом обнаружено лишь несколько детей с низким уровнем лептина. Абсолютный дефицит лептина – редчайшая патология, характеризующаяся тяжелым ожирением с раннего детства.
У подавляющего большинства тучных людей уровень лептина повышен. Например, у больных сахарным диабетом 2 типа уровень инсулина повышен (инсулинорезистентность), но при этом чувствительность к инсулину снижена. Аналогичная ситуация создается и по отношению к лептину – уже сформулировано понятие лептинорезистентности (резистентность к лептину нередко сочетается с инсулинорезистентностью).
Существует несколько гипотез относительно появления резистентности к лептину. Одна из них – у людей с резистентностью к лептину последний плохо проникает через гематоэнцефалический барьер. Поскольку лептин циркулирует в связанном с транспортным белком виде, резистентность к нему связывают с аномалиями в структуре связывающего белка. Возможной причиной является аномалия гипоталамических рецепторов. Во время голодания и при активной физической нагрузке уровень лептина снижается.
Лептин – не единственный пептидный гормон, участвующий в регуляции деятельности центров голода и насыщения. В этом процессе участвуют также инсулин, холецистокинин, биогенные амины: норадреналин, серотонин, которые играют важную роль не только в регуляции собственно приема пищи, но и в выборе более предпочтительных для данного человека продуктов. В реализации механизма пищевого термогенеза участвуют тироидные гормоны. Жиромобилизующей активностью обладает ряд вырабатываемых в аденогипофизе пептидов, в первую очередь, дериватов ПОМК (проопиомеланокортинов) – АКТГ, b–липотропины, эндорфины, дефицит соматотропного гормона играет важную роль в генезе абдоминального ожирения. Вторичный гиперальдостеронизм – закономерное явление при ожирении.
Изменение циркадных ритмов секреции ряда гормонов зафиксировано при нарушениях пищевого поведения, в частности, искажается ритм секреции мелатонина и кортизола. Допускается участие в развитии ожирения врожденных аномалий содержания транспортных белков для гормонов. К примеру, у тучных детей повышено содержание белка, связывающего гормон роста.
Ожирение сопровождается инсулинорезистентностью, снижает способность инсулина обеспечивать утилизацию глюкозы, подавлять продукцию глюкозы печенью. Гиперинсулинемия, характерная для ожирения, является одной из причин формирования артериальной гипертензии (за счет увеличения реабсорбции натрия) и гиперпродукции андрогенов поликистозными яичниками. Обсуждается роль дегидроэпиандростерона надпочечников в генезе ожирения.
Установлены не только гормональные, но и генетические поломки, приводящие к развитию ожирения. Был выделен ген рецептора к лептину, существует множество генов – кандидатов в гены ожирения (гены, кодирующие образование b3- и b2-адренорецепторов, липопротеинлипазы, fat–ген (ген карбоксипептидазы E), гены tub, aguti, beacon–ген, ген рецептора 4 типа меланоцитостимулирующего гормона и т.д ). Изучается роль так называемого PPAR (пероксисом – пролифератор активирующий рецептор-g), идентифицированного в жировой ткани рецептора, связанного с обменом глюкозы и жира. Но так же, как нет одного гормона, изменив уровень которого можно решить все проблемы ожирения, так нет и одного гена, кодирующего все типы нарушения жирового обмена.
Известно достаточно много моногенных синдромов, закономерно включающих, наряду с типичными признаками, ожирение. При этом, в зависимости от типа наследования, родственники могут нести в себе ген соответствующего типа ожирения. Так, у детей с синдромом Барде-Бидля 25% отцов имеют ген ВВS (Барде-Бидля синдрома ген), проявляющийся у гетерозигот только ожирением.
Несмотря на все успехи генетики, очевидно, что у подавляющего большинства людей нет моногенного наследования ожирения, и причины избыточной массы тела лежат в особенностях стиля жизни и пищевого поведения (в основном в избыточной калорийности пищи с преобладанием в диете жиров при извращенном суточном ритме приема пищи), а также в недостаточной, по отношению к потребляемой пище, физической активности. Простой математический подсчет показывает, что достаточно одного “неприкрытого” энерготратами бутерброда с сыром и стакана молока в день, чтобы масса тела увеличилась на 10 кг за 10 лет.
Подсчитано, например, что женщина, удерживаясь в среднем в пределах нормативных параметров, прибавляет примерно 11 кг массы тела в период с 18 до 60 лет, съедая при этом 20 000 кг пищи. Следовательно, у многих людей достаточно эффективно работает механизм, обеспечивающий баланс между потреблением и расходом энергии, включающий быстрое окисление жира в ответ на его повышенное потребление, а не его депонирование.[2]
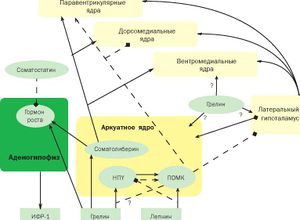
Грелин
Одним из факторов, принимающих активное участие в регуляции аппетита, является гормон пептидной природы грелин, включающий 28 аминокислотных остатков. Открытый в 1999 г. грелин («ghre-» — индоевропейский корень слова, обозначающий рост) поначалу был описан как мощный стимулятор секреции гормона роста (ГР).
В последующем было установлено, что грелин оказывает целый ряд кардинальных эффектов на гомеостаз:
1) усиление чувства голода и стимулирование потребления пищи;
2) координация моторики желудка и двенадцатиперстной кишки;
3) подавление активности репродуктивной системы;
4) регуляция циклов сон-бодрствование и поведенческих реакций;
5) моделирование эндокринной и экзокринной функции поджелудочной железы;
6) кардиопротективное действие;
7) антипролиферативное действие в неопластических клетках;
8) участие в реакциях иммунитета;
9) стимуляция секреции пролактина, АКТГ, антидиуретического гормона.
В настоящее время общепризнанна важнейшая роль грелина как индикатора дефицита энергии. Гормон преимущественно секретируется адипоцитами белой жировой ткани, кроме того, источниками его синтеза являются плацента, эпителий грудных желез, скелетная мускулатура и слизистая желудка. К настоящему времени установлено, что грелин сигнализирует о голодании, тем самым способствуя увеличению приема пищи и, соответственно, массы тела, т. е. является орексигенным гормоном. Реципрокные взаимоотношения лептина и грелина проявляются на уровне нейронов гипоталамуса, имеющих специфические рецепторы к каждому из этих пептидов.
Гиперсекреция грелина вызывает развитие ожирения. Однако с развитием тучности уровень гормона в крови снижается и возникает стойкая гипогрелинемия. У пациентов с ожирением в отличие от лиц с нормальной массой тела после еды уровень грелина не снижается. В этом заключается одна из причин того, что у больных с ожирением не возникает чувства сытости после приема пищи; это служит причиной полифагии у тучных людей.[3]
В крови и желудке присутствуют две формы грелина: активная — связанная с октановой кислотой, и неактивная дезацилированная форма. Дезацилированный грелин, присутствующий в сыворотке в значительно больших количествах, чем ацилированная форма, по всей видимости, лишен каких бы то ни было эндокринных эффектов. Тем не менее, он обладает некоторой кардиопротективной и антипролиферативной активностью, возможно, за счет связывания с особыми подтипами рецептора секретагогов ГР.
Грелин на сегодняшний момент — единственный гормон, который оказывает свое орексигенное действие и при периферическом введении.
У человека уровень грелина повышается непосредственно перед приемом пищи и быстро снижается после еды, таким образом, грелин является индикатором краткосрочного энергетического баланса и сигналом для инициации приема пищи. Концентрация грелина снижается при ожирении и, напротив, увеличивается при кахексии. Необходимо отметить, что у тучных больных постпрандиальное снижение содержания грелина отсрочено по времени, что вносит определенный вклад в развитие ожирения. Ежедневное подкожное введение грелина приводит к увеличению массы тела, причем отмечается значительный прирост жировой ткани без каких-либо изменений «тощей» (мышечной) массы тела. В условиях эксперимента инъекции грелина не только стимулируют прием пищи, но и увеличивают его продолжительность. [4]
Новый метод снижения аппетита
На ежегодной конференции Общества Эндокринологии, проходящей в Хэрроугейте, Великобритания, команда специалистов из Imperial College (Лондон), представила новый метод снижения аппетита и, соответственно, терапии ожирения с использованием эндогенных гормонов насыщения, впервые проведя его клинические испытания на людях.[5]
Предыдущие исследования этой же группы показали, что сочетание гормонов глюкагона и глюканоподобного пептида 1 (GLP-1), играющих ключевую роль в регулировании уровня сахара в крови и метаболических процессов в организме, имеющих противоположно направленное действие (глюкагон повышает, а GLP-1 - снижает процент содержания глюкозы в плазме), эффективно действует в отношении снижения веса, ожирения и диабета на мышиной модели.
На этот раз целью исследователей было выяснить, насколько комбинация эндогенных гормонов насыщения снизит аппетит у людей. В эксперименте участвовали 12 волонтеров, которых разбили на четыре группы. Всем участникам четыре раза с интервалом в три дня в течение 120 минут вводили в вену либо глюкагон, либо GLP-1, либо комбинацию из этих гормонов, либо плацебо. Составы групп каждый раз менялись.
Через 90 минут после каждой процедуры участникам предлагалась еда. Было установлено, что комбинация глюкагона и GLP-1 действительно существенно снижает аппетит - получившие именно такую инфузию участники потребляли почти на 18 процентов меньше калорий, чем остальные. При этом никаких негативных побочных эффектов отмечено не было.
Как отмечают авторы, полученные на человеческой модели результаты подтверждают эффективность глюкагон/GLP-1-комбинации для снижения аппетита и дают основания надеяться, что на их основе может быть разработан новый подход к лечению ожирения и диабета.[6]
Тем не менее руководитель исследования профессор Стивен Блум выразил уверенность в том, что новый снижающий аппетит препарат на основе вырабатываемых организмом гормонов появится на рынке к 2020 году.[7]
Ссылки
- ↑ Дедов И. И., Мельниченко Г. А., Романцова Т. И. Патогенетические аспекты ожирения //Ожирение и метаболизм. – 2004. – №. 1.
- ↑ http://rmj.ru/articles_1215.htm
- ↑ ТЕРЕЩЕНКО И. В., КАЮШЕВ П. Е. Грелин и его роль в норме и патологии. – 2013.
- ↑ Романцова Т. И., Волкова Г. Е. Лептин и грелин: антагонизм и взаимодействие в регуляции энергетического обмена //Ожирение и метаболизм. – 2005. – №. 2.
- ↑ http://www.sciencedaily.com/releases/2013/03/130318203332.htm
- ↑ http://www.endocrine-abstracts.org/ea/0031/ea0031OC4.5.htm
- ↑ http://www.dailymail.co.uk/health/article-2295551/Once-week-jab-curbs-appetite-help-solve-obesity-crisis.html