Спортивная медицина
Источник: «Спортивная медицина»
Автор: Под ред. С.П. Миронова, 2013 г.
- Медицинское обследование спортсменов
- Прогнозирование состояния здоровья спортсмена
- Пограничные состояния
- Гипертония и спорт (повышенное артериальное давление)
- Гипотония (пониженное артериальное давление)
- Обследование опорно-двигательного аппарата
- Медицинский контроль спортсменов
- Неврологическое обследование спортсменов
- Кардиологическое обследование спортсменов
- Лабораторная диагностика в спорте
- Тестирование общей физической работоспособности
интенсивность физических нагрузок - отдельная статья
Содержание
- 1 Спортивная медицина. Терминологический и понятийный аппарат
- 2 История развития отечественной спортивной медицины
- 3 Принципы организации отечественной спортивной медицины
- 4 Предисловие
- 5 Участники издания
- 6 Оценка состояния здоровья при допуске к занятиям спортом
- 7 Ежегодное углубленное медицинское обследование спортсменов
- 8 Пограничные цифры артериального давления. Пограничная артериальная гипертензия
- 9 Артериальная гипотензия
- 10 Источники
Спортивная медицина. Терминологический и понятийный аппарат
Вопросы организации и эффективности функционирования спортивной медицины в России активно обсуждаются в последние годы не только на государственном уровне, но и среди широкого круга специалистов в области медицины и спорта, а всплеск в последние годы количества публикаций в средствах массовой информации отражает интерес к данному направлению со стороны населения, активно вовлекаемого в занятия физкультурой и спортом. Приближение исторических спортивных событий (Олимпиада), проводимых в нашей стране, также актуализирует потребность в организации деятельности службы на современном уровне, а это практически невозможно без качественной и всеобъемлющей дефиниции спортивной медицины, принимаемой всем профессиональным сообществом. Активная работа Минздравсоцразвития России по введению порядков и стандартов медицинской деятельности, разработка профессиональных классификаторов услуг, реорганизация системы СМ предъявляют повышенные требования к качеству определений и терминов каждой медицинской специальности.
Понимание вопросов терминологического определения современной спортивной медицины, ее полифункциональных задач, решаемых специалистами, работающими в области спортивной медицины, о границах профессиональной ответственности и компетенции, чрезвычайно актуально для выработки оптимальных организационных моделей.
Неопределенность в данных вопросах создает ситуации междисциплинарных конфликтов в организационно-правовых и профессиональных сферах и значительно снижает эффективность предпринимаемых усилий на всех уровнях государственного управления. Тем более что в историческом аспекте приближается столетняя дата, возможно, первого официального оформления спортивной медицины, и относится она к 1911 г., когда в Европе на Всемирной гигиенической выставке появился раздел гигиены физических упражнений.
А уже в 1926 г. в Амстердаме на I Международном конгрессе, проходившем во время IХ Олимпийских игр, была создана Международная ассоциация врачей по спортивной медицине (ФИМС). В уставе ФИМС этого периода сформулировано одно из первых определений целей спортивной медицины: «Деятельность федерации преследует цели сохранения и улучшения физического и морального здоровья человека путем физических упражнений, и особенно путем физического воспитания, гимнастики, спорта и игр, а также научных исследований и их воздействий, как нормальных, так и патологических, исключая при этом всякое стремление к наживе».
За более чем столетний период активного развития спорта и медицины и в нашей стране, и за рубежом сформировались очень разные представления о понимании сущности и очертаний профессиональных компетенций и организационных моделей спортивной медицины. Если в нашей стране спортивная медицина прошла длительный и весьма успешный путь развития от врачебного контроля советской физкультуры и спорта к государственной службе спортивной медицины, имеющей свою структуру, организационные формы, штаты и финансирование, то за рубежом спортивная медицина развивалась в основном вне государственного сектора здравоохранения, и ее становление определялось развитием системы физкультуры и спорта в конкретной стране.
В зарубежных профессиональных изданиях и справочниках представлены десятки определений СМ, которые в основном отражают отдельные практические аспекты СМ (травмы, питание, физиология физических упражнений, психология, организация соревнований и пр.).
Вот, например, наиболее типичное определение из англо-американских медицинских словарей и монографий: «СМ - отрасль медицины, изучающая эффекты нагрузок и спорта на организм человека, включая лечение травм».
Парадоксально, но в отечественной профессиональной литературе определение СМ встречается редко и часто не корреспондируется с реальной организацией и содержанием работы службы СМ. Во многих определениях спортивная медицина даже обозначается как наука, которая изучает влияние определенных факторов. Однако наука, это только часть СМ, и такое определение никак не отражает реальную организацию службы, содержание работы врача по спортивной медицине, клиническую и профессиональную направленность СМ.
Часто в учебниках, монографиях и прочих источниках определения СМ вообще не дается и данный раздел заменяется целями и задачами спортивной медицины.
Мы хотим предложить понимание термина «спортивная медицина» как направление клинической и профессиональной медицины и медико-биологических наук, в рамках которого организуется оказание различных видов медицинской помощи определенным контингентам людей, занимающихся физической культурой и спортом (в том числе и профессиональным спортсменам), а также изучается и диагностируется положительное и отрицательное влияние различных по характеру и объему физических нагрузок (от гиподогиперкинезии) на организм здорового и больного человека с целью определения оптимальных физических и психоэмоциональных нагрузок для укрепления и восстановления здоровья, повышения уровня функционального состояния, роста спортивных достижений путем участия в управлении тренировочным процессом, а также профилактики и лечения различных заболеваний и повреждений, возникающих в ходе спортивной и оздоровительной деятельности.
Исходя из данного определения, многие отечественные специалисты считают основной целью спортивной медицины сохранение и укрепление здоровья людей, занимающихся физической культурой и спортом; осуществление комплекса профилактических, лечебных и реабилитационных мероприятий при возникновении у них предпатологических и патологических состояний, травм и заболеваний; обеспечение, посредством участия в управлении тренировочным процессом, рационального использования средств и методов физической культуры и спорта; оптимизацию процессов постнагрузочного восстановления и повышение общей и спортивной работоспособности, продление активного, творческого периода жизни.
Основными задачами спортивной медицины являются (Макарова Г.А., 2006 ):
- решение экспертных вопросов в плане формирования заключения по допуску к занятиям физической культурой и спортом в соответствии с существующими медицинскими показаниями и противопоказаниями (экспертная функция);
- участие в решении вопросов спортивной ориентации и отбора (экспертная и консультативная функция);
- осуществление систематического медицинского контроля за функциональным состоянием организма у занимающихся физической культурой и спортом в процессе тренировок и соревнований (врачебно-педагогическая функция);
- анализ заболеваний, травм и специфических повреждений, возникающих при нерациональных занятиях физической культурой и спортом; разработка и реализация методов их ранней диагностики, лечения, реабилитации и профилактики;
- обоснование рациональных режимов занятий и тренировок для разных контингентов занимающихся физической культурой и спортом, назначение средств повышения и восстановления спортивной работоспособности (врачебно-педагогическая функция);
- разработка, апробация и внедрение в практику медико-биологических средств и методов оптимизации процессов постнагрузочного восстановления и повышения спортивной работоспособности.
Модели организации и функционирования спортивной медицины, сложившиеся в ведущих в области спорта странах, весьма разнообразные. Все известные модели современной спортивной медицины базируются на мультидисциплинарных принципах организации и взаимодействия и предусматривают командный принцип работы широкого круга специалистов в области медицины и спорта. Например, Международная федерация легкой атлетики (IAAF, 2003) включает в основную команду спортивной медицины, обеспечивающую охрану здоровья спортсмена, врача спортивной медицины, физиотерапевта[1], тренеров и менеджеров.
Команда сопровождения состоит из врачей-специалистов: терапевт, кардиолог, ортопед-травматолог, врач лечебной физкультуры (ЛФК), хирург, офтальмолог, рентгенолог. В определенных ситуациях в работу включаются другие специалисты: педиатр, гинеколог, стоматолог, психолог, диетолог, специалист по лабораторной диагностике, медсестра, специалист по массажу, специалист по вопросам здорового образа жизни, техник-ортопед, юрист. Научная группа предусматривает наличие физиолога, клинического фармаколога, специалиста по биомеханике, тренера по ОФП.
Для отечественных специалистов, многие десятилетия работающих в системе специализированной врачебно-физкультурной службы, более привычна организационная структура, изложенная в опубликованном на сайте Минздравсоцразвития России в 2010 г. Порядке оказания медицинской помощи на спортивных соревнованиях.
Спортивная медицина объединяет многие разделы клинической, профессиональной, экспериментальной и профилактической медицины.
Основной контингент спортивной медицины - это люди, занимающиеся физической культурой и спортом, поэтому очень важна терминологическая и понятийная определенность для многих вопросов междисциплинарного взаимодействия, организации и функционирования спортивной медицины и смежных медицинских специальностей применительно к спортивной отрасли.
На примере взаимодействия СМ и физиотерапии варианты различных организационных моделей, реально встречающихся в сегодняшней практике, представлены в табл. 1-1.
Важным аспектом деятельности мультидисциплинарной команды является ее полная информированность по вопросам соблюдения антидопинговых правил, что связано с активной политикой Всемирного антидопингового агентства (WADA). На сайте Российского антидопингового агентства представлена полная информация как для специалистов, так и для спортсменов. Любое, в том числе и неумышленное, нарушение антидопинговых правил грозит спортсмену дисквалификацией. В российском законодательстве (ФЗ № 329) дано определение спортивной дисквалификации спортсмена как «отстранение спортсмена от участия в спортивных соревнованиях, которое осуществляется международной спортивной федерацией по соответствующему виду спорта или общероссийской спортивной федерацией по соответствующему виду спорта за нарушение правил вида спорта, или положений (регламентов) спортивных соревнований, или антидопинговых правил[2], или норм, утвержденных международными спортивными организациями, или норм, утвержденных общероссийскими спортивными федерациями».
Поскольку реализация большинства методик физиотерапии осуществляется в области спорта через взаимодействие с врачом спортивной медицины, считаем целесообразным привести выдержки из нормативных документов Минздравсоцразвития России, определяющие эти медицинские специальности.
ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА И СПОРТИВНАЯ МЕДИЦИНА - врачебная специальность, входящая в номенклатуру специальностей в учреждениях здравоохранения (приказ Минздравсоцразвития России от 23.04.2009 № 210н «О номенклатуре специальностей специалистов с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации»).
ФИЗИОТЕРАПИЯ[3] - врачебная специальность, входящая в номенклатуру специальностей в учреждениях здравоохранения (приказ Минздравсоцразвития России от 23.04.2009 № 210н «О номенклатуре специальностей специалистов с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации»); медсестринская специальность (приказ Минздравсоцразвития России от 16.04.2008 № 176н «О номенклатуре специальностей специалистов со средним медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации»).
ВРАЧ ПО СПОРТИВНОЙ МЕДИЦИНЕ[4] - наименование врачебной должности врача-специалиста (приложение к приказу Минздравсоцразвития России от 07.07.2009 № 415).
Таблица 1-1. Организационные модели оказания физиотерапевтической помощи спортсменам
♠ Здесь и далее все отмеченные термины приводятся в новой редакции Федерального закона от 04.12.2007 № 329-ФЗ «О физической культуре и спорте».
1 В соответствии с постановлением Правительства РФ от 17.10.2009 № 812 «медико-санитарное и медико-биологическое обеспечение спортсменов сборных команд Российской Федерации и их ближайшего резерва, включая проведение углубленного медицинского обследования спортсменов», а также «организационно-методическое руководство и координацию деятельности организаций здравоохранения по спортивной медицине» возложено на Федеральное медико-биологическое агентство. (Примеч. науч. редактора.)
2 В соответствии с приказом Минздравсоцразвития России от 7.10.2005 № 627 «Об утверждении единой номенклатуры государственных и муниципальных учреждений здравоохранения». (Примеч. науч. редактора.)
3 Прошедший дополнительную профессиональную подготовку (повышение квалификации) по физиотерапии. (Примеч. науч. редактора.)
4Прошедшая дополнительную профессиональную подготовку (повышение квалификации) по физиотерапии. (Примеч. науч. редактора.)
5Прошедшая дополнительную профессиональную подготовку (повышение квалификации) по физиотерапии. (Примеч. науч. редактора.)
6 Физическая реабилитация в редакции Федерального закона № 329 определяется как восстановление (в том числе коррекция и компенсация) нарушенных или временно утраченных функций организма человека и способностей к общественной и профессиональной деятельности инвалидов и лиц с ограниченными возможностями здоровья с использованием средств и методов адаптивной физической культуры и адаптивного спорта, которые направлены на устранение или возможно более полную компенсацию ограничений жизнедеятельности, вызванных нарушением здоровья. Это единственное определение в рамках федерального законодательства. (Примеч. науч. редактора.)
ВРАЧ-ФИЗИОТЕРАПЕВТ - наименование врачебной должности врача-специалиста (приложение к приказу Минздравсоцразвития России от 07.07.2009 № 415).
МЕДИЦИНСКАЯ ПОМОЩЬ - комплекс мероприятий (включая медицинские услуги, организационно-технические, санитарно-противоэпидемические мероприятия, лекарственное обеспечение и др.), направленных на удовлетворение потребностей населения в поддержании и восстановлении здоровья (приказ МЗ РФ от 10.04.2001 № 113).
СЛОЖНАЯ МЕДИЦИНСКАЯ УСЛУГА - набор медицинских услуг, которые требуют для своей реализации определенного состава персонала, комплексного технического оснащения, специальных помещений и т.д., отвечающий формуле пациент + комплекс простых услуг = этап профилактики, диагностики или лечения (приказ МЗ РФ от 16.07.2001 № 268).
КОМПЛЕКСНАЯ МЕДИЦИНСКАЯ УСЛУГА - набор сложных и (или) простых медицинских услуг, заканчивающихся либо проведением профилактики, либо установлением диагноза, либо окончанием проведения определенного этапа лечения по формуле пациент + простые + сложные услуги = проведение профилактики, установление диагноза или окончание проведения определенного этапа лечения (приказ МЗ РФ от 16.07.2001 № 268).
ПРИЕМ (ОСМОТР, КОНСУЛЬТАЦИЯ) - проводимые по определенному плану действия врача при возникновении у пациента потребности в медицинской помощи, представляющие собой сложную или комплексную медицинскую услугу, дающие возможность составить представление о состоянии организма пациента, результатом которых является профилактика, диагностика или лечение определенного заболевания, синдрома (приказ МЗ РФ от 16.07.2001 № 268).
ДИСПАНСЕРНЫЙ ПРИЕМ (ОСМОТР, КОНСУЛЬТАЦИЯ) - проводимые по определенному плану действия врача в порядке проведения профилактики, представляющие собой сложную или комплексную медицинскую услугу, выполняемую у больного, находящегося на диспансерном наблюдении у врача по поводу какого-либо хронического заболевания (приказ МЗ РФ от 16.07.2001 № 268).
ПРОФИЛАКТИЧЕСКИЙ ПРИЕМ (ОСМОТР, КОНСУЛЬТАЦИЯ) - проводимые по определенному плану действия врача в рамках проведения превентивных или иных профилактических мероприятий, представляющие собой сложную или комплексную медицинскую услугу, выполняемую у пациента (приказ МЗ РФ от 16.07.2001 № 268)[5].
Приказ Минздравсоцразвития России от 07.07.2009 № 415 определил квалификационные требования к специалистам c высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения (табл. 1-2).
Требования к квалификации врача по ЛФК и спортивной медицине предусматривают в соответствии с приказом Минздрава России от 16.09.2003 № 434 «Об утверждении требований к квалификации врача по ЛФК и спортивной медицине» в качестве обязательных знаний и умений в области физиотерапии: «показания и противопоказания к назначению лечебного массажа; виды, методики и дозировки лечебного и спортивного массажа; методики реабилитации, сочетание ЛФК с физиотерапевтическими процедурами, вытяжением, мануальной терапией».
История развития отечественной спортивной медицины
Спортивная медицина - область профессиональной медицины, решающая следующие основные задачи:
- сохранение и укрепление здоровья людей, занимающихся физической культурой и спортом;
- лечение и профилактика патологических состояний и заболеваний;
- содействие рациональному использованию средств и методов физической культуры и спорта для гармоничного развития человека;
- оптимизация процессов постнагрузочного восстановления и повышение работоспособности;
- продление активного, творческого периода жизни человека;
- обеспечение допуска людей к занятиям физической культурой и спортом с позиций существующих медицинских показаний и противопоказаний;
- участие в решении вопросов спортивной ориентации и отбора;
- осуществление систематического контроля функционального состояния организма в процессе тренировок и соревнований у занимающихся физической культурой и спортом;
- обоснование рациональных режимов занятий и тренировок для разных контингентов людей, занимающихся физической культурой и спортом;
- разработка, апробация и внедрение в практику медико-биологических средств и методов оптимизации процессов постнагрузочного восстановления и повышения спортивной работоспособности;
- анализ заболеваний, пограничных и патологических состояний, острых травм и хронического перенапряжения отдельных органов и систем организма при нерациональных занятиях физической культурой и спортом среди представителей различных спортивных специализаций;
- разработка методов их ранней диагностики, лечения и профилактики.
Развитие отечественной спортивной медицины как и физического воспитания населения всех возрастов происходило в нашей стране в 1923-1924 гг. на уровне государственной политики и создания специальных организаций. Этому в значительной степени способствовали поддержка наркома здравоохранения СССР Н.А. Семашко, выдвинувшего лозунг: «Без врачебного контроля нет советской физической культуры», а также создание при Главном курортном управлении в 1925 г. комиссии по поддержанию физической культуры на курортах под председательством профессора В.В. Гориневского.
В том же году при участии Н.А. Семашко был создан журнал «Теория и практика физической культуры», на страницах которого большое внимание уделялось медицинским проблемам физического воспитания. Вышло в свет и первое руководство по врачебному контролю В.К. Бирзина и В.В. Гориневского.
Период становления и развития в нашей стране врачебного контроля как научно-практической медицинской дисциплины - 20-40-е годы XX в. Важнейшие особенности этого периода:
- введен обязательный допуск врача к занятиям и соревнованиям;
- установлен общедоступный врачебный контроль за всеми занимающимися;
- созданы кабинеты врачебного контроля (первое время называвшиеся антропометрическими);
- в перечень специальностей медицинского профиля включена специализация «врач по физической культуре»;
- созданы научно-исследовательские институты физической культуры с отделами (лабораториями) врачебного контроля, кафедры в медицинских и физкультурных заведениях;
- в Наркомздраве был организован специальный отдел, руководивший работой по физическому воспитанию и врачебному контролю;
- начали создавать специализированные медицинские кабинеты при поликлиниках, здравпунктах предприятий, учебных заведениях, физкультурных кружках (впоследствии добровольных спортивных обществах).
Уже в 1927 г. Н.А. Семашко говорил о создании 190 таких кабинетов и 1162 отделений по оздоровлению детей, в которых важное место уделялось физической культуре.
Первые врачебные наблюдения за физкультурниками и спортсменами в 1922 г. на Первенстве республики по легкой атлетике, в 1924 г. на II Всесоюзном празднике физической культуры и в 1928 г. на I Всесоюзной спартакиаде были обобщены и опубликованы в книге М.Д. Минкевич «Врачебные исследования физкультурников» (1931).
В 1923 г. в Государственном институте физической культуры в Москве была открыта первая кафедра врачебного контроля (переименованная позднее в кафедру лечебной физкультуры и врачебного контроля). С 1926 по 1964 г. эту кафедру возглавлял профессор И.М. Саркизов-Серазини. На этой кафедре студентам института физкультуры читали лекции и проводили практические занятия по общей и частной патологии, ЛФК, спортивному массажу, физиотерапии и спортивной травматологии.
Началась подготовка специалистов по врачебному контролю: в 1931 г. была создана кафедра физкультуры в Центральном институте усовершенствования врачей, которую возглавил Б.А. Ивановский. В том же году был проведен I Всесоюзный съезд врачей по физической культуре.
В 1930 г. Президиум ЦИК СССР принял специальное постановление о возложении руководства врачебным контролем и санитарным надзором за местами занятий на органы здравоохранения. Таким образом были заложены принципиальные основы государственной системы медицинского обеспечения людей, занимающихся физической культурой и спортом.
В 1933 г. в Центральном научно-исследовательском институте физкультуры открылась лаборатория врачебного контроля, которую вскоре возглавил С.П. Летунов. Именно ему в дальнейшем было суждено сыграть решающую роль в создании ведущей отечественной школы спортивной медицины, завоевавшей мировое признание. В работах С.П. Летунова и его сотрудников приоритетным стало изучение влияния спортивной деятельности на организм человека, в частности адаптации сердечно-сосудистой системы к физическим нагрузкам, диагностики функционального состояния и тренированности, особенности функционирования сердца у ветеранов спорта, и ряда других вопросов. Предложенные ими основы комплексного врачебного обследования спортсменов, как и комбинированная функциональная проба Летунова, на долгое время вошли в практику спорта.
К началу 40-х годов XX в. уже функционировала широкая сеть кабинетов врачебного контроля в добровольных спортивных обществах при спортивных сооружениях (стадионы, бассейны), в учебных заведениях, работали отделы и лаборатории врачебного контроля в НИИ физкультуры Москвы, Ленинграда, Харькова и Тбилиси, научные лаборатории и кафедры в ряде учебных институтов. Широко публиковались результаты научных исследований, издавалась популярная литература по медицинским проблемам физической культуры и спорта, велась организованная подготовка кадров.
После Великой Отечественной войны в нашей стране начался активный период восстановления и непрерывного развития врачебного контроля и ЛФК. Этому в значительной степени способствовал приток свежих сил, главным образом молодых врачей, прошедших тяжелую школу войны, умеющих много и ответственно трудиться.
В 1946 г. при Всесоюзном комитете по делам физической культуры и спорта при Совете министров СССР впервые была создана Всесоюзная секция врачебного контроля, объединившая усилия специалистов, впоследствии преобразованная в Федерацию спортивной медицины СССР. В 1952 г. секция вступила в Международную федерацию спортивной медицины (ФИМС).
К концу 40-х годов ХХ в. врачебный контроль оформился как государственная система медицинского обеспечения физкультуры и спорта. Растущее социальное значение спорта, вовлечение в него все большего числа молодых людей, увеличение объема и интенсивности нагрузок и напряженности соревнований, вступление нашей страны в международное олимпийское движение и подготовка к первому участию наших спортсменов в Олимпийских играх вынудили искать новые, более эффективные формы медицинского обеспечения спорта.
В 1946 г. Центральный научно-исследовательский институт физической культуры открыл на базе Центральной клинической больницы МПС первую «клинику здорового человека» (С.П. Летунов, А.Л. Вилковисский), начавшую серьезное изучение характера и особенностей течения заболеваний у спортсменов, а в 1951 г. Министерство здравоохранения СССР издало приказ об организации врачебнофизкультурных диспансеров (ВФД). Их стали открывать во всех республиках СССР, областях, крупных городах и районах России. По прошествии 2-3 лет уже работало 140 диспансеров, а в дальнейшем их число выросло почти до 400.
Создание ВФД заложило основу принципиально новой системы медицинского обеспечения физической культуры и спорта, что, в свою очередь, позволило поднять ее на более высокий уровень. Были реализованы следующие этапы:
- внедрение в практику основы профилактической медицины;
- организация постоянного наблюдения за действующими спортсменами, спортивным резервом, ветеранами спорта;
- проведение комплексных исследований;
- наблюдение за динамикой здоровья и тренированности;
- своевременное выявление нарушений, вызванных неадекватными нагрузками;
- активная помощь в планировании и коррекции тренировочного процесса.
Конец 50-х и 60-70-е годы ХХ в. стали расцветом отечественной спортивной медицины (термин, заменивший термин «врачебный контроль» в 1970 г.). Она сформировалась как самостоятельное направление медицины со своими задачами, методами исследований и организацией.
Отлично прошедший в 1958 г. в Москве XII Юбилейный конгресс ФИМС еще сильнее поднял авторитет спортивной отечественной медицины, чей опыт в дальнейшем был успешно использован во многих странах мира. Советские ученые стали постоянными участниками международных конгрессов по спортивной медицине.
В 1961 г. при Тартуском университете открылся первый в стране факультет первичной подготовки врачей - специалистов по спортивной медицине. И уже первые выпускники 1966 г. полностью оправдали возлагаемые на них надежды: это были высококвалифицированные, хорошо подготовленные спортивные врачи, владеющие всем арсеналом необходимых современных методов исследования.
Для руководства спортивной медицинской службой в Спорткомитете СССР было создано специальное управление. При сборных командах по всем видам спорта организованы комплексные научные группы, в составе которых совместно с тренерами работали спортивные врачи и представители других отраслей спортивной науки.
В системе Комитета по физической культуре и спорту для обслуживания сборных команд была создана специальная медицинская служба «врачи-тренеры» (позднее - отдел медицинского обеспечения). Благодаря двум высшим образованиям (медицинское и физкультурное) специалисты глубже вникали в режим и методику тренировки, активнее участвовали в планировании и коррекции тренировочного процесса. На основе опыта работы комплексных научных групп изучались актуальные медицинские проблемы спорта, разрабатывались методики функциональных исследований, восстановления и повышения работоспособности спортсменов, уточнялись особенности врачебного контроля в детском, юношеском и женском спорте, изучалась специфика медицинского обеспечения различных спортивных специализаций.
В начале 70-х годов было создано специальное научно-практическое объединение для работы с ведущими спортсменами, в которое вошли: лаборатория медицинских проблем высшего спортивного мастерства ВНИИФК, Московский ВФД № 2 и врачи-тренеры сборных команд страны.
Значительно расширились информационная база и возможности научных исследований. Лаборатория врачебного контроля ВНИИФК была преобразована в крупный отдел спортивной медицины с профильными лабораториями: врачебного контроля в спорте, возрастных проблем и массовой физической культуры, функциональной диагностики и клинической биохимии. Несколько позже в лаборатории врачебного контроля были созданы новые подразделения: проблем восстановления, фармакологии и допинг-контроля. Были расширены и медицинские подразделения Ленинградского НИИ физической культуры.
В 1972 г. при Президиуме АМН СССР был создан научный совет по медицинским проблемам физкультуры и спорта, который выполнял большую работу. К 80-м годам подразделения по медико-биологическим проблемам спорта были открыты и в ряде научно-исследовательских институтов системы Министерства здравоохранения СССР (институты питания, фармакологии, кардиологии, эндокринологии, стоматологии), расширена деятельность уже завоевавшего к тому времени большой авторитет в спорте отделения спортивной и балетной травмы Центрального НИИ травматологии и ортопедии (в дальнейшем Центра спортивной и балетной травмы).
Важная роль в развитии советской спортивной медицины принадлежит Н.Д. Граевской, руководившей в 70-е годы ФИМС и научными исследованиями ВНИИФК в области медико-биологических наук. Она внесла большой вклад в признание советской спортивной медицины в мире, способствовала развитию спортивной медицины в олимпийском движении, принимала участие в разработке организационных форм антидопингового контроля и т.д.
Вопросы внешнего дыхания, предпатологии и патологии в спорте широко изучал А.Г. Дембо, исследованием возрастных аспектов спортивной медицины занималась Р.Е. Мотылянская, проблемы спортивной кардиологии разрабатывал В.Л. Карпман. Постепенно сформировалась школа спортивной травматологии во главе с З.С. Мироновой. Огромный вклад в спортивную медицину внесли В.К. Добровольский, Ю.И. Данько, А.М. Ланда, А.Л. Вилковисский, Г.Я. Мгебрешвили, В.Н. Коваленко, Д.Ф. Дешин, Г.А. Минасян и др. В организации медицинского обеспечения физической культуры и спорта особую роль сыграли Г.М. Куколевский, В.А. Зотов, И.А. Крячко, С.М. Иванов, Л.Н. Марков, М.Б. Казаков.
Дальнейшее развитие и усовершенствование советской школы спортивной медицины проводилось научными коллективами, возглавляемыми С.В. Хрущевым, Л.А. Бутченко, А.В. Чаговадзе, С.Б. Тихвинским, Т.Э. Кару, Р.Д. Дибнер, В.В. Матовым, Г.Л. Апанасенко, А.А. Рихсиевой, И.В. Муравовым, В.П. Правосудовым, Р.А. Сванишвили, Д.М. Цверавой, К.М. Ахундовым, Т.Э. Ольм, Н.Д. Граевской, В.Л. Карпманом и др.
И даже в сложных условиях 80-90-х годов ХХ в. российские энтузиасты спортивной медицины и лечебной физической культуры, ветераны и молодые кадры продолжили активную деятельность в надежде сохранить и развить дальше свою специальность. Начал функционировать Российский федеральный центр по спортивной медицине и ЛФК, координирующий научно-практическую работу в этой области, и секция в ученом совете Министерства здравоохранения РФ.
Ситуация изменилась после Олимпийских игр 2001 г., когда была выработана концепция подготовки к следующим Олимпийским играм.
На базе Научно-исследовательского института физкультуры и спорта была создана лаборатория спортивной медицины экстремальных состояний, в задачи которой входили диагностика перенапряжений и реабилитация спортсменов, находящихся в состоянии перетренированности. Впоследствии создали лабораторию спортивной фармакологии, разработали методы оценки эффективности восстановительных и специальных средств, лабораторию медицинского обеспечения национальных команд.
Возобновлено членство Федерации спортивной медицины России в ФИМС.
Принципы организации отечественной спортивной медицины
Медицинское обеспечение людей, занимающихся физической культурой и спортом, осуществляется в нашей стране специализированной врачебно-физкультурной службой (кабинетами и диспансерами) и общей сетью лечебно-профилактических учреждений органов здравоохранения по территориальному и производственному принципу. Квалифицированные и начинающие спортсмены, учащиеся детскоюношеских спортивных школ (ДЮСШ) и СДЮСШ, а также люди старшего возраста должны проходить медицинское обследование не менее двух раз в год.
Кабинеты врачебного контроля - это первичное звено врачебно-физкультурной службы. Они создаются при поликлиниках, учебных заведениях, физкультурных коллективах, спортивных сооружениях, в медицинских санитарных частях предприятий, при здравпунктах и пр.
Врачебно-физкультурный диспансер (ВФД) представляет собой форму организации медицинского обеспечения занимающихся физической культурой и спортом, предусматривающую постоянное активное наблюдение за спортсменами, раннее выявление отклонений в состоянии здоровья и их профилактику, контроль за динамикой функционального состояния и работоспособности в процессе тренировочного процесса, содействие достижению высоких спортивных результатов.
ВФД осуществляют медицинское обеспечение следующих контингентов:
- прикрепленных спортсменов сборных команд республики, города, области;
- учащихся детских и спортивных юношеских школ, а также школ-интернатов спортивного профиля;
- людей, имеющих отклонения в состоянии здоровья;
- также всех нуждающихся.
Кроме этого, в функции ВФД должно входить научно-методическое руководство кабинетами врачебного контроля и работой общей сети лечебно-профилактических учреждений в области физической культуры и спорта.
Люди, подлежащие диспансеризации, не реже одного раза в год обязаны проходить полное и 3-4 раза в год этапное обследование. В промежутках между этими обследованиями в обязанности врача-диспансеризатора входит проведение текущих наблюдений за спортсменами и осуществление необходимой лечебнопрофилактической работы.
Спортсмены сборных команд страны проходят специальное медицинское обследование по программе, состоящей из углубленных, этапных и текущих обследований.
Ежегодное углубленное медицинское обследование членов сборных команд страны осуществляется на базе ведущих ВФД, центров спортивной медицины или крупных диагностических и лечебно-профилактических учреждений системы практического здравоохранения.
Спортсмены и физкультурники, занимающиеся в спортивных секциях, физкультурных коллективах и группах здоровья, должны проходить обследование в кабинетах врачебного контроля, поликлиниках по месту жительства или работы; учащиеся общеобразовательных школ, профессионально-технических училищ, средних и высших учебных заведений - у врачей своих учебных заведений или в обслуживающих их студенческих и районных поликлиниках.
По данным на 2001 г., в стране около 160 полноценных ВФД, а также 200 центров медицинской профилактики, в которых работают около 2000 врачей (из них 1000 сертифицированы) и более 3500 медицинских работников со средним специальным образованием. При отдельных спортивных обществах и организациях действуют центры спортивной медицины.
Работу по медико-биологическому обеспечению спортсменов олимпийских и сборных команд России по отдельным видам спорта и их резерва осуществляет Госкомспорт России и Центр спортивной медицины Олимпийского комитета России совместно со специализированными лечебно-профилактическими учреждениями Министерства здравоохранения РФ.
В настоящее время предлагается создать многоуровневую систему службы спортивной медицины:
- ВФД - скрининговое звено;
- центр медицинского обеспечения спорта высших достижений при крупных лечебно-диагностических объединениях практического здравоохранения;
- отделы спортивной медицины при Олимпийском комитете страны;
- центры судебной спортивной медицины.
Отечественная система подготовки специалистов по спортивной медицине
В настоящее время в рамках российских учебных заведений не существует отдельного образовательного стандарта преддипломной подготовки специалиста по спортивной медицине. На уровне ординатуры ведется подготовка выпускников высших учебных заведений по программам специальности «Лечебная физкультура и спортивная медицина».
В качестве примера рассмотрим подобную программу, разработанную на базе кафедры физических методов лечения и спортивной медицины СанктПетербургского государственного медицинского университета имени академика И.Н. Павлова.
Продолжительность очного обучения в клинической ординатуре составляет 2 года. На основании приказа Министерства здравоохранения и медицинской промышленности РФ от 17 февраля 1993 г. № 23 программа обучения специалистов этого уровня состоит из аудиторной работы и лечебной деятельности, осуществляемой под руководством профессора и преподавательского состава. Время обучения в ординатуре составляет 3456 академических часов: 288 ч аудиторных занятий и 3168 ч самостоятельной работы.
Дисциплины, изучаемые в ходе учебного процесса ординаторами, условно можно разделить на четыре блока. В первый блок входят дисциплины общего характера, касающиеся организационных и управленческих моментов в области здравоохранения. На их изучение отводится около трех кредит-часов, 76 академических часов (табл. 1-3).
Таблица 1-3. Дисциплины общего характера
|
Название дисциплины |
Количество часов |
|
1. Управление в области здравоохранения, экономиrа, менеджмент |
18 |
|
2. Социальное страхование |
10 |
|
3. Поведенческие науки, медицинская этика культурология |
18 |
|
4. Организация работы врача, медицинский сервис, ведение медицинской документации. офис врача |
20 |
|
5. Организация профилактической работы, медицинская информация по специальности |
10 |
|
Итого |
76 |
За 2 года очного обучения в ординатуре студенты проходят профессиональную подготовку по трем основным направлениям:
- лечебная физическая культура (ЛФК);
- спортивная медицина;
- изучение смежных специальностей.
Перечень смежных специальностей может меняться в зависимости от наличия в вузе обучающих кафедр.
Основной объем учебного времени выделен для самостоятельной работы.
Во время профессиональной подготовки по спортивной медицине ординаторы изучают следующие дисциплины в объеме 1139 академических часов (табл. 1-4).
Таблица 1-4. Курс обязательных дисциплин в разделе «Спортивная медицина»
|
Название дисциплины |
Самостоятельная работа |
Аудиторные занятия |
Всего |
|
1. Введение в курс Спортивная медицина |
20 |
2 |
22 |
|
2. Особенности обследования физкультурников и спортсменов |
60 |
8 |
68 |
|
3. Характеристика (функционального состояния организма спортсмена |
190 |
20 |
210 |
|
4. Функциональная диагностика в спортивной медицине |
90 |
10 |
100 |
|
5. Особенности врачебного контроля над людьми разного возраста и пола |
30 |
8 |
38 |
|
6. Врачебные наблюдения в процессе тренировок и соревнований |
100 |
10 |
110 |
|
7. Медицинское обеспечение соревнований |
50 |
2 |
52 |
|
8. Медицинские средства восстановления спортивной работоспособности |
100 |
10 |
110 |
|
9. Применение лекарственных средств спортсменами |
60 |
8 |
68 |
|
10. Спортивный травматизм |
110 |
26 |
136 |
|
11. Заболевания у спортсменов |
109 |
20 |
129 |
|
12. Неотложные состояния в практике спортивной медицины |
80 |
16 |
96 |
|
Итого |
999 |
140 |
1139 |
Примерно в таком же объеме рассчитана учебная нагрузка при изучении дисциплин, объединенных в разделе «Лечебная физическая культура» (табл. 1-5).
Таблица 1-5. Курс дисциплин в разделе «Лечебная физическая культура»
|
Название дисциплины |
Самостоятельная работа |
Аудиторные занятия |
Всего |
|
1. Основы ЛФК |
5 |
5 |
10 |
|
2 ЛФК при заболеваниях сердечно-сосудистой системы |
182 |
16 |
198 |
|
3. ЛФК при заболеваниях органов пищеварения и нарушениях обмена веществ |
48 |
8 |
56 |
|
4. ЛФК при заболеваниях органов дыхания |
182 |
16 |
198 |
|
5. ЛФК при заболеваниях почек и мочевыводящих п/тей |
12 |
6 |
18 |
|
6. ЛФК при нервных болезнях |
134 |
16 |
150 |
|
7. ЛФК при травмах |
134 |
16 |
150 |
|
3. ЛФК при ортопедической патологии |
96 |
10 |
106 |
|
9. ЛФК в абдоминальной и грудной хирургии |
58 |
8 |
66 |
|
10. ЛФК в акушерстве и гинекологии |
42 |
10 |
52 |
|
11. ЛФК в стоматологии |
24 |
8 |
32 |
|
12. ЛФК в педиатрии |
110 |
11 |
121 |
|
Итого |
1027 |
130 |
1157 |
К смежным предметам, входящим во второй блок обязательной профессиональной подготовки, относятся восемь дисциплин. Студентам предлагается изучить их самостоятельно (табл. 1-6).
Таблица 1-6. Курс смежных дисциплин для самостоятельного изучения
|
Название дисциплины |
Академические часы |
|
1. Физиологические основы мышечной деятельности |
48 |
|
2. Биохимия мышечной деятельности |
24 |
|
3. Динамическая анатомия |
24 |
|
4. Теория и методика физического воспитания и спортивной тренировки |
24 |
|
5. Гигиена спортивной тренировки |
20 |
|
6. Детская спортивная медицина |
72 |
|
7. Физиотерапия |
48 |
|
8. Клиническая фармакология |
36 |
|
Итого |
296 |
Третий блок учебного плана составляют специальные дисциплины для самостоятельного изучения. Общее количество времени, отводимого на их изучение, составляет 345 академических часов (табл. 1-7).
Таблица 1-7. Специальные дисциплины для самостоятельного изучения
|
Название дисциплины |
Академические часы |
|
1. Оказание первой помощи |
69 |
|
2 Гериатрическая медицина |
69 |
|
3. Подростковая медицина |
69 |
|
4 Лабораторная диагностика |
69 |
|
5. Медицинская реабилитация |
69 |
|
Итого |
345 |
Четвертый блок учебного плана - 12 нед (432 академических часа) общей учебной нагрузки, выделенных на элективы, куда входят:
- сегментарный массаж;
- точечный массаж;
- мануальная терапия;
- криотерапия;
- лазеротерапия;
- механотерапия.
Список литературы
- Детская спортивная медицина: Руководство для врачей / Под ред. С.Б. Тихвинского, С.В. Хрущева. - М.: Медицина, 1991. - 560 с.
- Журавлева А.И., Граевская Н.Д. Спортивная медицина и лечебная физкультура. - М.: Медицина, 1993. - 432 с.
- Макарова Г.А. Спортивная медицина: Учебник. - М.: Советский спорт, 2002. - 478 с.
- Миронов С.П. Федеральный справочник: Спорт России - становление и развитие спортивной медицины.- С. 599-608.
- Поляев Б.А., Макарова Г.А., Белолипецкая И.А. Зарубежный и отечественный опыт организации службы спортивной медицины и подготовки спортивных врачей. - М.: Советский спорт, 2005. - 152 с.
- Спортивная медицина. Общая патология, врачебный контроль с основами частной патологии: Учебник для институтов физической культуры / Под ред. А.Г. Дембо. - М.: Физкультура и спорт, 1975. - 366 с.
- Спортивная медицина: Учебник для институтов физической культуры / Под ред. В.Л. Карпмана. - М.: Физкультура и спорт, 1987. - 303 с.
Предисловие
В данном руководстве изложены современные представления об особенностях деятельности службы медицинского и медико-биологического обеспечения занимающихся спортом и физической культурой, теоретические основы и практические сведения по проблемам спортивной медицины.
Работа над изданием проводилась при участии ведущих специалистов образовательных, лечебных и научно-исследовательских учреждений страны.
В руководстве изложены вопросы истории и организации, юридические и этические аспекты специальности, много внимания уделено непрерывному послевузовскому профессиональному образованию. Читатель ознакомится с основными направлениями деятельности службы, ее структурой, принципами построения алгоритмов диагностического процесса, функционального и лабораторного тестирования, а также лечебных и восстановительных мероприятий. В руководстве детально освещены механизмы адаптации к физическим нагрузкам, заболевания и травматические повреждения, а также иные патологические состояния, возникающие у спортсменов, - перетренированность, перенапряжение отдельных органов и систем. Представлены и такие важные разделы, как медицинское обеспечение юных спортсменов, а также спортсменов с ограниченными возможностями.
Мы надеемся, что информация, изложенная в руководстве, будет способствовать улучшению качества оказания медицинской помощи спортсменам и лицам, регулярно занимающимся физической культурой. Любые замечания и предложения по совершенствованию данного руководства будут с благодарностью приняты авторами и учтены при переиздании книги.
Участники издания
ГЛАВНЫЕ РЕДАКТОРЫ
- Миронов Сергей Павлович - д-р мед. наук, проф., акад. РАН и РАМН, директор ФГУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова», председатель медицинской комиссии Олимпийского комитета России
- Поляев Борис Александрович - д-р мед. наук, проф., гл. специалист Минздравсоцразвития России по спортивной медицине, президент Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов, зав. кафедрой лечебной физкультуры и спортивной медицины ГБОУ РНИМУ им. Н.И. Пирогова Минздравсоцразвития России
- Макарова Галина Александровна - д-р мед. наук, проф., зав. кафедрой гигиены и спортивной медицины Кубанского государственного университета физической культуры, спорта и туризма, заслуженный деятель науки РФ
НАУЧНЫЙ РЕДАКТОР
- Дидур Михаил Дмитриевич - д-р мед. наук, проф., зав. кафедрой физических методов лечения и спортивной медицины, ректор Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова
РЕЦЕНЗЕНТЫ
- Чоговадзе Афанасий Варламович - д-р мед. наук, проф. кафедры лечебной физкультуры и спортивной медицины Российского государственного медицинского университета, почетный президент Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов
- Шкребко Александр Николаевич - д-р мед. наук, проф., зав. кафедрой лечебной физкультуры и врачебного контроля, проректор по учебной работе Ярославской государственной медицинской академии
АВТОРЫ
- Алексанянц Гайк Дереникович - д-р мед. наук, проф., зав. кафедрой анатомии Кубанского государственного университета физической культуры, спорта и туризма
- Бурмакова Галина Максимовна - д-р мед. наук, старший научный сотрудник ФГУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова»
- Ваваев Александр Владимирович - научный сотрудник лаборатории биохимической инженерии Института экспериментальной кардиологии, создатель и администратор информационного портала по спортивной медицине
- Выходец Игорь Трифанович - канд. мед. наук, зам. директора Государственного казенного учреждения г. Москвы «Центр спортивных инновационных технологий и подготовки сборных команд» Департамента физической культуры и спорта г. Москвы, член Комиссии по спортивному праву Ассоциации юристов России
- Гольдберг Наталья Давыдовна - канд. биол. наук, доц., старший научный сотрудник сектора биохимии спорта ФГБУ «Санкт-Петербургский НИИ физической культуры»
- Гуревич Татьяна Станиславовна - канд. мед. наук, доц. кафедры физических методов лечения и спортивной медицины Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, гл. специалист по детской спортивной медицине и лечебной физкультуре Комитета по здравоохранению правительства Санкт-Петербурга
- Деревоедов Александр Анатольевич - канд. мед. наук, зам. председателя исполнительного совета Национальной антидопинговой организации «РУСАДА»
- Дидур Михаил Дмитриевич - д-р мед. наук, проф., зав. кафедрой физических методов лечения и спортивной медицины, ректор Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова
- Дондуковская Римма Равильевна - канд. мед. наук, научный сотрудник сектора биохимии спорта ФГБУ «Санкт-Петербургский НИИ физической культуры»
- Евдокимова Татьяна Александровна - д-р мед. наук, проф. кафедры физических методов лечения и спортивной медицины Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова
- Ефименко Владимир Николаевич - д-р мед. наук, проф. кафедры гигиены и спортивной медицины Кубанского государственного университета физической культуры, спорта и туризма
- Иванова Галина Евгеньевна - д-р мед. наук, проф. кафедры лечебной физкультуры и спортивной медицины ГБОУ РНИМУ им. Н.И. Пирогова Минздравсоцразвития России, гл. специалист Минздравсоцразвития России по медицинской реабилитации
- Иорданская Фаина Алексеевна - канд. мед. наук, зав. лабораторией функциональной диагностики и врачебного контроля, руководитель комплексной научной группы сборных команд РФ по волейболу, заслуженный врач России
- Кулиненков Олег Семенович - канд. мед. наук, гл. специалист Центра спортивных технологий Москомспорта, врач по спортивной медицине
- Куценко Ирина Игоревна - д-р мед. наук, проф., зав. кафедрой акушерства, гинекологии и перинатологии Кубанского государственного медицинского университета
- Лагода Олег Олегович - канд. мед. наук, зав. отделением мануальной и иглорефлексотерапии муниципального учреждения здравоохранения городской больницы №2 КМЛДО, г. Краснодар
- Локтев Станислав Андреевич - д-р пед. наук, проф. кафедры теории и методики легкой атлетики Кубанского государственного университета физической культуры, спорта и туризма
- Макарова Галина Александровна - д-р мед. наук, проф., зав. кафедрой гигиены и спортивной медицины Кубанского государственного университета физической культуры, спорта и туризма, заслуженный деятель науки РФ
- Миронов Сергей Павлович - д-р мед. наук, проф., акад. РАН и РАМН, директор ФГУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова», председатель медицинской комиссии Олимпийского комитета России
- Мирошникова Юлия Вячеславовна - канд. мед. наук, начальник управления организации спортивной медицины Федерального медико-биологического агентства
- Ниаури Дарико Александровна - д-р мед. наук, проф., зав. кафедрой акушерства и гинекологии Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова
- Никулин Борис Александрович - канд. мед. наук, доц. кафедры медицинской генетики Московского государственного медицинского стоматологического университета, зав. медицинской диагностической лабораторией «Вера»
- Орлецкий Анатолий Корнеевич - д-р мед. наук, проф., ведущий научный сотрудник ФГУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова»
- Парастаев Сергей Андреевич - д-р мед. наук, проф., зам. директора по научно-методической работе ФГУ «Центр лечебной физкультуры и спортивной медицины» Федерального медико-биологического агентства
- Поляев Борис Александрович - д-р мед. наук, проф., гл. специалист Минздравсоцразвития России по спортивной медицине, президент Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов, зав. кафедрой лечебной физкультуры и спортивной медицины ГБОУ РНИМУ им. Н.И. Пирогова Минздравсоцразвития России
- Поляков Сергей Дмитриевич - д-р мед. наук, проф., зав. отделом ЛФК и СМ НИИ профилактической педиатрии и восстановительного лечения Научного центра здоровья детей РАМН
- Сазыкина Елена Ивановна - аспирант кафедры акушерства Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова
- Смоленский Андрей Вадимович - д-р мед. наук, проф., зав. кафедрой спортивной медицины, директор НИИ спортивной медицины Российского государственного университета физической культуры, спорта и туризма
- Степанов Олег Геннадьевич - д-р мед. наук, старший научный сотрудник НИИ проблем физической культуры и спорта при Кубанском государственном университете физической культуры, спорта и туризма
- Цыкунов Михаил Борисович - д-р мед. наук, проф., зав. отделением реабилитации ФГУ «Центральный институт травматологии и ортопедии им. Н.Н. Приорова»
- Юрьев Сергей Юрьевич - ассистент кафедры ультразвуковой диагностики Кубанского государственного медицинского университета
Авторы выражают благодарность за помощь в создании книги:
- Хрущеву Сергею Васильевичу - д-ру мед. наук, проф., гл. редактору научнопрактического журнала «Физкультура в профилактике, лечении и реабилитации»
- Журавлевой Антонине Ивановне - д-ру мед. наук, проф. кафедры физической реабилитации и спортивной медицины Российской медицинской академии последипломного образования
Оценка состояния здоровья при допуске к занятиям спортом
Первоочередной задачей спортивной медицины является реализация максимально эффективной в диагностическом и экспертном плане процедуры оценки состояния здоровья юных и взрослых атлетов при их допуске к занятиям спортом. На сегодняшний день она представляется отечественным специалистам следующим образом:
- диагностировать заболевания и патологические состояния, отнесенные к общепринятым противопоказаниям к занятиям спортом и физической культурой;
- целенаправленно (путем проведения при наличии соответствующих показаний дополнительного обследования) диагностировать хронические заболевания и патологические состояния, которые могут стать причиной внезапной смерти при выполнении физических нагрузок (гипертрофическая кардиомиопатия, аномалии отхождения коронарных сосудов, синдромы предвозбуждения желудочков, Бругада , удлиненного Q-T, слабости синусового узла и др.);
- оценить степени риска при наличии пограничных состояний с учетом специфики вида спорта;
- прогнозировать состояние здоровья в процессе направленной тренировки определенных физических качеств (при этом должны учитываться патологическая наследственная предрасположенность, степень вероятности скрытой патологии, перенесенные ранее заболевания и травмы и т.п.);
- тщательно выявлять очаги хронической инфекции и хронические заболевания;
- рекомендовать перед допуском к занятиям спортом их лечение и обеспечить контроль его результатов.
Перечень основных заболеваний и патологических состояний, препятствующих допуску к занятиям спортом (Макарова Г.А., Краснов А.Б., 2000), приведен ниже.
Этот документ составлен на основании: а) Требования к состоянию здоровья граждан, поступающих на службу в органы внутренних дел, средние училища и медицинские колледжи, учебные заведения, лиц рядового и начальствующего состава органов внутренних дел, б) Перечень медицинских противопоказаний к приему абитуриентов в высшие и средние физкультурные учебные заведения (Комитет по физической культуре и спорту при Совете министров СССР, Управление научно-исследовательской работы и учебных заведений, М.,1971), в) Перечень заболеваний, препятствующих отбору для поступления в общеобразовательные школы спортивного профиля, ДЮСШ, центры подготовки резервов большого спорта (Мотылянская Р.Е. и др., 1988)[5].
I. Все острые и хронические заболевания в стадии обострения
II. Особенности физического развития
- Резко выраженное отставание в физическом развитии, препятствующее выполнению упражнений и нормативов, предусмотренных учебными программами; резкая диспропорция между длиной конечностей и туловища.
- Все виды деформаций верхних конечностей, исключающие или затрудняющие возможность выполнения различных спортивных упражнений.
- Выраженная деформация грудной клетки, затрудняющая функционирование органов грудной полости.
- Выраженная деформация таза, влияющая на статику тела или нарушающая биомеханику ходьбы.
- Укорочение одной нижней конечности более чем на 3 см, даже при полноценной походке; выраженное искривление ног внутрь (Х-образное искривление) или наружу (О-образное искривление) при расстоянии между внутренними мыщелками бедренных костей или внутренними лодыжками большеберцовых костей свыше 12 см (только для взрослых).
III. Нервно-психические заболевания. Травмы центральной и периферической нервной системы
- Психотические и непсихотические психические расстройства вследствие органического поражения головного мозга. Эндогенные психозы: шизофрения и аффективные психозы. Симптоматические психозы и другие психические расстройства экзогенной этиологии. Лица, имеющие легкое кратковременное астеническое состояние после острого заболевания, допускаются к занятиям спортом после полного излечения.
- Реактивные психозы и невротические расстройства. Лица, имевшие острые реакции на стресс, нарушения адаптации и незначительно выраженные невротические расстройства, характеризующиеся в основном эмоциональноволевыми и вегетативными нарушениями, допускаются к занятиям спортом после полного излечения.
- Умственная отсталость.
- Эпилепсия.
- Инфекционные, паразитарные, вирусные заболевания центральной нервной системы (ЦНС) и их последствия. Поражения головного и спинного мозга при общих инфекциях, острых и хронических интоксикациях и их последствия (явления астенизации, нейроциркуляторная дистония, стойкие рассеянные органические знаки).
- Травмы головного и спинного мозга и их последствия.
- Сосудистые заболевания головного и спинного мозга и их последствия (субарахноидальные, внутримозговые и другие внутричерепные кровоизлияния, инфаркт мозга, транзиторная ишемия мозга и др.). Лица с редкими обмороками подлежат углубленному обследованию и лечению. Диагноз «нейроциркуляторная дистония» устанавливается только в тех случаях, когда целенаправленное обследование не выявило других заболеваний, сопровождающихся нарушениями вегетативной нервной системы. Даже при наличии редких обмороков подобные лица не могут быть допущены к занятиям единоборствами, сложнокоординационными, травмоопасными и водными видами спорта.
- Органические заболевания ЦНС (дегенеративные, опухоли головного и спинного мозга, врожденные аномалии и другие нервно-мышечные заболевания).
- Заболевания периферической нервной системы (включая наличие объективных данных без нарушения функций).
- Травмы периферических нервов и их последствия (включая легкие остаточные явления в форме незначительно выраженных нарушений чувствительности или небольшого ослабления мышц, иннервируемых поврежденным нервом).
- Последствия переломов костей черепа (свода черепа, лицевых костей, в том числе нижней и верхней челюсти, других костей) без признаков органического поражения ЦНС, но при наличии инородного тела в полости черепа, а также замещенного или незамещенного дефекта костей свода черепа.
- Временные функциональные расстройства после острых заболеваний и травм центральной или периферической нервной системы, а также их хирургического лечения. Лица, перенесшие закрытую травму головного и спинного мозга при инструментально подтвержденном отсутствии признаков поражения ЦНС могут быть допущены к занятиям спортом не ранее чем через 12 мес после полного излечения (не рекомендуются травмоопасные виды спорта).
IV. Заболевания внутренних органов
- Врожденные и приобретенные пороки сердца.
- Ревматизм, ревматические болезни сердца (ревматический перикардит, миокардит, ревматические пороки клапанов). Неревматические миокардиты, эндокардиты. Другие болезни сердца: кардиомиопатии, органические нарушения сердечного ритма и проводимости, пролапс клапанов (II степень и выше, I степень - при наличии регургитации, миксоматозной дегенерации клапанов, нарушений сердечного ритма, изменений на ЭКГ).
Занятия спортом противопоказаны при:
- частых желудочковых экстрасистолах;
- трепетании и мерцании предсердий;
- полной блокаде одной из ножек пучка Гиса;
- пароксизмальных и хронических рецидивирующих наджелудочковых и желудочковых тахикардиях;
- синдромах удлиненного Q-T, CLC и WPW, провоцирующих нарушения ритма;
- синдроме слабости синусового узла ;
- АВ-блокаде II степени типа Мобитц 2 и АВ-блокаде III степени ;
- значительных неспецифических изменениях реполяризации, свойственных миокардиодистрофии III степени.
- Лица, перенесшие неревматические миокардиты без исхода в миокардиосклероз, при отсутствии нарушений ритма сердца и проводимости, на фоне высокой толерантности к физической нагрузке могут быть допущены к занятиям спортом через 12 мес после полного выздоровления.
- Ишемическая болезнь сердца (ИБС) .
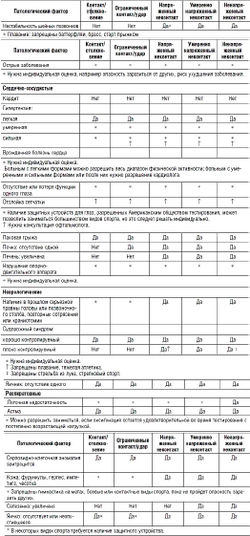
- Нейроциркуляторная дистония (гипертензивного, гипотензивного, кардиального или смешанного типов) - допускаются условно. Принципы экспертной оценки при пограничных состояниях кардиологического профиля приведены в гл. 3.
- Хронические неспецифические заболевания легких и плевры, диссеминированные болезни легких нетуберкулезной этиологии (включая заболевания, сопровождающиеся даже незначительными нарушениями функции дыхания).
- Бронхиальная астма. При отсутствии приступов в течение пяти лет и более, но сохраняющейся измененной реактивности бронхов допуск к занятиям отдельными видами спорта возможен (не рекомендуются виды спорта, направленные на развитие выносливости, зимние виды спорта, а также виды спорта, занятия которыми проходят в залах и связаны с использованием талька, канифоли и т.п.).
- Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения. Язвенная болезнь желудка и двенадцатиперстной кишки в стадии ремиссии с нарушениями функции пищеварения и частыми обострениями в анамнезе. Лица с язвенной болезнью желудка или двенадцатиперстной кишки, находящиеся в течение 6 лет в состоянии ремиссии (без нарушений функции пищеварения), могут быть допущены к занятиям спортом (не рекомендуются виды спорта, направленные на развитие выносливости).
- Другие болезни желудка и двенадцатиперстной кишки, включая аутоиммунный гастрит и особые формы гастритов (гранулематозный, эозинофильный, гипертрофический, лимфоцитарный), болезни желчного пузыря и желчных путей, поджелудочной железы, тонкого и толстого кишечника, со значительными и умеренными нарушениями функций и частыми обострениями. Лица с геликобактерным гастритом могут быть допущены к занятиям спортом после соответствующего лечения. Лица с хроническими гастритами и гастродуоденитами с незначительными нарушениями функции и редкими обострениями, а также дискинезиями желчевыводящих путей с редкими обострениями могут быть допущены к занятиям спортом.
- Хронические заболевания печени (включая доброкачественные гипербилирубинемии), цирроз печени.
- Болезни пищевода (эзофагит, язва - до полного излечения; кардиоспазм, стеноз, дивертикулы - при наличии значительных и умеренных нарушений функции).
- Хронические заболевания почек (хронический гломерулонефрит, хронический первичный пиелонефрит, нефросклероз, нефротический синдром, первично-сморщенная почка, амилоидоз почек, хронический интерстициальный нефрит и другие нефропатии).
- Пиелонефрит (вторичный), гидронефроз, мочекаменная болезнь. Инструментальное удаление или самостоятельное отхождение одиночного камня из мочевыводящих путей (лоханка, мочеточник, мочевой пузырь) без дробления камней мочевыделительной системы, мелкие (до 0,5 см) одиночные конкременты почек и мочеточников, подтвержденные только ультразвуковым исследованием (УЗИ), без патологических изменений в моче, одноили двусторонний нефроптоз I стадии не являются противопоказанием к занятиям спортом.
- Системные заболевания соединительной ткани.
- Заболевания суставов - ревматоидный артрит, артриты, сочетающиеся со спондилоартритом, анкилозирующий спондилоартрит, остеоартроз, метаболические артриты, последствия инфекционных артритов. Перенесшие реактивный артрит с полным обратным развитием могут быть допущены к занятиям спортом через 6 мес после полного излечения.
- Системные васкулиты.
- Болезни крови и кроветворных органов. Лица, имеющие временные функциональные расстройства после несистемных болезней крови, допускаются к занятиям спортом после полного излечения.
- Стойкие изменения состава периферической крови (количество лейкоцитов менее 4,0×109/л или более 9,0×109/л, количество тромбоцитов менее 180,0×109/л, содержание гемоглобина менее 120 г/л).
- Злокачественные новообразования лимфоидной, кроветворной и родственных тканей: лимфо-, миело-, ретикулосаркомы, лейкозы, лимфозы, лимфогранулематоз, парапротеинемические гемобластозы (включая состояния после хирургического лечения, лучевой и цитостатической терапии).
- Острая лучевая болезнь любой степени тяжести в анамнезе, а также полученная ранее при аварии или случайном облучении доза излучения, превышающая годовую предельно допустимую дозу в пять раз (в соответствии с нормами радиационной безопасности - 76/87).
- Эндокринные болезни, расстройства питания и обмена веществ (простой зоб, нетоксический узловой зоб, тиреотоксикоз, тиреоидит, гипотиреоз, сахарный диабет, акромегалия, болезни околощитовидных желез, надпочечников, подагра, ожирение II-III степени).
V. Хирургические заболевания
- Болезни позвоночника и их последствия (спондилез и связанные с ним состояния, болезни межпозвонковых дисков, другие болезни позвоночника, выраженные нарушения положения позвоночника в сагиттальной плоскости: кифоз рахитический, кифоз туберкулезный, болезнь Шейерманна-Мау, болезнь Кальве; сколиотическая болезнь, явления выраженной нестабильности). Лица с нефиксированным искривлением позвоночника во фронтальной плоскости (сколиотическая осанка) и начальными признаками межпозвонкового остеохондроза с бессимптомным течением могут быть допущены к занятиям симметричными видами спорта.
- Последствия переломов позвоночника, грудной клетки, верхних и нижних конечностей, таза, сопровождающиеся нарушениями функций.
- Болезни и последствия повреждений аорты, магистральных и периферических артерий и вен, лимфатических сосудов: облитерирующий эндартериит, аневризмы, флебиты, флеботромбозы, варикозная и посттромботическая болезнь, слоновость (лимфедема), варикозное расширение вен семенного канатика (средней и значительной степени выраженности); ангиотрофоневрозы, гемангиомы.
- Хирургические болезни и поражения крупных суставов, костей и хрящей, остеопатии и приобретенные костно-мышечные деформации (внутрисуставные поражения, остеомиелит, периостит, другие поражения костей, деформирующий остеит и остеопатии, остеохондропатии, стойкие контрактуры суставов, другие болезни и поражения суставов, костей и хрящей). При болезни Осгуда-Шляттера вопрос о возможности допуска к занятиям спортом решается индивидуально.
- Застарелые или привычные вывихи в крупных суставах, возникающие при незначительных физических нагрузках.
- Дефекты или отсутствие пальцев рук, нарушающие функции кисти.
- Дефекты или отсутствие пальцев стопы, нарушающие полноценную опороспособность, затрудняющие ходьбу и ношение обуви (обычной и спортивной). За отсутствие пальца на стопе считается отсутствие его на уровне плюснефалангового сустава. Полное сведение или неподвижность пальца считается как его отсутствие.
- Плоскостопие и другие деформации стопы со значительными и умеренными нарушениями ее функций. При наличии плоскостопия II степени на одной ноге и плоскостопия I степени на другой ноге заключение выносится по плоскостопию II степени. Лица с плоскостопием I степени, а также II степени без артроза в таранно-ладьевидных сочленениях могут быть допущены к занятиям спортом.
- Грыжа (паховая, бедренная, пупочная), другие грыжи брюшной полости. Расширение одного или обоих паховых колец с явно ощущаемым в момент кольцевого обследования выпячиванием содержимого брюшной полости при натуживании - до полного излечения. Небольшая пупочная грыжа, предбрюшинный жировик белой линии живота, а также расширение паховых колец без грыжевого выпячивания при физической нагрузке и натуживании не являются противопоказанием к занятиям спортом.
- Геморрой с частыми обострениями и вторичной анемией, выпадением узлов II-III стадии. Рецидивирующие трещины заднего прохода.
- Лица, перенесшие оперативные вмешательства по поводу варикозного расширения вен нижних конечностей, вен семенного канатика, геморроидальных вен, трещин заднего прохода, могут быть допущены к занятиям спортом, если по истечении одного года после операции отсутствуют признаки рецидива заболевания и расстройств местного кровообращения.
- Выпячивание всех слоев стенки прямой кишки при натуживании.
- Последствия травм кожи и подкожной клетчатки, сопровождающиеся нарушениями двигательных функций или затрудняющие ношение спортивной одежды, обуви или снаряжения.
- Неокрепшие рубцы после операций и повреждений, по своей локализации затрудняющие выполнение физических упражнений; рубцы, склонные к изъязвлению; рубцы, спаянные с подлежащими тканями и препятствующие движениям в том или ином суставе при выполнении физических упражнений.
- Заболевания грудных желез.
- Злокачественные новообразования всех локализаций.
- Доброкачественные новообразования - до полного излечения. Лица, имеющие временные функциональные расстройства после хирургического лечения доброкачественных новообразований, допускаются к занятиям спортом после полного излечения.
VI. Травмы и заболевания ЛОР-органов
- Болезни и повреждения гортани, шейного отдела трахеи, сопровождающиеся даже незначительными нарушениями дыхательной и голосовой функций.
- Искривление носовой перегородки с выраженным нарушением носового дыхания (операция в подобных случаях проводится в возрасте не моложе 15 лет).
- Болезни наружного уха - до полного излечения.
- Заболевания евстахиевой трубы - до полного излечения.
- Гнойный одноили двусторонний эпитимпанит или мезатимпанит во всех формах и стадиях.
- Стойкие остаточные явления перенесенного отита (стойкие рубцовые изменения барабанной перепонки, наличие перфорации барабанной перепонки).
- Отосклероз, лабиринтопатия, кохлеарный неврит и другие причины глухоты или стойкого понижения слуха на одно или оба уха (в норме на оба уха восприятие шепотной речи должно быть на расстоянии 6 м, минимально допустимое снижение этого расстояния до 4 м).
- Нарушение проходимости евстахиевой трубы и расстройство барофункции уха.
- Вестибулярно-вегетативные расстройства, даже в умеренно выраженной степени.
- Заболевания придаточных пазух носа - до полного излечения.
- Деформации и хронические изменения в состоянии тканей носа, полости рта, глотки, гортани и трахеи, сопровождающиеся нарушениями дыхательной функции.
- Болезни верхних дыхательных путей (полипы полости носа, аденоиды, декомпенсированная форма хронического тонзиллита) - до полного излечения. Под хроническим декомпенсированным тонзиллитом принято понимать форму хронического тонзиллита, характеризующуюся частыми обострениями (2 и более в год), наличием тонзиллогенной интоксикации (субфебрилитет, быстрая утомляемость, вялость, недомогание, изменения со стороны внутренних органов), вовлечением в воспалительный процесс околоминдаликовой ткани, регионарных лимфоузлов (паратонзиллярный абсцесс, регионарный лимфаденит). К объективным признакам хронического декомпенсированного тонзиллита относятся: выделение гноя или казеозных пробок из лакун при надавливании шпателем на миндалину или при ее зондировании, грубые рубцы на небных миндалинах, гиперемия и отечность небных дужек и сращение их с миндалинами, наличие в подэпителиальном слое нагноившихся фолликулов, увеличение лимфатических узлов по переднему краю грудинно-ключично-сосцевидных мышц.
- Озена.
- Полное отсутствие обоняния (аносмия).
- Лица, имеющие временные функциональные расстройства после обострения хронических заболеваний ЛОР-органов, их травм и хирургического лечения, допускаются к занятиям спортом после полного излечения.
VII. Травмы и заболевания глаз
- Лагофтальм, заворот век и рост ресниц по направлению к глазному яблоку (трихиаз), вызывающий постоянное раздражение глаз; выворот век, нарушающий функцию глаза, сращение век между собой или с глазным яблоком, препятствующее или ограничивающее движение глаз и нарушающее функцию зрения, хотя бы одного глаза.
- Птоз века, нарушающий функцию зрения одного или обоих глаз.
- Упорное неизлечимое слезотечение вследствие заболевания слезных путей.
- Хронические заболевания конъюнктивы, роговицы, увеального тракта и сетчатки воспалительного или дегенеративного характера с частыми обострениями.
- Заболевания зрительного нерва.
- Атрофия зрительного нерва.
- Выраженная врожденная и приобретенная (в том числе травматическая) катаракта.
- Помутнение, деструкция стекловидного тела.
- Врожденные и приобретенные дефекты развития оболочек глаза, нарушающие функцию зрения.
- Афакия.
- Изменения на глазном дне.
- Состояния после проникающего ранения глаза.
- Инородное тело в глазе, не показанное к извлечению.
- Ограничение поля зрения одного или обоих глаз более чем на 20?.
- Нарушения двигательного аппарата глаз.
- Выраженный нистагм глазного яблока при значительном снижении остроты зрения.
- Содружественное косоглазие более 20? - вопрос о допуске решается индивидуально.
- Нарушения цветоощущения - вопрос о допуске решается индивидуально в зависимости от специфики избранного вида спорта.
- Аномалии рефракции: общий вариант - острота зрения: а) менее 0,6 Д на оба глаза (без коррекции); б) не менее 0,6 Д на лучший и 0,3 Д на худший глаз (без коррекции).
- При дальнозоркости вопрос о занятиях физической культурой и спортом решается в зависимости от остроты зрения и возможности пользоваться коррекцией.
Небольшим степеням дальнозоркости, как правило, свойственна высокая (без коррекции) острота зрения: 1,0 или 0,9-0,8 Д. При подобной остроте зрения и дальнозоркости небольших степеней возможны занятия всеми видами спорта.
Люди, имеющие дальнозоркость +4,0 Д и выше, при снижении относительной остроты зрения, когда коррекция является обязательной, могут быть допущены к занятиям только теми видами спорта, где допустимо использование очков. При этом очки должны быть легкими, прочно фиксированными, обладать высокими оптическими свойствами, а в летнее время иметь желто-зеленые светофильтры.
В случае дальнозоркости высоких степеней (выше +6,0 Д), которая обычно встречается при микрофтальме с тенденцией к возникновению отслойки, занятия спортом противопоказаны.
При дальнозорком и близоруком астигматизме слабых степеней и относительно высокой остроте зрения возможны занятия всеми видами спорта.
VIII. Стоматологические заболевания
- Нарушения развития и прорезывания зубов: отсутствие 10 и более зубов на одной челюсти или замещение их съемным протезом, отсутствие 8 коренных зубов на одной челюсти, отсутствие 4 коренных зубов на верхней челюсти с одной стороны и 4 коренных зубов на нижней челюсти с другой стороны или замещение их съемными протезами.
- Челюстно-лицевые аномалии, другие болезни зубов и их опорного аппарата, болезни челюстей со значительными и умеренными нарушениями дыхательной, обонятельной, жевательной, глотательной и речевой функций.
- Болезни твердых зубов, пульпы и периапикальных тканей, десен и пародонта, слюнных желез, языка и слизистой полости рта, не поддающиеся лечению.
IХ. Кожные и венерические заболевания
- Инфекции и другие воспалительные болезни кожи и подкожной клетчатки, трудно поддающиеся лечению; распространенные формы хронической экземы, диффузный нейродермит с распространенной лихенификацией, пузырчатка, герпетиформный дерматит, распространенный псориаз, распространенная абсцедирующая и хроническая язвенная пиодермия, ограниченные и часто рецидивирующие формы экземы, диффузный нейродермит с очаговой лихенификацией кожного покрова, дискоидная красная волчанка, фотодерматиты.
- Другие болезни кожи и подкожной клетчатки: хроническая крапивница, рецидивирующий отек Квинке , ограниченная склеродермия.
- Болезнь, вызываемая вирусом иммунодефицита человека (ВИЧ), включая ВИЧ-инфицирование.
- Сифилис и другие венерические болезни: третичный, врожденный сифилис; первичный, вторичный и скрытый сифилис при замедленной негативации классических серологических реакций. Лица с первичным, вторичным, скрытым сифилисом, гонореей и другими венерическими болезнями (мягкий шанкр, лимфатическая лимфогранулема, паховая гранулема, негонококковые уретриты) могут быть допущены к занятиям спортом после проведения контроля излеченности и снятия с диспансерного учета.
- Микозы: актиомикоз, кандидоз внутренних органов, кокцидиоидоз, гистоплазмоз, бластомикозные инфекции, споротрихоз, хромомикоз, мицетомы. Лица, страдающие дерматофитиями, вызванными грибами (микроспорум, эпидермофития, трихофитон), могут быть допущены к занятиям спортом после проведения контроля излеченности и снятия с диспансерного учета.
X. Заболевания половой системы
- Заболевания мужских половых органов (гиперплазия, воспалительные и другие болезни предстательной железы; водянка яичка, орхит и эпидидимит; гипертрофия крайней плоти и фимоз; болезни полового члена; водянка яичка или семенного канатика; нахождение обоих яичек в брюшной полости или паховых каналах; другие болезни мужских половых органов) со значительными и умеренными нарушениями функций. При наличии заболеваний, поддающихся консервативному или оперативному лечению, - до их полного излечения.
- Воспалительные заболевания женских половых органов (вульвы, влагалища, бартолиниевых желез, яичников, маточных труб, матки, тазовой клетчатки, брюшины) - до полного излечения.
- Выраженное варикозное расширение вен в области вульвы.
- Крауроз вульвы.
- Генитальный и экстрагенитальный эндометриоз.
- Выраженные нарушения положения женских половых органов.
- Резко выраженные или сопровождающиеся нарушением функций пороки развития и недоразвитие женской половой сферы (выраженный инфантилизм органов), гермафродитизм.
- Опущение или частичное выпадение женских половых органов.
- Стойкие нарушения менструальной функции.
XI. Инфекционные заболевания
- Инфекционные и паразитарные болезни: кишечные инфекции, бактериальные зоонозы, бактериальные и вирусные болезни, в том числе передаваемые членистоногими, болезни, вызываемые хламидиями, риккетсиозы и другие болезни, не поддающиеся или трудно поддающиеся лечению, включая временные функциональные расстройства после острых инфекционных и паразитарных болезней. При наличии положительных серологических или аллергологических реакций (Райта, Хеддельсона, Бюрне) без клинических проявлений бруцеллеза вопрос о допуске к занятиям спортом решается индивидуально. Носительство поверхностного (австралийского) антигена вирусного гепатита В является основанием для детального обследования с целью исключения скрыто протекающего хронического заболевания печени. Лица, переболевшие вирусным гепатитом, брюшным тифом, паратифами, при отсутствии у них нарушений функций печени и желудочно-кишечного тракта (ЖКТ) могут быть допущены к занятиям спортом, но не ранее чем через 6 мес после окончания стационарного лечения (не показаны виды спорта, направленные на развитие выносливости).
- Туберкулез органов дыхания: легких, бронхов, внутригрудных лимфатических узлов, плевры, в том числе неактивный при малых остаточных изменениях после перенесенного заболевания, включая спонтанно излеченный туберкулез. Наличие единичных мелких петрификатов в легких или внутригрудных лимфатических узлах не является противопоказанием к занятиям спортом.
- Туберкулез внегрудной локализации: периферических и брыжеечных лимфатических узлов, перикарда, брюшины, кишечника, костей и суставов, мочеполовых органов, глаз, кожи, других органов. Лица с неактивным туберкулезом органов дыхания и внегрудных локализаций, т.е. при отсутствии признаков активности после завершения лечения в течение 5 лет, снятия с диспансерного учета и отсутствии любых остаточных изменений, могут быть допущены к занятиям спортом.
- Лепра.
Противопоказания к занятиям спортом с учетом степени их контактности с позиции зарубежных специалистов приведены в табл. 2-1.
Примечания к табл. 2-1: Контакт/столкновение: бокс, хоккей на траве, американский футбол, хоккей на льду, лакросс, боевые виды, родео, европейский футбол, борьба. Ограниченный контакт/удар: бейсбол, баскетбол, велосипедный спорт, прыжки в воду, легкоатлетические прыжки (в высоту, с шестом, тройной), гимнастика, верховая езда. Напряженный неконтакт: аэробика, восхождения, танцы, фехтование, легкоатлетические метания (диск, копье, ядро), спортивная ходьба (соревнования). Умеренно напряженный неконтакт: бадминтон, керлинг, бег в разминочном темпе, настольный теннис. Ненапряженный неконтакт: стрельба из лука, гольф, стрелковый спорт, спортивная ходьба.
Ежегодное углубленное медицинское обследование спортсменов
В допуске к занятиям спортом и ежегодном углубленном медицинском обследовании спортсменов должны принимать участие следующие специалисты:
- врач по спортивной медицине;
- кардиолог;
- хирург ортопед-травматолог;
- невролог;
- стоматолог;
- оториноларинголог;
- окулист;
- гинеколог (уролог);
- дерматолог;
- эндокринолог;
- психоневролог.
При необходимости могут быть назначены также консультации врачей другого профиля.
Комплекс обследований спортсменов должен включать следующее.
- Анамнез.
- Анкетирование спортсменов или их родителей, когда речь идет о юных атлетах.
- Оценку в детском и юношеском спорте физического развития, темпов биологического и полового созревания.
- Определение маркеров дисплазии соединительной ткани.
- Осмотр врача - специалиста по спортивной медицине.
- Осмотр врачей-специалистов (см. выше).
- ЭКГ.
- Эхокардиографию (ЭхоКГ).
- Рентгенографию органов грудной клетки.
- УЗИ внутренних органов (щитовидная железа, печень, желчный пузырь, почки, органы малого таза)
- УЗИ молочных желез у спортсменок, занимающихся травмоопасными видами спорта, поскольку в последние годы наблюдается устойчивая тенденция к росту патологии молочных желез (в том числе онкологической) и подтверждено отсутствие возрастных ограничений этого процесса.
- Клинический и биохимический анализ крови.
- Исследование гормонального спектра.
- Коагулограмму.
- Исследование крови на пищевую аллергию.
- Клинический анализ мочи.
- Цитологическое исследование уретрального содержимого.
- Тестирование всех высококвалифицированных атлетов, специализирующихся в видах спорта, направленных на преимущественное развитие выносливости, на наличие бронхоспазма физического усилия, что позволяет избежать серьезных осложнений при проведении допинг-контроля.
- Исследование на половые инфекции.
- Исследование иммунограммы.
- Определение в детском и юношеском спорте общей физической работоспособности в при помощи степили велоэргометрического теста PWC170.
- У представителей видов спорта, развивающих выносливость, следует углубленно оценивать состояние кардиореспираторной системы и уровня энергообеспечения.
- У представителей игровых, сложнокоординационных видов спорта и спортивных единоборств - функциональное состояние центральной и вегетативной нервной системы, а также анализаторов.
- При наличии медицинских показаний проводятся дополнительные функционально-диагностические и лабораторные исследования.
Необходимость ежегодного обследования спортсменов на сифилис, СПИД, вирусоносительство гепатитов и урогенитальные инфекции, передаваемые половым путем, определяется тем, что они представляют группу риска по данным заболеваниям (табл. 2-2).
Таблица 2-2. Факторы риска инфицирования ВИЧ в профессиональном спорте (Емельянова Б.А. и др., 1997)
№
п/п
|
Факторы профессионального риска |
Количество человек. % | ||||||
|
Спортсмены |
Контроль |
Различие | |||||
|
Муж. |
Жен |
Муж. |
Жен. |
Муж. |
Жен. | ||
|
1 |
Повышенная мобильность (относительное число лиц с количеством разъездов по разным городам более 3 в год) |
100 |
100 |
27 |
22 |
+ |
+ |
|
2 |
Проживание вне дома и семьи более 3 мес в год |
100 |
100 |
15 |
12 |
+ |
+ |
|
Заболеваемость (более 3 раз в год): | |||||||
|
инфекции органов дыхания и слуха (ангины. ОРВИ пневмонии, бронхиты и тп.) |
95 |
97 |
22 |
25 |
+ |
+ | |
|
половые болезни (уретриты, простатиты, кольпиты аднекситы; |
30 |
70 |
18 |
40 |
+ |
+ | |
|
хронический гепатит В (СПИД-ассоциированная инфекция) |
10 |
8 |
4 |
3 |
+ |
+ | |
|
травматизм |
100 |
80 |
16 |
14 |
+ |
+ | |
|
4 |
Сексуальное поведение: | ||||||
|
гетеросексуальное (более 5 партнеров в год) |
60 |
47 |
45 |
50 |
- |
- | |
|
бисексуальное (допускают) |
15 |
25 |
20 |
27 |
- |
- | |
|
гомосексуальное (допускают) |
5 |
10 |
2 |
3 |
+ |
+ | |
|
5 |
Инъекционные вмешательства: | ||||||
|
инъекция лекарств (более 10 раз в год) |
100 |
100 |
8 |
12 |
+ |
+ | |
|
введение допингов |
40 |
Отр |
2 |
Отр. |
+ |
+ | |
|
6 |
Наркологический статус: | ||||||
|
пробовали наркотики |
3 |
18 |
40 |
60 |
- |
+ | |
|
прием алкоголя (чаще 2 раз в месяц) |
10 |
8 |
74 |
65 |
+ |
+ | |
Примечания: существенно (+) - более 20%; несущественно (-) - менее 20%; отр. - отрицают.
Установлено (Емельянова Б.А. и др., 1997), что проживание вне семьи и оторванность от дома (переезды из города в город, выезды в зарубежные страны для участия в соревнованиях) у спортсменов в 5-6 раз выше, чем в группе сравнения.
У них выявлено значительное количество половых инфекций, а вирусоносительство гепатита В более чем в 2-3 раза превышает таковое в группе сравнения.
Показано также, что в спортивной среде высока (не меньше, чем в группе контроля) частота гетеросексуальной смены партнеров, наблюдаются наличие гомосексуальных контактов, прием наркотиков и алкоголя.
При этом у спортсменов зарегистрирована высокая инфекционная заболеваемость (в основном органов дыхания, слуха, частые острые респираторные вирусные инфекции и грипп), а также подтверждено отчетливое снижение иммунитета в тренировочном и соревновательном периодах.
Следует иметь в виду также, что практически все спортсмены высшей квалификации подвержены повреждениям опорно-двигательного аппарата, которые часто сопровождаются нарушениями целостности кожных покровов. Это предопределяет использование в лечебных целях инъекционного введения препаратов, что является еще одним профессиональным фактором риска заражения СПИДом.
Отдельно необходимо отметить опасность инъекционных способов введения препаратов, использующихся в целях ускорения процессов постнагрузочного восстановления и повышения физической работоспособности. Медицинская комиссия МОКа уже сообщает об имеющихся случаях инъекционного распространения СПИДа среди членов сборных команд ряда стран.
Среди факторов риска следует особо выделить виды спорта, в которых вероятен перенос крови между соперниками. При почти всеобщем мелком травматизме, наличии трещин, ссадин, повреждений кожных покровов и слизистых, а также гнойничковых поражений кожи облегчена возможность попадания вируса в организм, т.е. имеются открытые входные ворота инфекции при плотном контакте атлетов. Так, в боксе, если у спортсмена разбит нос или губа, он вытирает их перчаткой и этой же перчаткой, испачканной кровью, наносит удар сопернику в глаз, рассеченную бровь или другое поврежденное место. В борьбе особо опасно наличие ссадин, царапин, гнойничковых поражений кожи при телесных контактах атлетов. В штанге и гимнастике часты срывы кожи на руках, и кровь, оставленная на снаряде, «вдавливается» в трещину или рану на руке другого атлета. Подобные мелкие травмы характерны для 80-90% спортсменов высших квалификаций.
Близость эпидемиологии гепатита В и СПИДа позволяет выявить общую закономерность в распространении возбудителей этих инфекций.
Для представителей Африки, Азии и Америки показано также исследование крови на паразитологическое носительство.
При подписании контрактов со спортсменами целесообразно дополнять вышеперечисленный комплекс исследований анализом мочи на содержание наркотических средств (амфетамины, марихуана, кокаин, героин).
ВИЧ-инфекцию, гепатит С в активной фазе, генерализованные формы инфекций, передающихся половым путем, употребление спортсменом тяжелых наркотиков относят к патологии, препятствующей подписанию контракта.
Оценка состояния здоровья в практике спортивной медицины осуществляется согласно следующим градациям:
- здоров;
- практически здоров (с отклонениями в состоянии здоровья или заболеваниями, которые хорошо компенсированы, вне обострения и не ограничивают выполнение тренировочных и соревновательных нагрузок в полном объеме);
- имеет заболевания, требующие лечения и ограничивающие тренировочный процесс;
- имеет заболевания, требующие отстранения (кратковременного или длительного) от занятий спортом.
Пограничные цифры артериального давления. Пограничная артериальная гипертензия
Проблема ранней диагностики, профилактики и лечения артериальной гипертензии занимает приоритетное положение в спортивной кардиологии. Это связано с высокой распространенностью артериальной гипертензии, регистрируемой у школьников (от 8 до 25%), а также с возможностью трансформации артериальной гипертензии в ишемическую и гипертоническую болезни, являющиеся основной причной инвалидизации и смертности взрослого населения. У каждого третьего ребенка с артериальной гипертензией в дальнейшем возможно формирование гипертонической болезни.
Согласно современным представлениям под пограничной артериальной гипертензией (ПАГ) понимают такую разновидность артериальной гипертензии (АГ), при которой систолическое и/или диастолическое давление спонтанно колеблется в разное время от нормальных величин до верхнего уровня пограничной зоны.
В основе артериальной гипертензии у детей и подростков, как правило, лежит вегетативная дисфункция и тесно связанное с ней хроническое психоэмоциональное напряжение. Избыточная реактивность на психоэмоциональное напряжение является важным маркером развития стойкой артериальной гипертензии. В связи с этим изучение реактивности сердечно-сосудистой системы в условиях тестов, моделирующих психоэмоциональное напряжение, является важным критерием выделения группы риска по развитию артериальной гипертензии.
Установлено, что генетические факторы определяют 38% фенотипической изменчивости систолического и 42% диастолического АД.
Вклад систематических средовых факторов (общесемейные средовые влияния и влияние наследственности со стороны матери) в уровень АД значительно больше в группе детей пробандов с повышенным АД (13,0 и 21,3% для систолического, 19,5 и 4% для диастолического АД).
Предполагают, что каждый человек наследует определенные характеристики функционирования вегетативной нервной системы, которые, в свою очередь, тесно сопряжены с личностными особенностями, способствующими формированию соматической патологии. Под влиянием отрицательных психоэмоциональных воздействий, которые среди экзогенных факторов играют ведущую роль в генезе АГ, такие личностные особенности, как тревожность, депрессия, страх, включаются в патогенетические механизмы через усиление симпатико-адреналовой активности.
Не меньшее внимание уделяется также связи развития АГ с потреблением поваренной соли.
По некоторым данным, одним из прогностических факторов развития АГ у детей и подростков является содержание мочевой кислоты в сыворотке крови.
Основными факторами риска возникновения пограничной артериальной гипертензии являются следующие:
- психическая травматизация, нервные перегрузки;
- наличие очагов хронической инфекции (хронический тонзиллит, синусит и др.);
- наследственная предрасположенность по артериальной гипертензии;
- физическое перенапряжение;
- эндокринные дисфункции;
- избыточная масса тела;
- повышенное потребление в пищу поваренной соли;
- употребление алкоголя, курение;
- ятрогения.
Оценка уровня АД у юных спортсменов представляет довольно сложный процесс, так как речь идет о растущем организме, что обусловливает необходимость соотнесения уровня АД с возрастом и степенью полового созревания; даже при одинаковом возрасте антропометрические показатели у детей и подростков резко отличаются, и игнорировать это неправомерно.
Основные жалобы при ПАГ могут быть разделены на три группы: обусловленные нарушениями сосудистой системы (головные боли, головокружение, мелькание мушек, туман перед глазами), кардиальные (кардиалгии, сердцебиение) и невротические (раздражительность, неустойчивость настроения, нарушения сна и др.).
При объективном обследовании выявляют минимальные изменения: признаки вегетативной дисфункции (эмоциональная лабильность, гипергидроз, усиленный смешанный дермографизм и др.), проявления симпатикотонии (лабильность пульса, наклонность к тахикардии, громкие тоны сердца, блеск глаз).
При физикальном обследовании (перкуссия, пальпация, аускультация) изменений со стороны сердца, как правило, не выявляют.
Транзиторная АГ (в пределах пограничной АГ, установленных ВОЗ) является главным критерием ПАГ. Характерны лабильность пульса и уровня АД. Отмечено преимущественное повышение систолического АД.
О наличии ПАГ представляется возможным говорить в тех случаях, когда при троекратном измерении АД в разные дни величины АД ни разу не превышают уровень ПАГ, а в двух из трех измерений значения систолического и/или диастолического АД оказываются в пограничной зоне.
Обычное ЭКГ-исследование у подобных пациентов не позволяет выявить существенных изменений.
При проведении ВЭМ-пробы регистрируют быстрое повышение систолического АД. При этом уровень диастолического АД остается прежним или снижается по мере возрастания физической нагрузки.
При использовании эхокардиографического метода установлено повышение сократительной способности миокарда левого желудочка (возрастание фракции выброса, скорости циркулярного сокращения миокарда). Признаки гипертрофии миокарда, как правило, отсутствуют, однако в ряде случаев выявляют не только функциональные, но и органические изменения сердечной мышцы, опережающие появление электрокардиографических признаков перегрузки и гипертрофии миокарда левого желудочка.
А.Г. Автандилов (1998) предложил 10 основных, наиболее значимых эхокардиографических признаков, имеющих наибольшие информационные показатели в плане дифференциальной диагностики нейроциркуляторной дистонии и гипертонической болезни в подростковом возрасте.
Рейтинговый порядок диагностических признаков гипертонической болезни следующий (табл. 5):
- изгоняемый объем крови из левого предсердия;
- объем левого предсердия в диастолу;
- давление в левом желудочке в систолу;
- толщина межжелудочковой перегородки;
- объем левого предсердия;
- масса миокарда левого желудочка (ММЛЖ);
- отношение ММЛЖ/КДО (объем левого желудочка в диастолу);
- толщина миокарда левого желудочка в диастолу и размер левого предсердия;
- показатель ММЛЖ/м2 тела.
Установлено, что для мальчиков наибольшей предсказательной силой в отношении будущего уровня АД обладают исходное АД, изменения массы тела и АД матери, для девочек - первичное АД, изменения массы тела и АД обоих родителей. Для молодого возраста стабильная АГ нехарактерна, но у детей, имеющих АД выше среднего уровня, с возрастом сохраняется тенденция к наличию повышенного АД. Трекинг повышенного систолического АД наблюдается как у мальчиков, так и у девочек. В отношении диастолического АД трекинг не выявлен. У мальчиков отмечена тесная прямая связь между трекингом систолического АД и массой тела.
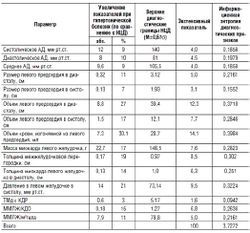
Появление электрокардиографических признаков гипертрофии левого желудочка, характерных изменений сосудов глазного дна, нарушений мозговой гемодинамики и вовлечение в процесс почек дают основание для установления диагноза гипертонической болезни II стадии. В диагностике гипертонической болезни I стадии перечисленные выше симптомы помощи не оказывают.
Экспертная оценка. Решение вопроса о продолжении квалифицированным спортсменом тренировочных занятий возможно только при условии проведения всестороннего клинического и инструментального обследования, обязательно включающего ЭКГ с нагрузкой и ЭхоКГ. В тех случаях, когда ЭхоКГ не выявляет признаков выраженной гипертрофии и/или нарушений диастолической функции, а при пробе с нагрузкой не выявляются патологические реакции аппарата кровообращения или нарушения электрогенеза миокарда и аритмии сердца, может быть разрешено продолжение тренировок при условии постоянного врачебного наблюдения.
Лица со стойкой артериальной гипертензией от занятий спортом отстраняются. Тактика продолжения тренировок на фоне гипотензивной терапии является ошибочной и опасной (Земцовский Э.В., 1995).
Артериальная гипотензия
Артериальная гипотензия представляет собой понижение систолического и/или диастолического АД за пределы возрастной нормы (у детей - ниже 5-го центиля). Кратковременное и умеренное понижение АД у здоровых людей может быть связано с его естественными колебаниями в зависимости от положения тела, суточного биоритма, приема пищи, физического и психического утомления, пребывания в душном помещении и т.д. Нарушения равновесия в активности нейроэндокринных систем регуляции сосудистого тонуса в большинстве случаев также приводят к снижению уровня АД.
Физиологическая артериальная гипотензия - изолированное снижение АД, которое не сопровождается жалобами и падением работоспособности. Она может наблюдаться у спортсменов высокого класса при адаптации организма к условиям высокогорья, тропическому климату. При низком АД без других проявлений следует иметь в виду артериальную гипотензию, являющуюся конституциональной особенностью людей с подчеркнутой парасимпатикотонией.
Патологическая артериальная гипотензия (первичная артериальная гипотензия, нейроциркуляторная гипотензия) может протекать в виде гипотензии с обратимым или стойким (гипотоническая болезнь) течением с ортостатическим синдромом. Симптоматическая гипотензия может быть острой, хронической.
Первичная артериальная гипотензия (ПАГипо) - мультифакториальная патология, в развитии которой ведущее значение имеют наследственная предрасположенность, а также экзогенные и эндогенные факторы, способствующие ее реализации. Из других причин следует назвать перинатальную патологию, очаги хронической инфекции, высокий инфекционный индекс (группа часто и длительно болеющих детей), психогению, нарушения режима дня, умственное переутомление. Клинические проявления ПАГипо вариабельны и многообразны. Большинство жалоб объединяют в гипотонические симптомокомплексы: церебральный, общеневротический, сердечно-сосудистый и желудочно-кишечный. Дети с ПАГипо эмоционально лабильны, что проявляется повышенной обидчивостью, плаксивостью, быстрой сменой настроения, утомляемостью, общей слабостью. Они часто жалуются на головную боль (чаще во второй половине дня) давящего, ноющего характера. Каждый второй ребенок жалуется на головокружение - в основном после сна, при резкой перемене положения тела, продолжительных перерывах в приеме пищи. Кратковременная боль в области сердца, ноющая, реже - колющая, наблюдается при физической нагрузке или общем утомлении. Обилие жалоб церебрального характера обусловлено нарушениями мозгового кровотока в виде ангиогипотонического, ангиоспастического и смешанного синдромов, в том числе затруднением оттока крови из полости черепа.
Для ортостатической АГипо типична потеря сознания в вертикальном положении. Чаще встречается I тип АГипо - менее тяжелое проявление ортостатической гипотензии (симптоматика нарушений в ортостазе возникает только при вставании, развивается быстро, сразу при перемене положения, возможны слабость, головокружение с потерей сознания).
К симптоматическим артериальным гипотензиям относят в основном гипо тен зии у пациентов с эндокринной и сердечно-сосудистой патологией. Симптоматическая гипотензия может быть острой (шок, сердечная недостаточность), а также возникать как побочное явление на фоне медикаментозной терапии.
Выявление гипотензии является важным для занимающихся спортом, поскольку, согласно Л.А. Бутченко, М.С. Кушаковскому, Н.Б. Журавлевой (1980), АД в покое у тренированных спортсменов чаще находится на нижней границе нормы. В ряде случаев определяется истинная артериальная гипотензия - с систолическим давлением ниже 100 мм рт.ст., диастолическим ниже 60 мм рт.ст. и среднегемодинамическим - ниже 80 мм рт.ст. (Летунов С.П.,1963; Левина М.Я., Степочкина Н.А., 1967).
Н.Д. Граевская и Т.И. Долматова (2004) отмечают, что факт небольшой частоты выявления артериальной гипотензии у спортсменов не позволяет рассматривать этот признак как обязательное или типичное проявление спортивного сердца. Однако тенденция к снижению АД у спортсменов, несомненно, существует. Клиническое обследование группы спортсменов с артериальной гипотензией, по данным А.Г. Дембо и М.Я. Левина (1969), показало, что гипотензия может быть как проявлением физиологической адаптационной реакции на регулярные физические тренировки, так и симптомом, свидетельствующим о нарушении адаптации аппарата кровообращения к нагрузкам (Граевская Н.Д., Долматова Т.И., 2004).
Необходимость своевременной диагностики первичной артериальной гипотензии у спортсменов объясняется следующими факторами:
1) артериальная гипотензия среди прочих функциональных расстройств сердечно-сосудистой системы является самой распространенной причиной снижения физической и умственной работоспособности, требующей коррекции;
2) синдром гипотензии включает в себя отклонения не только со стороны сердечно-сосудистой, но и других систем: нервной, ЖКТ, почек, психоэмоциональной сферы и др;
3) среди юных атлетов с артериальной гипотензией имеется контингент с угрозой дальнейшего развития гипотонической и гипертонической болезней, а также ИБС;
4) психоневрологические особенности детей и подростков с артериальной гипотензией требуют пристального внимания педиатра.
Экспертная оценка. Для решения вопроса о допуске к занятиям спортом необходимо проведение дифференцированной диагностики между физиологической и патологической артериальной гипотонией. При наличии физиологической гипотонии допуск к занятиям спортом разрешен в полном объеме.
Источники
- ↑ Детская спортивная медицина: Руководство для врачей / Под ред. С.Б. Тихвинского, С.В. Хрущева. - М.: Медицина, 1991. - 560 с.
- ↑ Журавлева А.И., Граевская Н.Д. Спортивная медицина и лечебная физкультура. - М.: Медицина, 1993. - 432 с.
- ↑ Макарова Г.А. Спортивная медицина: Учебник. - М.: Советский спорт, 2002. - 478 с.
- ↑ Миронов С.П. Федеральный справочник: Спорт России - становление и развитие спортивной медицины.- С. 599-608.
- ↑ Мотылянская Р.Е., Велитченко В.К., Перминов Л.М. и др. Медицинские аспекты спортивного отбора. -М., 1988. - 86 с.