Хроническая сердечная недостаточность — различия между версиями
Dormiz (обсуждение | вклад) (Новая страница: « == Хроническая сердечная недостаточность == {{Шаблон:Наглядная фарма}} Image:Naglydnay_farma265.jpg|250p…») |
(нет различий)
|
Текущая версия на 11:54, 10 ноября 2014
Хроническая сердечная недостаточность[править | править код]
Источник: «Наглядная фармакология».
Автор: X. Люльман. Пер. с нем. Изд.: М.: Мир, 2008 г.
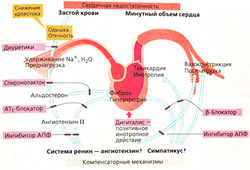
При хронической сердечной недостаточности нагнетательная способность сердечного «насоса» меньше, чем необходимо органам для функционирования и обмена веществ. Чаще всего первичной причиной недостаточности являются коронарные заболевания, гипертония или кардиомиопатия. При уменьшении силы сердечных сокращений венозная кровь замедляется при подходе к сердцу. Застои перед левым желудочком ведут к недостаточному поступлению воздуха в легкие и отеку легких. Отеки лодыжек, увеличенная печень признак застоев крови перед правым желудочком.
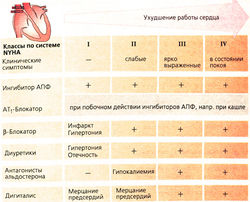
Для определения степени тяжести сердечной недостаточности введена классификация Нью-Йоркской ассоциации (NYHA). Стадии I—IV отражают возрастание степени тяжести.
Из-за уменьшения силы сердечных сокращений активируются компенсаторные механизмы, направленные к перфузии органов, например происходит активация симпатикуса и системы ренин-ангиотензин. Увеличение высвобождения норадреналина повышает частоту сердечных сокращений и вызывает периферийную вазоконстрикцию. Усиление образования ангиостензина II вызывает сужение сосудов и высвобождение альдостерона из надпочечников. Все это приводит к увеличению постнагрузки на сердце и объема плазмы из-за задержки воды и Na. Хотя эти собственные меры организма помогают временно поддерживать минутный объем сердца, (нор)адреналин, альдостерон и ангиотензин II способствуют развитию недостаточности: результатом этого являются гипертония и фиброз сердечной мышцы. Поэтому успешная терапия хронической сердечной недостаточности должна быть направлена на ингибирование компенсаторных механизмов.
Ранее считали, что при сердечной недостаточности β-блокаторы противопоказаны. Однако с середины 1990-х гг. эти препараты стали успешно применяться для лечения. Прием β-блокаторов начинали с очень малых суточных доз. Каждые 2-3 недели дневную дозу постепенно увеличивали, пока у пациента не исчезала брадикардия. В клинических исследованиях хорошие результаты показали бисопролол, метопролол и карведилол. Эти β-блокаторы и рекомендованы для применения.
Для блокирования системы ренин-ангиотензин II применяют ингибиторы АПФ; они ослабляют образование ангиотензина II. Антагонисты ангиотензина действуют на АТт-рецепторы аналогично ингибиторам АПФ. И те, и другие препараты ослабляют влияние компенсаторных механизмов и улучшают состояние пациентов (сокращается длительность госпитализации больного).
Диуретики при отеках, недостаточности дыхания и сердечной недостаточности не отменяют. Гликозид дигиталиса повышает силу сердечных сокращений и вводится при тяжелых формах сердечной недостаточности, особенно при трепетаниях предсердий. Препарат характеризуется узким терапевтическим диапазоном, поэтому дозирование дигоксина должно производиться индивидуально.
Препараты позитивного инотропного действия (такие, как катехоламин или ингибитор фосфодиэстеразы) могут кратковременно помогать при декомпенсации, однако не должны применяться при хронической сердечной недостаточности.