Этапы разработки лекарственных средств
Источник:
Клиническая фармакология по Гудману и Гилману том 1.
Редактор: профессор А.Г. Гилман Изд.: Практика, 2006 год.
Содержание
Контроль качества и этапы разработки лекарственных средств[править | править код]
Контроль качества лекарственных средств[править | править код]
В США, как и в других странах, принимаются все новые законы с целью гарантировать эффективность и безопасность выпускаемых лекарственных средств. Первый из них — Федеральное положение о пищевых продуктах и лекарственных средствах от 1906 г. — был направлен на пресечение ввоза фальсифицированных и некачественных пищевых продуктов и лекарственных средств из других стран. Однако в то время еще не было нормативов для оценки их эффективности и безопасности. После того как в 1938 г. поступивший в продажу раствор сульфаниламида в ди-этиленгликоле (очень токсичный растворитель) привел к смерти 105 детей, было принято дополнение к Федеральному положению о пищевых продуктах и лекарственных средствах. Согласно этому дополнению, ответственность за проверку безопасности и показаний к применению лекарственных средств возлагалась на ФДА. От фирм-производителей стали требовать проведения испытаний с целью выявления побочных эффектов; кроме того, теперь производители должны были получать разрешение на выпуск нового препарата. Однако в то время еще не требовались доказательства эффективности препарата и показания к применению часто не соответствовали действительности (Wax, 1995).
Между тем в промышленных и научных лабораториях велись активные исследования в области фундаментальной и клинической фармакологии, что привело к созданию множества новых препаратов. Однако поскольку четких критериев эффективности не было, показания к применению лекарственных средств не подкреплялись фактическими данными. Соотношение риска и пользы учитывалось очень редко. Однако в начале 1960-х гг. ситуация резко изменилась. Вскоре после того, как в Европе поступил в продажу талидомид (снотворное средство, не обладавшее какими-либо явными преимуществами перед другими сходными препаратами), участились случаи относительно редкого врожденного нарушения — фокомелии. Через некоторое время заболеваемость фокомелией достигла внушительных цифр, и ретроспективные эпидемиологические исследования убедительно доказали, что ее причина — прием талидомида на ранних сроках беременности. Это доказательство тератогенности, в общем, не такого уж нужного препарата потрясло весь мир, и в 1962 г. в США были приняты Поправки Кифовера—Харриса к Положению о пищевых продуктах, лекарственных и косметических средствах.
Поправки Кифовера—Харриса имеют силу закона и содержат требования к проведению фармакологических и токсикологических исследований у животных на доклиническом этапе изучения лекарственных средств. Полученные результаты представляют в ФДА в виде заявки на клинические испытания препарата. После этого проводят клинические испытания, включающие три фазы (см. ниже), и на основании полученных данных ФДА выдает разрешение на выпуск препарата. Для всех препаратов, поступивших в продажу после 1962 г., требуются доказательства эффективности и данные о соотношении риска и пользы. В Поправках Кифовера—Харриса содержатся также требования к фирмам-производителям предоставить сведения об эффективности всех препаратов, выпущенных с 1938 по 1962 г.
Эффективность лекарственных средств оценивают в «адекватных и контролируемых испытаниях». Обычно проводят два клинических испытания, которые, как правило, являются рандомизированными двойными слепыми плацебо-контролируемыми. К моменту подачи документов на разрешение препарата база данных должна быть достаточно большой для того, чтобы судить о его безопасности. Ужесточение требований ФДА привело к тому, что увеличилось число клинических испытаний и участвующих в них добровольцев, возросли стоимость разработки препарата и время, необходимое для получения разрешения. Кроме того, рассмотрение большего количества документов стало отнимать больше времени, и в 1990 г. на него уходило уже около 3 лет. В результате усилилось противостояние между ФДА, призванным защищать общественное здоровье, и фирма-ми-производителями, желающими быстрее выпускать новые лекарственные средства и получать прибыль от их продажи. Мнение общественности разделилось: одни критиковали ФДА за затягивание этого процесса, другие же — за то, что ряд побочных эффектов выявляют уже после поступления препаратов в продажу. Перед ФДА была поставлена сложная задача — тщательно проверять данные о безопасности и об эффективности лекарственных средств, но своевременно выдавать разрешения на их выпуск.
Начиная с конца 1980-х гт. под давлением обществ по борьбе со СПИДом ФДА предприняло ряд мер, чтобы упростить получение разрешения. И если раньше новые лекарственные средства появлялись в США гораздо позднее, чем в других странах, то теперь эту проблему удалось решить (Kessler et al., 1996). Во-первых, больные с угрожающими жизни заболеваниями могут принимать препарат еше до получения разрешения, если есть какие-либо данные о его эффективности и не выявлено тяжелых побочных эффектов, а имеющиеся методы лечения неэффективны (рис. 3.5). Во-вторых, ускорено рассмотрение документов на лекарственные средства, которые предполагается использовать в лечении таких заболеваний. Конгресс принял Закон об оплате сертификации лекарственных средств, согласно которому фирма-производитель должна заплатить за сертификацию своего препарата. Эти деньги пошли на то, чтобы увеличить штат ФДА; в результате рассмотрение документов ускорилось (Shulman and Kaitin, 1996). Документы на препараты, относящиеся к новым классам либо используемые в лечении опасных заболеваний, рассматриваются в первую очередь. Наконец, сотрудничая с фирмами-производителями в процессе разработки лекарственных средств, ФДА помогает уменьшить время с момента подачи заявки на клинические испытания до получения разрешения. Взаимодействие касается и планирования прицельных клинических испытаний, в которых используют либо косвенные критерии эффективности, либо прямые критерии, но не выживаемость и не частоту осложнений. Это позволяет сократить сроки получения данных, чтобы раньше оценить соотношение риска и пользы и получить разрешение на выпуск препарата. В некоторых случаях испытания 3-й фазы сокращаются или становятся вовсе не нужными. Однако при этом иногда остаются нерешенные вопросы, касающиеся безопасности, эффективности и рационального применения нового препарата. В таких случаях его могут направлять для изучения в отдельные клиники и проводить дополнительные испытания после поступления в продажу. Если эти испытания показывают, что препарат не соответствует предъявляемым требованиям, либо выявляют высокую частоту побочных эффектов или низкую эффективность, препарат может быть снят с производства. В 1997 г. эти изменения были внесены в Положение о модернизации ФДА (Suydam and Elder,1999). Вследствие предпринятых мер на рассмотрение документов стало уходить менее 1 года, и вскоре планируется сократить сроки еще больше — до 10 мес. Подробнее с содержанием данного документа, в котором описаны и многие другие направления деятельности ФДА, можно ознакомиться в интернете по адресу www.fda.gov/opaconi/7modact.html. Главной предпосылкой к его разработке послужило желание общества принять риск, сопряженный с применением новых препаратов, когда речь идет об угрожающих жизни заболеваниях. Высказываются некоторые опасения, что чем проще будет получить разрешение, тем больше появится непроверенных лекарственных средств. Однако если при этом удастся гарантировать их безопасность, то сокращение сроков рассмотрения документов может принести пользу многим бальным, страдающим такими заболеваниями.
В Положении о пищевых продуктах, лекарственных и косметических средствах есть пункт, который на первый взгляд кажется противоречивым: ФДА не имеет отношения к клинической практике. Если однажды доказано, что новый препарат эффективен и безопасен, его можно выпускать, а затем врачи будут решать, как его лучше использовать. Однако важно помнить, что применение новых лекарственных средств сопряжено с более высоким риском, поскольку данных об их эффектах меньше. На сегодняшний день невозможно заранее выявить все возможные реакции, поэтому требуется систематическое наблюдение после поступления препарата в продажу.
К каждому лекарственному средству должна прилагаться инструкция по применению, составляемая ФДА и фирмой-производителем. В ней кратко освещены фармакологические свойства препарата, показания, противопоказания, меры предосторожности, побочные эффекты, средние дозы, выпускаемые лекарственные формы. Все рекламные материалы должны в точности соответствовать этой инструкции.
На сегодняшний день ФДА почти не контролирует выпуск пищевых добавок: витаминов, минералов, белковых препаратов, фитопрепаратов. Раньше к ним предъявлялись те же требования, что и к пищевым продуктам и лекарственным средствам (в зависимости от состава и показаний), однако в 1994 г. Конгресс принял Закон о пищевых добавках, который ограничил полномочия ФДА. Согласно этому закону, пищевые добавки — это вещества, которые служат дополнением к пище и содержат «(А) витамин; (Б) минеральное вещество; (В) растительный компонент; (Г) аминокислоту; (Д) средство для повышения калорийности пищи у мужчин; (Е) концентрат, метаболит, компонент, экстракт или комбинацию веществ, относящихся к классам (А), (Б), (В), (Г), (Д)». Разрешение ФДА на выпуск пищевых добавок не требуется, если они не предназначены для диагностики, лечения, профилактики каких-либо заболеваний. Однако многие естественные состояния — беременность, климактерический период, старение, половое созревание — не являются болезнью. Поэтому, если в показаниях перечислены приливы, предменструальный синдром, утреннее головокружение у беременных, ухудшение памяти у пожилых, алопеция, юношеские угри, то разрешение ФДА получать не нужно. Это касается также «укрепления здоровья» и других показаний, напрямую не связанных с заболеваниями (например, «это средство помогает расслабиться» или «поддерживает нормальное кровообращение»). В инструкциях ко многим пищевым добавкам, имеющим подобные показания, написано: «Эти данные не оценивались ФДА. Средство не имеет отношения к диагностике, лечению и профилактике каких-либо заболеваний». ФДА не может изъять такие пищевые добавки из продажи, пока не доказан «значительный или неоправданный риск заболевания» при их правильном использовании. Таким образом, всю ответственность за безопасность пищевых добавок несет только фирма-производитель.
После вступления в силу Закона о пищевых добавках на рынке появилось множество непроверенных средств. Уже отмечены случаи возникновения тяжелых побочных эффектов и взаимодействий пищевых добавок с лекарственными средствами (Fugh-Berman, 2000). Во многом сложившаяся ситуация напоминает отсутствие контроля над выпуском лекарственных средств, которое длилось до тех пор, пока в 1938 г. из-за применения раствора сульфаниламида в диэтиленгликоле не погибли 105 детей (см. выше). Врачи и больные должны помнить, что процесс разработки и выпуска пищевых добавок почти не контролируются. Об их побочных эффектах или предполагаемых взаимодействиях с лекарственными средствами нужно сообщать в ФДА по телефону или через интернет (см. ниже).
Этапы разработки лекарственных средств[править | править код]
Обычно врачей мало интересует процесс разработки лекарственных средств. И все же нужно иметь о нем некоторое представление, чтобы уметь оценить соотношение риска и пользы и понимать ограниченность данных об эффективности и о безопасности выпускаемых препаратов.
Сначала фармакокинетику, фармакодинамику и побочные эффекты препарата изучают in vitro и у нескольких видов животных в соответствии с опубликованными нормативами ФДА. Значимость многих требований, предъявляемых на доклиническом этапе исследования, бесспорна (например, выявления прямого токсического влияния на органы и описания дозозависимых эффектов), однако в других случаях она сомнительна, особенно из-за хорошо известных различий действия препаратов на разные виды животных. По результатам многих доклинических исследований нельзя точно предсказать, каковы будут эффекты препарата у человека, но, как ни парадоксально, при соблюдении мер предосторожности клинические испытания нового препарата относительно безопасны.
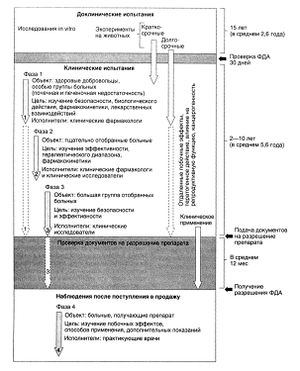
В США клинические испытания обычно включают три фазы (рис. 3.5), по окончании которых в ФДА подаются документы для получения разрешения на выпуск препарата. Основная цель клинических испытаний — оценить риск побочных эффектов препарата, и это гораздо сложнее, чем доказать его эффективность при каком-либо заболевании. В 3-й фазе обычно участвуют около 2000—3000 тщательно отобранных добровольцев. Как правило, из них только несколько сотен принимают новый препарат более 3—6 мес (на практике может потребоваться более длительное лечение). Следовательно, в ходе 3-й фазы можно выявить только самые тяжелые побочные эффекты, частота которых составляет более 1:100, возникающие почти сразу после начала приема. Другие значимые побочные эффекты, которые возникают не сразу или встречаются с частотой менее 1:1000, могут не выявляться. Действительно, многие неожиданные реакции на препарат обнаруживают только после его поступления в продажу. В еще большей степени это относится к препаратам, используемым у детей, так как клинических испытаний с их участием проводят мало. По этой причине во многих странах, в том числе в США, разработаны методики систематического наблюдения за эффектами препаратов после их поступления в продажу (Brewer and Colditz, 1999).