Пищеварительная система
Категория:
«Фармакология».
Содержание
- 1 ФИЗИОЛОГИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ
- 2 ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ
- 3 Гастроэзофагеальная рефлюксная болезнь
- 4 Синдром раздраженного кишечника
- 5 Воспалительное заболевание кишечника
- 6 ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ПЕЧЕНИ
- 7 Желтуха
- 8 Врожденные болезни печени
- 9 Приобретенные болезни печени
- 10 Лекарственные средства и печень
- 11 ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ЖЕЛЧНЫХ ПУТЕЙ
- 12 ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- 13 Читайте также
- 14 Литература
ФИЗИОЛОГИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ[править | править код]
Пищеварительный тракт представляет собой гладкомышечную трубку, выстланную изнутри эпителием, структура которого варьирует в зависимости от его функции.
Функции пищеварительного тракта:
- проглатывание пищи;
- измельчение пищи на небольшие порции;
- превращение крупных молекул пищевых веществ в молекулы меньшего размера (аминокислоты, небольшие пептиды, углеводы, сахара и липиды) с помощью ферментов и других секретов, после чего они могут абсорбироваться в кровь и лимфу. Затем большая часть мелких молекул транспортируется в печень, где они используются как строительные блоки для синтеза незаменимых белков, углеводов и липидов;
- экскреция непереваренных и переваренных ранее веществ как ненужных продуктов;
- поддержание водного и электролитного баланса;
- регуляция секреции гормонов в различных сегментах пищеварительного тракта, обеспечивающая пищеварение и экскрецию.
- метаболизм многих лекарств и пищевых веществ.
Метаболическая и секреторная системы метаболизируют, транспортируют или секретируют эндогенные и экзогенные химические вещества и могут изменяться под влиянием химических веществ, включая лекарства. Клетки Купфера печени играют важную роль в иммунном ответе.
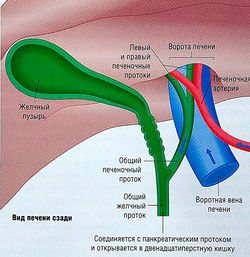
Печень также является частью системы желчных протоков. Она продуцирует и секретирует желчь, которая по желчным протокам транспортируется в желчный пузырь и сохраняется в нем, а оттуда поступает в двенадцатиперстную кишку, способствуя перевариванию жиров.
Печень имеет двойное кровоснабжение (Рис. 1). Поступающая в нее кровь затем оттекает в венозную систему печени и печеночную вену.
Пищевод транспортирует размельченную непереваренную пищу из глотки в желудок, где начинается пищеварение
Длина пищевода составляет около 25 см, и он открывается в желудок в месте эзофагогастрального соединения. Желудок представляет собой расширенную часть пищеварительного тракта, где размельченная пища находится определенное время, в течение которого она размачивается и частично переваривается.
Эпителий желудка секретирует соляную кислоту, пищеварительные ферменты и слизь. В нем находятся также клетки, секретирующие гормоны. Кислота и пищеварительные ферменты превращают пищу в плотную полужидкую кашицу (химус), а слизь смазывает проглоченную пищу и защищает желудок от разъедающего действия кислоты и ферментов.
Печень — орган, выполняющий метаболические, секреторные и иммунные функции
Метаболические функции печени:
- анаболизм и катаболизм многих эндогенных веществ, в т.ч. гликогена и гемоглобина;
Печень подвергается воздействию веществ, переходящих в кровоток из любого места введения
Все вещества, включая лекарства, абсорбируются из верхнего отдела тонкой кишки и сразу же переносятся в печень через воротную вену, а вещества, присутствующие в общем кровотоке, могут достигнуть печени через печеночную артерию. Таким образом, принятые внутрь лекарства действуют на печень, попадая в нее через воротную вену и общий кровоток. Лекарства могут также секретироваться в желчь, которая через желчный проток экскретируется в просвет двенадцатиперстной кишки. Затем лекарство может реабсорбироваться и вновь попадать в печень через воротную вену. Этот феномен носит название энтерогепатической циркуляции лекарства.
Толстая кишка состоит из слепой кишки, восходящей ободочной кишки, поперечной ободочной кишки, нисходящей ободочной кишки, сигмовидной кишки и прямой кишки
Основная функция толстой кишки состоит в превращении жидкого содержимого тонкой кишки в плотный, неперевариваемый остаточный материал (фекалии) путем интенсивной реабсорбции воды и растворимых солей из кишечного содержимого. Муцин необходим как смазочный материал для облегчения прохождения содержимого через толстую кишку.
Таблица 1 Причины повреждения желудочно-кишечного слизистого барьера и его лечение
|
Причина повреждения |
Лечение |
|
Инфекция Helicobacter pylori |
Антибиотики + PPI или Н2-антагонисты |
|
Повышенная кислотность |
Снижение с помощью PPI, Н2-антагонистов или простагландинов |
|
Уменьшение толщины слизистого слоя |
Излечение язвы, простагландины и сукральфат стимулируют секрецию слизи |
|
Снижение уровня бикарбонатов |
Стимуляция с помощью простагландинов и сукральфата |
|
Повышение уровня пепсина типа 1 |
Увеличение pH в желудке, связывание солями А13+ или сукральфатом |
|
Снижение кровотока в слизистой оболочке |
Кровоток повышают простагландины и сукральфат |
|
Индуцированные НПВС эрозии слизистой оболочки |
Отмена НПВС, или ЦОГ-2-избирательных НПВС, или замена НПВС с низким эрозивным потенциалом вместе с аналогами простагландинов |
ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ[править | править код]
Гастроэзофагеальная рефлюксная болезнь[править | править код]
Гастроэзофагеальной рефлюксной болезнью страдает 1 из 10 индивидов. При ГЭРБ происходит обратный ток (рефлюкс) содержимого желудка и двенадцатиперстной кишки в пищевод, что может привести к воспалению слизистой оболочки пищевода (эзофагит). При хроническом течении заболевание превращается в эрозивный эзофагит, и происходит трансформация многослойного плоского эпителия пищевода в однослойный цилиндрический эпителий желудочного типа (метаплазия пищевода Барретта). Это состояние считают предраковым, увеличивается риск развития аденокарциномы пищевода. ГЭРБ часто ассоциирована с растяжением желудка, кратковременным снижением тонуса нижнего сфинктера пищевода и ослабленной перистальтикой пищевода, хотя в тяжелых случаях эрозивного эзофагита рефлюкс может наблюдаться в отсутствие уменьшения тонуса нижнего сфинктера пищевода. В результате такой ассоциации гастродуоденальное содержимое с низким pH остается в пищеводе в течение времени, достаточного для возникновения повреждений слизистой оболочки вследствие тенденции продвижения содержимого вверх. Такое продвижение у пациентов с ГЭРБ контрастирует с тем, что происходит у индивидов при отсутствии ГЭРБ, когда рефлюкс влечет за собой усиленную перистальтику пищевода и его быстрое опорожнение. Нейтрализация содержимого пищевода секретами пищевода и слюнных желез представляет важный защитный механизм. Кроме того, может иметь значение неадренергический нехолинергический контроль, частично осуществляемый посредством оксида азота и холецистокинина, индуцирующих расслабление нижнего сфинктера пищевода.
Взаимосвязь Н. pylori и ГЭРБ выяснена не до конца. В ряде исследований показано, что может происходить ухудшение симптомов ГЭРБ у некоторых пациентов, когда Н. pylori элиминируется. Выяснение этого явления требует дальнейших исследований.
АХАЛАЗИЯ. При этом состоянии происходит уменьшение нитрергических нейронов в сфинктере, и тонус нижнего сфинктера пищевода возрастает. Повышенный тонус может быть снижен местным введением ботулинового токсина, который предотвращает высвобождение ацетилхолина окончаниями парасимпатических нервов.
Лекарства, используемые для лечения гастроэзофагеальной рефлюксной болезни, усиливают сократительную способность ЖКТ, повышают тонус сфинктера и снижают секрецию кислоты и желчи
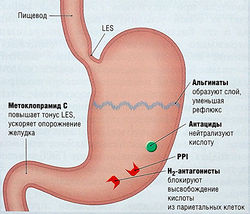
Схема лечения ГЭРБ зависит от тяжести заболевания (Рис. 3). Случайные, неосложненные эпизоды ГЭРБ (изжога) пациенты чаще всего устраняют самостоятельно, принимая антагонисты Н2-рецепторов или антациды.
ИНГИБИТОРЫ ПРОТОННОГО НАСОСА. Ингибиторы протонного насоса являются лекарствами выбора при умеренных или тяжелых симптомах ГЭРБ и эзофагита. Многие независимо проведенные клинические исследования показали превосходство PPI над Н2-антагонистами или сукральфатом. В целом PPI улучшают симптоматику в течение нескольких дней и излечивают эзофагит за 4-8 нед. По-видимому, повышение pH в пищеводе не увеличивает реальный риск возникновения злокачественного роста. Недавно в клинической практике для лечения ГЭРБ стали применять эзомепразол-магний.
АНТАГОНИСТЫ Н2РЕЦЕПТОРОВ. Эти лекарства считают менее эффективными, чем PPI, при лечении ГЭРБ, но 12-недельный курс терапии антагонистами Н2-рецепторов в 75% случаев приводит к излечиванию пациентов с эрозивным эзофагитом. Этот процент не увеличивается при 24-недельном курсе терапии. Однако другие авторы утверждают, что эффекты антагонистов Н2-рецепторов симптоматические и ожидаемое излечение не наступает.
АНТАЦИДЫ И АЛЬГИНОВАЯ КИСЛОТА. При неосложненном эзофагите (изжога) можно назначить антациды Mg2+ и Аl3+ в сочетании с альгиновой кислотой — инертным веществом, которое вспенивается в кислоте и образует слой на содержимом желудка, тем самым ослабляя рефлюкс. Пенистый слой имеет высокий pH, однако основной благоприятный эффект этих препаратов может быть связан с антацидными компонентами. Доступны также альгинаты в сочетании с антагонистом Н2-рецепторов циметидином.
ПРОКИНЕТИЧЕСКИЕ ЛЕКАРСТВА. При ГЭРБ прокинетическое лекарство, повышающее сократительную способность желудка и тем самым ускоряющее его опорожнение, способно облегчить симптомы, особенно если они не слишком тяжелые. В отдельности эти лекарства при ГЭРБ не применяют, а используют как вспомогательное средство в дополнение к PPI и Н2-антагонистам. Метоклопрамид и домперидон представляют собой антагонисты дофаминовых рецепторов типа 2 (D2) и стимуляторы рецепторов 5-гидрокситриптамина.
Кроме того, в исследованиях на животных было показано, что метоклопрамид может действовать на вставочные нейроны 5-НТ4 нервной системы ЖКТ, что приводит к высвобождению ацетилхолина, повышению сократительной активности желудка и его опорожнения, хотя отсутствуют убедительные доказательства, что у человека имеет место тот же механизм действия.
Однако прокинетический эффект, оказываемый на желудок человека, а также повышение тонуса нижнего сфинктера пищевода, видимо, обусловливают благоприятный результат при лечении ГЭРБ (см. Рис. 3). Данные о том, что метоклопрамид способен излечить эрозированный пищевод, немногочисленны. Это лекарство оказывает также антихолинергический эффект и действует на ЦНС, блокируя дофаминовые рецепторы. Домперидон, D2-антагонист, не проникающий через гематоэнцефалический барьер, является равноценной заменой метоклопрамида. Оба эти лекарства используют для устранения тошноты и рвоты.
Синдром раздраженного кишечника[править | править код]
Синдром раздраженного кишечника (СРК) представляет собой расстройство, проявляющееся в виде болей в животе, диареи или запора, из-за чего возникла не слишком удачная субклассификация — зависимый от диареи или запора СРК. Симптомам со стороны ЖКТ могут сопутствовать сонливость, частое мочеиспускание, беспокойство и депрессия. Считают, что заболевание охватывает до 15% популяции. У пациентов обычно присутствует гиперчувствительность, особенно толстой кишки, однако этиология заболевания остается неясной; она может включать и психологический компонент. Лекарственная терапия СРК относительно неспецифична, как это свойственно заболеваниям с неизвестной этиологей. Данных об эффективности лекарств немного, и в лечении высок удельный вес плацебо. Используемые при СРК лекарства перечислены в табл. 2.
Средства, используемые для лечения синдрома раздраженного кишечника[править | править код]
Спазмолитические средства, например мебеверин и дицикломин, действуют как непосредственно, так и путем ингибиции мускариновых рецепторов. Мебеверин и дицикломин хорошо абсорбируются, имеют короткий T1/2 и метаболизируются в печени. Для лечения диареи и запора используют антидиарейные и слабительные средства.
АГОНИСТЫ И АНТАГОНИСТЫ ГАСТРОИНТЕСТИНАЛЬНЫХ РЕЦЕПТОРОВ СЕРОТОНИНА. Роль серотонина в деятельности ЖКТ многообразна. Кишечник содержит множество подтипов рецепторов 5-НТ, различающихся по своему распределению. Рецепторы могут располагаться на вставочных нейронах кишечника или мембранах различных нейронов. Стимуляция рецепторов одного и того же подтипа, имеющих разную локализацию в ЖКТ, может оказать противоположный эффект на моторику. 5-НТ влияет на сократительную способность ЖКТ и на секрецию электролитов и воды эпителиальными клетками.
|
Таблица 2. Лекарства, применяемые для лечения синдрома раздраженного кишечника | ||
|
Лекарственные средства |
Действие Т1/2 (час) |
Примечания |
|
Мебеверин |
Прямое действие на гладкие мышцы 2,5 | |
|
Дицикломин |
Антимускариновый и прямой эффекты 9-10 |
Антимускариновые побочные эффекты |
|
Тегасерод |
Агонист рецептора 5-НТ4 |
Исследования показали различную эффективность у женщин при СРК с преобладанием запора |
|
Антидепрессанты |
См. главу 8 | |
Тегасерод — частичный агонист 5-НТ4, эффективный в лечении СРК с преобладанием запора. Данных о длительном положительном эффекте этих лекарств недостаточно.
АНТИДЕПРЕССАНТЫ. При лечении СРК используют трициклические и селективные ингибиторы обратного захвата серотонина, однако необходимы дальнейшие исследования для выяснения их эффективности.
Воспалительное заболевание кишечника[править | править код]
Частота возникновения воспалительного заболевания кишечника (ВЗК), которое включает язвенный колит (ЯК) и болезнь Крона, составляет около 1 : 10 ООО в год. Этиология язвенного колита и болезни Крона неизвестна, однако эти заболевания имеют много общего. Предполагается роль многоочаговых инфарктов и вызываемой Mycobacterium и другими патогенами инфекции, но значение этих факторов до конца не изучено. Не исключено также участие непатогенной кишечной флоры. Возможно влияние генетических факторов, условий окружающей среды, а также изменений со стороны иммунной системы слизистых оболочек.
Заболевание характеризуется внезапными обострениями (с хроническим воспалением кишечника, которое может сопровождаться лихорадкой и анемией) и периодами ремиссии. Обычные явления — частый, кровянистый, жидкий стул и боли в животе; пациенты склонны к инфекциям.
Для лечения воспалительного заболевания кишечника используют аминосалицилаты, глюкокортикостероиды и иммуносупрессивные средства
АМИНОСАЛИЦИЛАТЫ. Аминосалицилаты, например сульфасалазин, широко применяют при лечении язвенного колита и болезни Крона для поддержания ремиссии. Эти лекарства имеют ограниченное применение при терапии острых рецидивов. Сульфасалазин расщепляется кишечной флорой в основном в слепой и ободочной кишке с образованием активных компонентов — 5-аминосалицилата (ASA) и сульфапиридина, которые, видимо, обусловливают побочные явления — тошноту, токсическое действие на эритроциты и олигоспермию. Механизм действия 5-ASA неизвестен. Использование сульфасалазина для лечения болезни Крона в значительной степени ограничено местом его расщепления (т.е. случаями поражения ободочной кишки) (табл. 3).
|
Таблица 3. Лекарства, используемые для лечения воспалительного заболевания кишечника | |||
|
Лекарственные средства |
Т1/2 (час) |
Примечания | |
|
Аминосалицилаты |
Сульфасалазин (5-ASA = сульфапиридин) |
5-ASA 4-10 |
Расщепляется в толстой кишке с образованием активного 5-ASA |
|
Мезаламин (5-ASA) |
0,5-1 |
Применяют в виде энтеропрепарата | |
|
Олсалазин (5-ASA 1 5-ASA) |
Расщепляется в толстой кишке с образованием активного 5-ASA | ||
|
Балсалазид |
Неизвестен |
Расщепляется в толстой кишке | |
|
(5-ASA = 4-амино-бензоил-β-аланин (инертный носитель)) |
с образованием активного 5-ASA Системная абсорбция медленная и вариабельная | ||
|
Мезалазин |
4 |
Можно вводить ректально | |
|
Антитела ФНО-а |
Инфликсимаб |
9,5 сут |
Вводят в/в |
|
Глюкокортикостероиды |
Будесонид |
2 |
Ограниченная абсорбция из ЖКТ |
|
Преднизолон |
18-36 | ||
|
Иммунодепрессанты |
Азатиоприн |
3-5 | |
|
Циклоспорин А |
27 | ||
|
Антибиотики |
Метронидазол |
6-9 |
См. Антибиотики |
Мезаламин представляет собой 5-ASA, а олсалазин — две молекулы 5-ASA, соединенные диазосвязью. Эта связь расщепляется в кишечнике. Оба препарата вызывают меньше побочных эффектов, чем сульфасалазин, однако олсалазин может вызвать диарею у некоторых пациентов.
Аспирин ухудшает ВЗК, и назначать его не следует.
ГЛЮКОКОРТИКОСТЕРОИДЫ. Глюкокортикостероиды широко применяют для лечения рецидивов ВЗК. Глюкокортикостероиды имеют ограниченное применение в поддержании ремиссии. Побочные эффекты на эндокринную систему приводят к развитию местного действия. Некоторые глюкокортикостероиды, например будесонид, плохо всасываются.
Антитела ФНО-а[править | править код]
Инфликсимаб — это первые моноклональные антитела, применение которых разрешено при лечении болезни Крона. ФНО-а участвует в синтезе провоспалительных цитокинов, например IL-1, что приводит к эозинофильной и нейтрофильной активации и инфильтрации. Инфликсимаб вводят в/в курсами инъекций с интервалами несколько недель, что индуцирует ремиссии длительностью несколько месяцев. Безопасность при длительном применении все еще служит предметом исследований. Инфликсимаб используют также при лечении артрита. Этанерцепт — другие антитела ФНО-а, применяемые при лечении артрита. Продолжают исследование их эффективности при лечении ВЗК.
Лекарства и воспалительное заболевание кишечника
- Аминосалицилаты, например мезаламин и олсалазин, поддерживают ремиссию
- Глюкокортикостероиды эффективны при острых рецидивах заболевания
- Плохо абсорбирующиеся глюкокортикостероиды (например, будесонид) слабо влияют на гипоталамо-гипофизарно-надпочечниковую систему
- НПВС осложняют воспалительное заболевание кишечника
ИММУНОДЕПРЕССАНТЫ. Для лечения ВЗК могут быть использованы иммунодепрессанты:
- азатиоприн и 6-меркаптопурин снижают необходимость применения глюкокортикостерондов и особенно полезны для пациентов, рефрактерных к глюкокортикостероидам или зависимых от них. Однако проходит несколько месяцев, прежде чем эффект становится явным;
- циклоспорин улучшает симптоматику в течение 2 нед, но его необходимо вводить в/в в высоких дозах, т.к. оральная терапия неэффективна;
- метотрексат оказывает благоприятный эффект у некоторых пациентов, однако его применение и действие нуждаются в дальнейших исследованиях.
Из других новых лечебных средств заслуживают упоминания интерферон-у и антитела анти-С04. Имеются также сообщения о применении ингибиторов 5-липоксигеназы, никотина и короткоцепочечных жирных кислот.
Антибиотик метронидазол используют для лечения некоторых пациентов, резистентных к другим видам терапии, и при лечении анальных фистул.
ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ПЕЧЕНИ[править | править код]
Желтуха[править | править код]
Желтуха характеризуется окрашиванием кожи и конъюнктивы в желтый цвет. Это происходит в результате повышения концентрации билирубина в сыворотке, что приводит к отложению билирубина и продуктов его метаболизма в коже и других органах. Причинами повышения концентрации билирубина в сыворотке могут быть:
- повышенное образование билирубина вследствие усиленного разрушения (гемолиза) эритроцитов, так что образование билирубина превышает способность печени метаболизировать его;
- нарушение метаболизма билирубина в печени как следствие врожденной аномалии или заболевания паренхимы печени;
- препятствие оттоку желчи из печени, вследствие чего билирубин «протекает» в кровь.
Многие лекарства способны вызвать желтуху посредством одного (или более) из указанных механизмов (табл. 4).
Специфической лекарственной терапии желтухи не существует.
Врожденные болезни печени[править | править код]
Для фармакологов представляют интерес три врожденные болезни печени: это болезнь Вильсона и гемохроматоз (см. далее), поскольку здесь эффективна лекарственная терапия, а также синдром Дубина-Джонсона, при котором может измениться метаболизм лекарств в печени.
БОЛЕЗНЬ ВИЛЬCOHA. Болезнь Вильсона (гепатолентикулярная дегенерация) — это редкое (1 случай на 1 миллион в популяции) аутосомно-рецессивное заболевание, обусловленное патологической экскрецией меди в желчь. Происходит накопление меди в тканях, включая головной мозг, что ведет к дисфункции нервной системы и печени.
Лечение состоит в использовании лекарств, связывающих медь (обычно пеницилламина) и способствующих ее удалению из организма.
СИНДРОМ ДУБИНА-ДЖОНСОНА. Синдром Дубина-Джонсона характеризуется гипербилирубинемией и желтухой. Печень неспособна эффективно секретировать конъюгированный билирубин в результате врожденного нарушения системы АТФ-зависимого транспорта, который специфичен для разнообразных поливалентных органических анионов, включая конъюгированный билирубин. Метаболизм некоторых принимаемых перорально лекарств, в частности контрацептивов, также происходит таким способом, в связи с чем индивиды с синдромом Дубина-Джонсона должны воздержаться от приема таких лекарств.
Приобретенные болезни печени[править | править код]
ХИМИЧЕСКИ ИНДУЦИРОВАННЫЕ БОЛЕЗНИ ПЕЧЕНИ. Многие химические вещества являются токсичными для печени (например, галогенированные углеводороды, в частности четыреххлористый углерод). Этанол относится к наиболее часто употребляемым гепатотоксическим веществам. Его хроническое избыточное потребление вызывает жировую инфильтрацию и цирроз печени.
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ. Наиболее частым из них является гепатит А, В и С, последствиями которого могут быть цирроз и рак печени. Наилучшим способом предупреждения служит специфическая профилактическая вакцинация.
Паразитарные заболевания печени могут вызывать Schistosoma mansoni, Echinococcus, Ameba histolytica и Chlonorchis sinensis. Для лечения используют соответствующие антипаразитарные средства.
Лекарственные средства и печень[править | править код]
Лечение желчной колики[править | править код]
Желчная колика — это боль, возникающая в результате спазма желчного пузыря или общего печеночного протока из-за присутствия камней, затрудняющих ток желчи, или спазма иной природы. Желчная колика характеризуется спазматическими, судорожными болями в правом верхнем квадранте живота. Камни в общем печеночном протоке (холедохолитиаз) встречаются у 15-20% пациентов с хроническим холелитиазом, т.е. наличием камней в желчном пузыре. Непроходимость общего протока вследствие холедохолитиаза — одна из причин развития желтухи. Боль, возникающая при желчной колике, нередко требует применения наркотических анальгетиков. Часто выбирают меперидин, т.к. морфин вызывает спазм гладких мышц желчного пузыря, протока или его сфинктеров, усиливающий боли. Неясно, почему возникновение такого спазма менее вероятно при использовании меперидина по сравнению с морфином. Ректальное или в/в применение НПВС, например диклофенака, может уменьшить боль предположительно за счет снижения синтеза ПГ в протоке и ослабить спазм. Как только боль удается устранить, следует предпринять более активные меры — под рентгенологическим контролем провести необходимые манипуляции с камнем, препятствующим оттоку желчи, или провести хирургическое вмешательство. Существует риск возникновения холангита (воспаление желчных протоков), и в случае необходимости следует использовать антибиотики. Однако их применение должно сопровождаться процедурой, направленной на устранение любых препятствий оттоку желчи через проток.
Гемохроматоз[править | править код]
Это заболевание с аутосомно-рецессивным типом наследования, при котором избыток железа откладывается в периферических тканях, включая печень. У 85% лиц с наследственным гемохроматозом в США присутствует миссенс-мутация в гене HFE, регулирующем синтез белка HFE (последний имеет отношение к белкам системы HLA, участвующим в регуляции иммунного ответа). Дефект белка HFE (который обычно связывается с трансферрином) приводит к утрате контроля абсорбции железа через слизистую оболочку кишечника. В обычных условиях абсорбция железа регулируется в слизистой оболочке, и если запасы железа в организме достаточно высоки, то абсорбция заметно снижается. При гемохроматозе контроль абсорбции нарушен, железо абсорбируется в избытке и откладывается в тканях, в т.ч. в печени. Это может привести к повреждению клеток печени и циррозу. Лечение состоит в повторной флеботомии (отведение крови) с целью снижения количества железа в организме, однако иногда для удаления избытка железа необходимо применить хелатор, например дефероксамин.
Цирроз[править | править код]
Цирроз является следствием повреждения гепатоцитов, которое характеризуется развитием фиброзной ткани в печени и повышением давления в системе воротной вены печени. В свою очередь это приводит к образованию варикозных расширений вен в участках основных анастомозов между воротной и общей венозными системами, а именно в слизистой оболочке дистального отдела пищевода и анального канала. Эти варикозные расширения часто представляют источник опасных для жизни кровотечений, что является главной проблемой при циррозе. Повышенное давление в системе воротной вены вместе с измененным метаболизмом альдостерона поврежденными гепатоцитами приводит также к накоплению жидкости в брюшной полости (асциту). Варикоз пищевода и асцит представляют собой отличительные признаки цирроза печени. Наиболее частой причиной этого заболевания служит избыточное потребление этанола, однако нередко цирроз вызывается вирусным гепатитом В, а еще более часто — вирусным гепатитом С.
При лечении цирроза печени необходимо контролировать острое кровотечение из варикозных вен кишечника, снижение частоты рецидивов кровотечения и уменьшение накопления асцитической жидкости.
Лекарственные средства, используемые для лечения цирроза печени[править | править код]
КРОВОТЕЧЕНИЯ ПРИ ВАРИКОЗЕ. У пациентов с варикозным расширением вен нижней части пищевода или анального канала периодически могут возникать массивные кровотечения. Кровопотерю во время подобных эпизодов можно снизить введением соматостатина или его аналогов. Вместо соматостатина чаще всего используют его более длительно действующие аналоги, в частности остреотид или вапреотид. Период полувыведения в плазме после в/в введения у остреотида составляет 1,5 час, у вапреотида — 30 мин, а у соматостатина — 1-3 мин. Эти лекарства вначале вводят одномоментно в/в, а затем инфузируют в течение 2-3 сут. Механизмы терапевтического эффекта изучены недостаточно. По-видимому, эти лекарства устраняют кровотечение, снижая висцеральный кровоток, возможно, за счет сужения сосудов кишечника по причине их взаимодействия с рецепторами соматостатина подтипов 2 и 5 в этих сосудах. Рецепторы соматостатина связаны с G-белками и подавляют образование цАМФ.
Для пациентов, у которых кровотечение обусловлено коагулопатией вследствие нарушения синтеза факторов свертывания в печени, необходимы инфузии свежезамороженной плазмы.
ПРЕДУПРЕЖДЕНИЕ РЕЦИДИВОВ КРОВОТЕЧЕНИЯ. Частоту рецидивов кровотечения из варикозных вен пищевода можно уменьшить ежедневным пероральным приемом некоторых антагонистов β-адренорецепторов, например пропранолола и надолола. Механизм профилактического действия этих лекарств точно неизвестен. И действительно, поскольку неясно, обусловлен ли этот эффект только антагонистическим действием на β-адренорецепторы, он может не зависеть от свойств, присущих всему классу этих лекарств, поэтому разумно применять специфические антагонисты β-адрено-рецепторов, эффективность которых в этой ситуации уже проверена клиническим опытом. Цель состоит в том, чтобы снизить давление в системе воротной вены и тем самым уменьшить вероятность кровотечения из варикозных вен слизистой оболочки пищевода и анального канала. Для некоторых пациентов необходимо проведение операции удаления варикозных вен пищевода или создания обходных сосудистых путей для снижения портального давления.
ЛЕЧЕНИЕ АСЦИТА. Асцитом называют присутствие повышенного количества жидкости в брюшной полости. Асцитическая жидкость накапливается частично вследствие повышенного давления в системе воротной вены, однако у многих пациентов с циррозом снижено также онкотическое давление плазмы (осмотическое давление, обусловленное белками) в результате уменьшения продукции альбумина цирротической печенью. И увеличение портального давления, и снижение онкотического давления плазмы нарушают баланс перемещения жидкости из сосудов и в сосуды кишечника и брюшной полости. Конечный результат состоит в повышении выхода жидкости из сосудов (транссудация) во внеклеточное пространство и увеличении объема внеклеточной жидкости, особенно в брюшной полости. В свою очередь это снижает объем плазмы в сосудах, и это индуцирует вторичный альдостеронизм. Повышение уровня альдостерона ведет к восстановлению внутрисосудистого объема жидкости за счет задержки соли почками, ассоциированной с выходом калия в мочу. К сожалению, эта адаптивная реакция осуществляется за счет общего повышения содержания натрия и воды в организме, увеличения асцита и часто периферического отека. Асцитическая жидкость склонна к инфицированию, подвижность пациента уменьшается, и при массивном асците может произойти сдавливание нижних долей легких. Показано, что лекарственная терапия пациентов с асцитом не увеличивает продолжительность жизни, но может отдалить возникновение осложнений и улучшить качество жизни.
ДИУРЕТИКИ ВЛЕЧЕНИИ АСЦИТА. Для пациентов с асцитом идеальным является резкое снижение содержания натрия в пище, однако сделать это бывает трудно, к тому же в целом этого недостаточно для предотвращения избыточной задержки соли почками. Поэтому для пациентов с заболеваниями печени для уменьшения образования асцитической жидкости и периферических отеков часто необходимы диуретики. Важным элементом лечения служит диурез, индуцированный спиронолактоном, антагонистом альдостерона, в почках (см. главу 12). Спиронолактон ингибирует задержку натрия в дистальных канальцах так же, как снижает выведение калия почками. Если диурез под влиянием спиронолактона недостаточен, можно добавить фуросемид, петлевой диуретик. В дополнение можно удалить асцитическую жидкость (с помощью парацен-теза). Цель терапии состоит в уменьшении транссудации жидкости в брюшную полость, т.е. в снижении ее накопления.
Лекарства или удаление жидкости следует применять осторожно: сокращение внутрисосудистого объема может привести к гипотензии и почечной недостаточности. Кроме того, нарушение баланса электролитов способно вызвать печеночную энцефалопатию.
Лекарственная терапия печеночной энцефалопатии[править | править код]
Печеночная энцефалопатия — сложный синдром, возникающий у многих пациентов с тяжелой печеночной недостаточностью. Он характеризуется расстройством психических функций, которое может быть глубоким и в итоге привести к коме. Патогенез заболевания неясен, однако его связывают с изменениями концентрации аммиака и нарушениями активации рецепторов ГАМК, а также с изменениями нейропередатчиков головного мозга. Существует повышенный риск возникновения печеночной энцефалопатии у пациентов с портальной гипертензией. Вероятно, это обусловлено поступлением венозной крови из ЖКТ непосредственно в периферический кровоток, минуя прохождение через печень.
Лечение пациентов с печеночной энцефалопатией предусматривает общие мероприятия, в частности коррекцию нарушений состава электролитов плазмы, предупреждение снижения объема плазмы, уменьшение потребления белков и приема психотропных средств, т.е. необходимо избегать всего, что может вызвать клиническое ухудшение. Специфическая лекарственная терапия печеночной энцефалопатии направлена на уменьшение образования аммиака.
Неомицин представляет собой антибиотик, обладающий очень низкой системной биодоступностью. Возможно, он эффективен при лечении печеночной энцефалопатии, поскольку снижает число микроорганизмов с уреазной активностью в кишечнике. Это уменьшает образование аммиака. Неомицин редко вызывает токсические явления со стороны почек или органов слуха (как это бывает при использовании других аминогликозидов) вследствие плохой оральной абсорбции.
Лактулоза является сахаром, который с трудом метаболизируется тонкой кишкой. В толстой кишке она расщепляется на молекулы разнообразных органических кислот; повышенная продукция ионов водорода снижает pH содержимого кишечника, и аммиак (NH3) превращается в аммоний (NH4+). Затем NH4+ захватывается в просвете толстой кишки и поэтому не попадает в периферический кровоток. Пероральная доза лактулозы вытитровывается таким образом, чтобы обеспечить жидкий стул несколько раз в день. Избыточная дозировка лактулозы может вызвать тяжелую диарею, способную ухудшить печеночную энцефалопатию вследствие уменьшения внутрисосудистого объема жидкости и дисбаланса электролитов (гипонатриемия).
Вирусные инфекции печени[править | править код]
Гепатит В относится к заболеваниям, передаваемым посредством жидкостей тела лиц, секретирующих вирус, через кровь и продукты крови, а также инструментарий, загрязненный вирусом. Заболевание лечат фамцикловиром. Надежным средством предупреждения заболевания является профилактическая иммунизация, особенно детей и лиц группы высокого риска заражения, в частности работников здравоохранения.
Распространенным является гепатит С: антитела к вирусу гепатита С присутствуют примерно у 8% популяции США. У этих лиц часто возникают хронические болезни печени, цирроз и печеночная недостаточность. Способ передачи инфекции неясен. Передача может осуществляться через жидкости тела, а также при многократном использовании одних и тех же игл для инъекций. Терапия активного и хронического гепатита С все еще совершенствуется, в настоящее время используют интерфероны, часто вместе с антивирусным препаратом рибавирином.
ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ЖЕЛЧНЫХ ПУТЕЙ[править | править код]
Приблизительный состав желчи следующий:
- 65-90% — соли желчных кислот (холевая кислота, дезоксихолевая кислота, хенодезоксихолевая кислота и литохолевая кислота, связанные с глицином или таурином);
- 5-25% — холестерин;
- 2-25% — фосфолипиды;
- билирубин, жирные кислоты, электролиты и вода. Существует тенденция к образованию камней в желчи (холелитиаз), этот процесс часто сопровождается воспалением желчного пузыря (холецистит).
Холелитиаз[править | править код]
Химическая природа камней желчного пузыря разнообразна, и растворить с помощью лекарств можно лишь камни, состоящие из холестерина. Такие камни особенно часто образуются при быстром похудании (например, при лечении патологического ожирения).
Урсодиол (урсодезоксихолевая кислота), желчная кислота естественного происхождения, представляет собой пероральное средство выбора для растворения холестериновых камней. Это лекарство в значительной степени вытеснило хенодиол (хенодеоксихолевая кислота), применение которого ассоциировано с гепатотоксичностью и диареей. Урсодиол:
- снижает секрецию холестерина в желчь;
- уменьшает абсорбцию холестерина из кишечника;
- усиливает ток желчи.
Результатом лечения является снижение концентрации холестерина в желчи и тенденция к растворению существующих холестериновых камней. При этом синтез холестерина не снижается. Урсодиол может вызывать диарею, тошноту и рвоту, беспокойство и депрессию.
ХОЛЕЦИСТИТ. Поскольку воспаление желчного пузыря вызывают камни и бактериальная инфекция, для лечения используют соответствующий антибиотик с последующим хирургическим вмешательством. Боль при холецистите может быть очень сильной, и для ее устранения обычно необходим морфин. Пациенты с холециститом должны получать достаточное количество жидкости внутривенно, поскольку часто возникают тошнота и рвота, которые могут быть значительно выражены.
Читайте также: Застой желчи (холестаз)
ПАТОФИЗИОЛОГИЯ И ЗАБОЛЕВАНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ[править | править код]
Поджелудочная железа является и эндокринным, и экзокринным органом, секретирующим инсулин и глюкагон в кровь и пищеварительные ферменты в двенадцатиперстную кишку.
ВОСПАЛЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ. Воспаление поджелудочной железы может быть острым и хроническим:
- острый панкреатит требует неотложной медицинской помощи и вспомогательного лечения — парентерального введения жидкости и устранения боли и тошноты (см. далее)',
- хронический панкреатит связан с употреблением этанола, и поэтому прием этанола необходимо прекратить. Может возникнуть недостаточность панкреатических пищеварительных ферментов.
САХАРНЫЙ ДИАБЕТ. Сахарный диабет характеризуется относительной недостаточностью секреции инсулина и/или резистентностью к инсулину.
МУКОВИСЦИДОЗ. Муковисцидоз — полисистемное расстройство с поражением секреторных механизмов, при котором в наибольшей степени страдает дыхательная система. Заболевание связано с недостаточностью панкреатических пищеварительных ферментов, как при хроническом панкреатите, поэтому недостающие ферменты (липазу, амилазу и протеиназу) следует принимать перорально с целью улучшения переваривания жиров, крахмала и белков. Используют кислотоустойчивые препараты, чтобы ферменты поступили в двенадцатиперстную кишку в неповрежденном виде.
Читайте также[править | править код]
- Строение пищеварительной системы
- Нарушение пищеварения у спортсменов
- Физиология питания
- Физиология органов пищеварения
- Желудочный сок
- Физиология поджелудочной железы
- Физиология печени
- Переваривание и усвоение жиров
- Переваривание и усвоение белков
- Переваривание и усвоение углеводов
- Проблемы пищеварительной системы
- Ферментные средства и ингибиторы ферментов
- Как улучшить пищеварение
- Язвенная болезнь
- Лечение язвенной болезни
- Слабительные средства
- Лечение поноса
- Лечение дисбактериоза
- Метеоризм
- Запор
- Рвота
- Массаж при хроническом гастрите
- Массаж при язвенной болезни желудка и двенадцатиперстной кишки
- Массаж при хронических колитах и дискинезиях пищевого канала
- Массаж при нарушении моторной функции толстого кишечника
Литература[править | править код]
- Apfel СС, Korttila К, Abdalla М et al. The IMPACT investigators. A factorial trial of six interventions for the prevention of postoperative nausea and vomiting. N Engl J Med 2004; 350: 2441-2451.
- Bytzer P. Goals of therapy and guidelines for treatment success in symptomatic gastroesophageal reflux disease patients. Am J Gastroenterol 2003; 98: S31-S39.
- Chan FKL, Ching JYL, Hung LCT, Chung SCS, Sung JJY. Clopidogrel versus aspirin and esomeprazole to prevent recurrent ulcer bleeding. N Engl J Med 2005; 352: 238-244.
- KorzenikJR, Dieckgraefe BK, Valentine JF, Hausman DF, Gilbert MJ. The sargramostim in Crohn’s disease study group. Sargramostim for active Crohn’s disease. N Engl J Med 2005; 352: 2193-2201.
- Lembo A, Camilleri M. Current Concepts: Chronic Constipation. N Engl J Med 2003; 349: 1360-1368.
- Liossis S-NC, Tsokos GC. Monoclonal antibodies and fusion proteins in medicine. Journal of Allergy and Clinical Immunology 2005; 116: 721-729. [A review that includes material on present and emerging therapy for inflammatory Cl diseases.]
- Lucas MES, Deen JL, von Seidlein L et al. Effectiveness of Mass Oral Cholera Vaccination in Beira, Mozambique. N Engl J Med 2005; 352: 757-767.
- Mertz HR. Drug therapy: irritable bowel syndrome. N Engl J Med 2003; 349: 2136-2146. [An overview.]
- Metz DC, Vakil N, Keeffe EB, Lichtenstein GR. Advances in Gastrointestinal Pharmacotherapy. Clinical Gastroenterology and Hepatology 2005; 3: 1167-11 79.
- Panaccione R, Jose G, Ferraz JG, Beck P. Advances in medical therapy of inflammatory bowel disease. Current Opinion in Pharmacology 2005; 5: 566-572.
- Parsonnet J. Clinician-Discoverers — Marshall, Warren, and H. pylori. N Engl J Med 2005; 353: 2421-2423. [A perspective on a major and unexpected advance for ulcer treatment.]
- Sandborn WJ, Colombel JF, Enns R et al. The International Efficacy of Natalizumab as Active Crohn’s Therapy (ENACT-1) and the Evaluation of Natalizumab as Continuous Therapy (ENACT-2) Trial Groups. Natalizumab Induction and Maintenance Therapy for Crohn’s Disease. N Engl J Med 2005; 353: 1912-1925.
- Selby NM, Kubba AK, Hawkey CJ. Acid suppression in peptic ulcer haemorrhage: a ‘meta-analysis’. Aliment Pharmacol Ther 2000; 14: 1119-1126.
- Silva MA, Wong T. Gallstones in chronic liver disease. Journal of Gastrointestinal Surgery 2005; 9: 739-746.
- Thielman NM, Guerrant RL. Acute infectious diarrhea. N EnglJ Med 2004; 350: 38-47.
- Vakil N. Review article: new pharmacological agents for the treatment of gastro-oesophageal reflux disease, Aliment Pharmacol Ther 2004; 19: 1-9.